olika vita och röda lesioner uppträder i munslemhinnan, inklusive leukoplaki, erythroplakia, candidiasis, geografisk tunga, lichen planus, lichenoida lesioner och andra. Oral leukoplaki och muntlig erythroplakia är väl känt för att vara precancerösa lesioner medan de maligna potential oral lichen planus (ordinarie lagstiftningsförfarandet) och/eller orallichenoid lesioner (OLLs) har varit föremål för mycket diskussion under de senaste decennierna., Eftersom de kliniska och histologiska egenskaperna hos dessa vita och röda lesioner är likartade är differentialdiagnos av dem viktig. Oral lichen planus har en karakteristiskt bilateral fördelning, typiskt involverar buckal slemhinna, dorsum och ventrala ytor av tungan och / eller gingiva, när det ofta presenterar som desquamative gingivit.1,2 Palatal och labial inblandning är ovanligt. Det är ofta asymptomatiskt, även om det finns områden av sårbildning, upplever patienten varierande grad av obehag, förvärras genom att äta kryddig eller sur mat.,
det finns många antigenspecifika mekanismer som kan vara involverade i patogenesen av OLP, inklusive MHC-klass i – och MHC-klass II-begränsad antigenpresentation av lesionala keratinocyter, aktivering av antigenspecifika CD4+ helper T-celler och CD8+ cytotoxiska T-celler, klonal expansion av antigenspecifika T-celler och keratinocytapoptos som utlöses av antigenspecifika CD8+ cytotoxiska T-celler.,roteiner (HSPs), reaktiva syrearter (ROS), stress, mastcellskemotaxi och degranulering stimulerad av T-cell RANTES, endotelial cell adhesion molekyl uttryck stimuleras av mastcell TNF-a, T-cell MMP-9 aktivering av mastcell kymas, epitelial basalmembran störning av mastcellsproteaser eller T-cell MMP-9, keratinocyt apoptos utlöses av epitelial basalmembranstörning, intra-epitelial CD8+ T-cell migration genom basalmembranbrott, inflammatorisk cell överlevnad förlängd av T-cell RANTES och icke-cell-cellers-specifik t-Cellrekrytering av keratinocyt-härledda kemokiner.,5,6


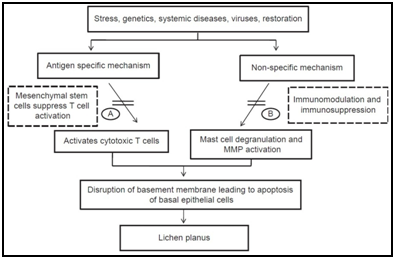
Figur 5 olika etiopathogena vägar som föreslagits för oral lichen planus baserat på olika studier.
OLP kan delas in i sex typer (retikulär, papule, plack, atrofisk, erosiv och bullös typer), eller två typer, vit och röd, medan den oftast klassificeras i tre typer, retikulär, atrofisk och erosiv. Lesioner är inte homogena och vissa fall kan förekomma som en blandning av dessa kliniska subtyper., Världshälsoorganisationen (WHO) utarbetade en uppsättning diagnostiska kriterier för OLP 1978 som reviderades 2003. De modifierade WHO-diagnostiska kriterierna innefattar differentiering mellan OLP och OLLs.7,8 i dessa modifierade WHO-kriterier definieras den väsentliga kliniska egenskapen hos OLP att vara närvaron av bilaterala lesioner som uppvisar ett spetsliknande nätverk av vita linjer(retikulärt mönster), men inte av plack, atrofiska, erosiva och bullösa lesioner. När den bilaterala retikulära lesionen är frånvarande, betecknas den som ”kliniskt kompatibel med OLP”.,
biopsi och histopatologisk undersökning av påverkad vävnad kan behövas för att utesluta andra sjukdomar som kan efterlikna oral lichen planus , till exempel discoid lupus erythematosus och för att identifiera eventuell epiteldysplasi. Behovet av biopsi i alla fall av misstänkt lichen planus diskuteras men det skulle vara lämpligt i fall som är atypiska i presentation, atrofisk eller sårbildning. Hudtest för allergi mot kvicksilveramalgam kan utföras om det finns misstankar om att det kan finnas en lichenoid reaktion som svar på detta dentala material., Det finns emellertid en debatt om värdet av en sådan undersökning. Histopatologin hos OLP beskrevs först av Dubreuill 1906, och 1972 reviderades den av Shklar som beskrev tre karakteristiska egenskaper: överliggande keratinisering, flytning degenerering av basalcellskiktet och ett tätt subepitelialband av lymfocyter.
en av de viktigaste frågorna som rör OLP är dess potential för malign omvandling till OSCC., Även om WHO har kategoriserat OLP som ett precanceröst tillstånd, är risken för malign transformation av OLP fortfarande föremål för debatt i litteraturen. Det är osäkert vilka mekanismer som kan orsaka malign transbildning av OLP. De preferentiella platserna för Oral Squammous Cell Carcinoma (OSCC) som utvecklas från OLP-lesioner är tungan och buckal slemhinnan, och incidensen är högre i den förra än den senare, medan epiteldysplasi i OLP är vanligare i buckal slemhinna.,9
syftet med behandlingen med symptomatisk oral lichen planus är att läka områden med smärtsamma sår eller blåsor. Ett stegvis tillvägagångssätt bör antas. Topisk kortikosteroidbehandling är grunden för behandling av ulcerös sjukdom. Det finns begränsade belägg från randomiserade kontrollerade studier för den exakta effekten av de olika preparat som används gemensamt., Som ett komplement till behandlingen bör patienter också informeras om behovet av att upprätthålla en hög standard för munhygien och eventuella orsaker till mukosal trauma, såsom misspassande proteser, skarpa cusps och dåliga tandläkareställningar, bör elimineras. Patienterna bör informeras om att det finns en mycket liten risk för malignitet i samband med oral lichen planus och att långtidsövervakning är lämplig.10
i vårt fall visade metodisk och systematisk användning av takrolimus (immunmodulator) en drastisk förbättring av läkning av de kvarstående lesionerna helt., Takrolimus är en makrolidkalcineurinhämmare. Calcineurin är ett kalcium – och kalmodulinberoende serin / treoninproteinfosfatas som aktiverar T-cellerna i immunsystemet. När aktiveringen av T-cellreceptorn uppträder ökar det intracellulära kalcium som i närvaro av calmodulin som katalysator aktiverar calcineurin. Detta steg följs av ”de fosforylering” som stimulerar rörelsen av transkriptionsfaktor för nukleär faktor för aktiverade T-celler till kärnan i T-cellen, vilket ökar aktiviteten hos gener som kodar för IL-2 och andra cytokiner., Detta har visat sig vara en av de mekanismer som resulterar i OLP liknande lesioner. I denna sjukdomsmekanism verkar takrolimus vid defosforyleringsstadiet (Figur 6) vilket hindrar det och åstadkommer fosforylering. Detta minskar slutligen aktiviteten av gener som kodar för olika ILs som upphör utvecklingen mot OLP liknande lesioner. Detta har avbildats nedan.11,12
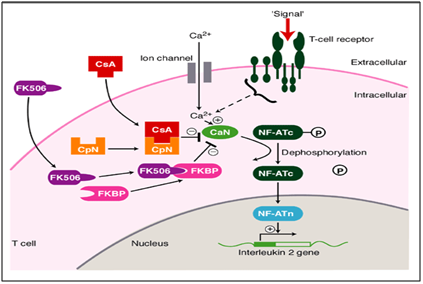
Figur 6 verkningsmekanism för takrolimus som immunmodulator vid behandling av oral erosiv lichen planus.,
olika studier har visat att topisk takrolimus är effektiv vid behandling av OLP och vissa har också rapporterat ett bättre initialt terapeutiskt svar än andra läkemedel inklusive kortikosteroiderna. Men studier som utvärderar effekten av topisk takrolimus hos Indisk befolkning, särskilt under långa perioder, är knappa. Takrolimus (0, 1% w/v) har rapporterats vara effektivt och säkert för behandling av OLP av olika utredare., Det har visat sig vara ett effektivt sätt att kontrollera symptomen och tecknen på erosiv eller ulcerös oral lichen planus och hade inga anmärkningsvärda negativa effekter under en genomsnittlig varaktighet av applicering av 19.8 månader.13 i en metaanalys av Chamani g et al., 14 slutsatsen drogs att topisk takrolimus är ett effektivt alternativ till olika kortikosteroider och kan betraktas som en första linjens behandling vid hantering av OLEP.