forskare har jämfört dessa kirurgiska metoder samt. I en prospektiv, randomiserad, multicenter klinisk studie rekryterade Scleral Buckling kontra primär vitrektomi i Rhegmatogenous Retinal detachement Study 45 kirurger vid 25 centra i Europa 416 phakic och 265 pseudophakic retinal detachement patienter under en femårsperiod. Det var ett års uppföljning i studien, och det primära resultatet (förändring av bäst korrigerad synskärpa) bedömdes vid ett år.,
sekundära endpoints var primär och slutlig anatomisk framgång, förekomst av proliferativ vitreoretinopati, kataraktprogression och antalet reoperationer.
i den phakic-studien var den genomsnittliga BCVA-förändringen signifikant större i bucklingsgruppen (p=0, 0005) (SB: – 0, 71 ±0, 68 logMAR ; PPV: – 0, 56 ±0, 76 logMAR ). I den pseudofakiska studien visade förändringar i BCVA en oväsentlig skillnad på 0,09 logMAR. Hos phakic-patienter var kataraktprogressionen större i PPV-gruppen (p<0.00005).,
i den phakic studien var redetachmentfrekvensen i SB-gruppen 26,3 procent (55/209 patienter) och i vitrectomy-gruppen var det 25,1 procent (52/207 patienter). Redetachment-hastigheten var 39,8 procent för scleral buckling (53/133) och 20 procent för vitrektomi (27/132) i den pseudofakiska studien. Studien kirurger skrev att buckling visar en fördel i phakic ögon med avseende på BCVA förbättring. De tillade dock att det inte fanns någon skillnad i BCVA i pseudofakes och, baserat på ett bättre anatomiskt resultat, rekommenderade vitrektomi hos dessa patienter.,1
orsaken till de flesta retinala avdelningar är akut bakre glaskroppsavlossning med retinal tår eller tårar, så det korrekta svaret är att ta bort glaskroppen och eventuell tillhörande dragkraft på näthinnan och att behandla tår eller tårar. Vissa patienter utvecklar emellertid retinal detachment eftersom de har medfödda defekter i näthinnan; de är ofta mycket myopiska, med sina retinor utsträckta. Fickor av syneretisk, flytande glasögonläckage genom dessa retinala hål och defekter, vilket gör att näthinnan separeras., Dessa typer av patienter har inte en glaskroppsavlossning eller glaskroppsseparationsrelaterad avlägsnande. Faktum är att vissa av dessa patienter har onormalt vidhäftande vitreoretinala gränssnitt. För dem känner jag spännet är det bättre förfarandet, eftersom det undviker behovet av att ta bort klar glaskroppen och den efterföljande ökade risken för grå starr. Jag har sett fall där vitrektomi kirurgi misslyckades på grund av oförmågan att lossa glaskroppen från näthinnan., I sådana fall, patienten ibland hamnar genomgår flera operationer, med omfattande avslappnande retinektomier, och utveckla en mängd andra komplikationer, såsom hornhinneödem, sekundär glaukom, subkonjunktival olja, och i slutändan, mycket dålig slutlig vision även om näthinnan är så småningom ”framgångsrikt åter fäst.”
mitt kirurgiska tillvägagångssätt
medföljande vitrectomys ökning i popularitet har kommit en ny uppskattning för de manövrar som är nödvändiga för framgång. Här är några riktlinjer jag följer och de tekniker jag använder:
• övergripande mål., Det viktigaste är att ta bort glasögonet tillräckligt och se till att du har tillräcklig bakre glasögonseparation, särskilt runt retinala raster. Jag försöker separera hyaloiden hela vägen till glasögonbasen. Speciellt i en yngre patient, som inte nödvändigtvis har en glaskroppsavlossning, måste du se till att du tar bort glaskroppen från näthinnan för att få en högre framgång. När du utför vitrektomi är det också bra att raka glasögonet så noggrant som möjligt vid glasögonbasen., Jag tror att detta kan minska omkrets dragkraft och minska behovet av skleral buckling.
• Laser tips. När jag har helt tagit bort alla glaskroppen och dränerat vätskan genom den bakre retinotomin för att platta näthinnan, ska jag utföra perifer laser för att behandla alla näthinnans tårar. Jag utför inte alltid 360 graders laser, även om vissa kirurger gör det. Jag brukar behandla den perifera näthinnan för hela omfattningen av näthinneavlossning, och eventuella ytterligare områden av uppenbara retinal patologi såsom gitter degeneration eller atrofiska hål., Dessutom behandlar jag ora serrata i något område som jag behandlar. Jag föredrar lättare laserbrännskador, tillräckligt för att skapa ett korioretinärr, men inte för intensivt för att orsaka retinal krympning, vilket jag känner senare kan leda till raster vid kanten av laserbehandlade områden och återkommande avlossning.
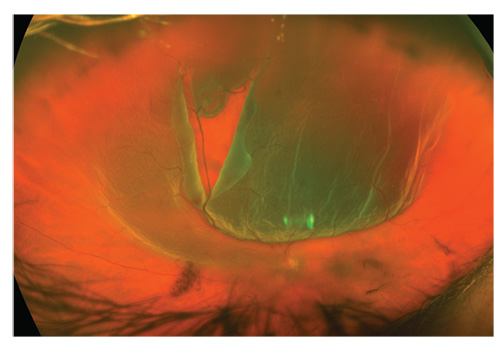
en 50-årig patient med plötslig synförlust är hans enda öga. Synliga är den bakre glasögonavlossningen, glasögonblödning och en stor, bakre förlängning av retinal tår.,
jag laser den bakre retinotomin sist efter att ha tagit bort någon ytterligare glaskroppen och subretinalvätska som kan ha ackumulerats bakom medan jag gjorde den perifera lasern. Jag känner att jag kan få bättre dränering av subretinal och intravitreal vätska, och bättre gas fylla i glaskroppen hålighet om jag gör detta sist.
det bör noteras att vissa kirurger inte laser dränering retinotomi, och det är rimligt—vi inte laser makulära hål, trots allt., Detta beror på att retinotomi är ganska liten, posteriort belägen och förmodligen finns det inte någon glaskropp dragkraft runt pausen, så vissa känner inte att det är nödvändigt att lägga till ett korioretinalt ärr på en bakre plats genom att behandla retinotomi med laser.
• avsluta ärendet. Jag stänger vanligtvis mina sklerostomier med suturer i de flesta fall, speciellt om det är en sämre avlägsnande., Detta ger mig en bättre gasfyllning; på grund av den ytterligare manipuleringen som är involverad i att göra en noggrannare vitrektomi, och eftersom många patienter med retinala avdelningar är myoper och har tunnare skleras, tenderar mina sklerostomier att läcka i retinala lossningsfall, till skillnad från makulära pucker eller makulära hålfall. Jag använder nästan alltid c3f8 gas. Ibland på grund av flygresor eller behovet av snabb visuell rehabilitering eftersom patienten är monokulär i ögat med avlossningen, kommer jag att använda SF6 eller silikonolja. Jag använder 7-0 kromisk tarm för gasfall och 7-0 vicryl för oljefall.,
Scleral Buckling teknik
Jag ogillar att göra skleral buckling förfaranden. Jag gillar det mindre ju mer presbyopiska jag blir. Det är dock användbart i vissa fall. Här är saker att tänka på när du utför proceduren.
• lägga till ett spänne under vitrektomi. Även om vitrektomi är ett mycket bra förfarande, som tidigare nämnts finns det vissa fall som potentiellt kan dra nytta av tillägget av scleral buckling., Till exempel, om ögat är phakic, är du vanligtvis benägen att vara mindre aggressiv när det gäller att dissekera glaskroppen och få den främre glaskroppen så noggrant som möjligt av rädsla för att framkalla omedelbar katarakt. En spänne ger Dig möjlighet att vara lite mindre aggressiv och grundlig med din vitrektomi, så att du kan komma undan med att inte få alla glaskroppen av., Också, om jag ser tecken på tidig proliferativ vitreoretinopati och näthinnan är något stel, sätta en omslutande band runt ögat kan bidra till att förhindra återkommande avdelningar, eller åtminstone jag sover bättre på natten att veta att jag har gjort allt jag kunde ha för ögat. Återigen är detta sällan eftersom jag inkluderar scleral buckling på endast 10 procent av mina vitrektomi fall. När jag gör det använder jag ett 41-band och placerar vanligtvis spännelementet för att stödja glasögonbasen eller breda områden av gitter där glasögonet kan vara svårt att skilja från näthinnan.
• skleral buckling ensam., Scleral buckling är definitivt det korrekta förfarandet hos patienter (vanligtvis yngre) utan glaskroppsavlossning som kan ha retinaldialys eller retinala hål med eller utan associerad gitterdegenerering. När du utför skleral buckling kirurgi, jag vill bara undvika komplikationer, såsom oavsiktlig skleral perforering medan passerar madrassen suturer, eller orsakar subretinal blödning när jag dränera subretinal vätska. Jag gör sällan segment spännen nu, förutom retinal dialys., Mitt tänkande är att dessa patienter har förmodligen onormala områden av näthinnan eller vitreoretinala vidhäftningar som jag inte kan se, och omger ögat ger mig den säkerhet som hela perifera näthinnan stöds, och ett till synes normalt område kommer inte att lossna i framtiden. Jag omger vanligtvis med en silikonsvamp eftersom det verkar ge mig bättre scleral indrag och höjd med mindre inducerad myopi än ett silikonband.
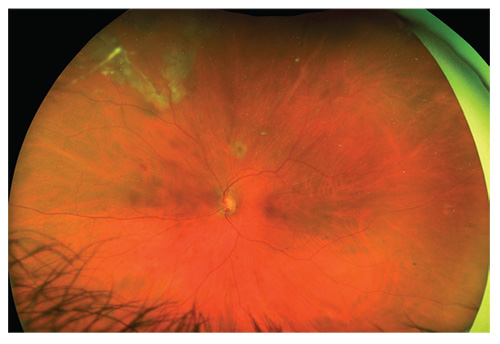
näthinnan från föregående sida, en vecka efter., Silikonolja användes för att låta patienten se omedelbart.
• extern dränering av subretinalvätska. För detta steg i proceduren använder jag vanligtvis en kort 25-gauge nål och lägger nålen strax förbi spetsens vinkel. Jag dränerar i sängen av spännet och i ett område som har behandlats med kryoterapi och självklart där näthinnan är mest fristående. Jag gör det efter att jag har placerat spännet och spänt madrassens suturer tillfälligt., Detta ger ökat tryck i ögat för att tillåta subretinalvätska att hämma genom ett mycket litet punkteringssår och förhindrar överdriven hypotoni under dränering som kan öka koroidalblödning. Dessutom, om jag oavsiktligt perforerar näthinnan, som inte borde inträffa, har hålet som skapas redan behandlats och stöds av spännet. Mitt huvudsakliga mål med att utföra dränering är att mjuka ögat tillräckligt för att få tillräckligt med höjning av det sklerala spännelementet för att stänga hålen utan att orsaka central retinalartär ocklusion., ”Komplett” dränering är inte ett mål och uppnås sällan, särskilt när patienten utvärderas med okt.
pneumatisk Retinopexi
pneumatisk retinopexi är ett annat sätt att reparera näthinneavlossning. Det är ett mindre involverat kontorsprocedur jämfört med vitrektomi eller scleral spänne, och ger mycket bra resultat i ett nytt papper.2 i PR injiceras en gasbubbla i glasögonhålan som stänger retinalbrytningen och gör det möjligt för den fristående näthinnan att fästa igen., Kryoterapi kan utföras i fristående näthinnan för att skapa en korioretinal vidhäftning runt tår innan gasbubblan injektion, eller laser kan utföras till tår eller tårar efter gasbubblan har åter fäst näthinnan. I den senaste studien randomiserades 176 detachement-patienter till antingen PR eller PPV. Det primära resultatet var ettårigt ETDRS synskärpa. Viktiga sekundära resultat var subjektiv visuell funktion (NEI VFQ-25), metamorphopsia-poäng (m-diagram) och primär anatomisk framgång.
ETDRS synskärpa efter pneumatisk retinopexi översteg vitrektomi med 4.,9 bokstäver vid 12 månader (79, 9 ±10, 4 mot 75 ±15, 2, p=0, 024). Genomsnittlig ETDRS synskärpa var också överlägsen för den pneumatiska retinopexigruppen jämfört med vitrektomi vid tre månader (78, 4±12, 3 mot 68, 5 ±17, 8) och sex månader (79, 2 ±11, 1 mot 68, 6 ±17, 2). Sammansatta nei VFQ-25 poäng var överlägsen för pneumatisk retinopexi vid tre och sex månader. Dessutom var de vertikala metamorphopsi-poängen överlägsna för PR-gruppen jämfört med vitrektomi vid 12 månader (0, 14 ±0, 29 mot 0, 28 ±0, 42, p=0, 026). Primär anatomisk framgång vid 12 månader uppnåddes av 80, 8 procent av patienterna som genomgick PR jämfört med 93.,2 procent genomgår vitrektomi(p=0,045), med 98,7 procent respektive 98,6 procent, uppnå sekundär anatomisk framgång. Sextiofem procent av phakic-patienterna i vitrectomy-armen genomgick kataraktkirurgi i studieögat före 12 månader, jämfört med 16 procent för PR (p<0.001).
för min del gör jag ett rättvist antal pneumatiska retinopexier och erbjuder proceduren till patienter när det är lämpligt. Överlägsna avdelningar med en enda paus eller raster nära samma plats, och minimal ytterligare patologi är bra kandidater för det., Tyvärr har många människor som utvecklar avdelningar retinas som är mindre än perfekta, med områden med gitterdegenerering och hål, och är därför inte lämpliga för proceduren. Det är bra när det fungerar, men framgångsgraden är 70 till 80 procent även i idealiska kandidater.
Jag hoppas att de tekniker jag har delat hjälper till att förbättra din förståelse för den nuvarande metoden för retinal detachment, eller till och med förbättra din nuvarande teknik., Vitrektomi har varit ett bra alternativ till den breda användningen av skleral buckling, men det är viktigt för ögonläkare att veta att det senare förfarandet fortfarande har en mycket viktig plats i vår arsenal. REVIEW
dr.Wong är i privat praktik med Retinal konsulter i Houston. Han har inget ekonomiskt intresse för någon produkt som nämns i artikeln.
1. Heimann H, Bartz-Schmidt KU, Bornfeld N, et al. Skleral knäckning jämfört med primär vitrektomi i rhegmatogenous näthinneavlossning: En prospektiv randomiserad multicenter klinisk studie. Oftalmologi 2007;114:12:2142-54.
2., Hillier RJ, Felfeli T, Berger AR, et al. Den pneumatiska Retinopexi kontra vitrektomi för hantering av primära Rhegmatogena näthinneavlossning utfall randomiserad studie (PIVOT). Oftalmologi 2018 20 Nov.