fibrilhação auricular não-valvular (NVAF) é a arritmia que ocorre mais frequentemente em Espanha. A incidência está intimamente relacionada com a idade, com prevalência próxima de 25% em pacientes com mais de 80 anos.1 entre os muitos processos associados ao NVAF, o acidente cerebrovascular de origem cardioembólica é provavelmente a complicação mais grave, pois leva a altas taxas de incapacidade e mortalidade.,Outro problema associado à fibrilhação auricular é a necessidade de terapêutica anticoagulante oral (OAC) para prevenir eventos cardioembólicos. Esta necessidade cresce com a idade avançada como o risco de um evento é ainda maior.Além disso, o risco de complicações associadas à terapêutica anticoagulante, especialmente de hemorragia, também aumenta nestes doentes.Actualmente, a oclusão do apêndice auricular esquerdo percutâneo (AAA) é uma alternativa para doentes com NVAF e contra-indicações ao tratamento com OAC.,4, 5 terapêutica anticoagulante ORAL: eficácia e limitações a terapêutica anticoagulante com antagonistas da vitamina K é considerada o tratamento padrão para o NVAF. Os principais problemas com estes medicamentos são o aumento do risco de hemorragia, a necessidade de check-ups regulares, a interacção com alimentos ou outros medicamentos, e instabilidade da acção do medicamento em alguns casos. Estima-se que entre 30% e 50% dos doentes indicados para o CAO não os recebem.Com a introdução de novos anticoagulantes como o dabigatrano,7 apixabano,8 e rivaroxabano,9 o tratamento destes doentes pode mudar., Seja qual for o caso, e apesar do seu perfil de acção mais estável e mais seguro, o risco hemorrágico, com uma taxa anual entre 2,1% e 3,6%, continua a ser o principal calcanhar de Aquiles destes novos agentes (quadro). De fato, registros mais recentes indicam que a incidência de eventos cardioembólicos e hemorragias secundárias ao dabigatrano podem ser similares às da varfarina.Apesar da introdução de novos agentes anticoagulantes, a percentagem de doentes indicada para o CAO, mas não a receber tratamento, permanece em torno de 40%.,Face à fraca adesão à terapêutica e ao risco persistente de hemorragia, a necessidade de alternativas à terapêutica anticoagulante tornou-se uma prioridade para estes doentes.
apêndice auricular esquerdo: função, anatomia e indicações para oclusão
O LAA é um remanescente embriológico e a sua principal função é controlar o volume sanguíneo. Está localizado muito perto da artéria circunflexa esquerda, bordeando no nível superior com a veia pulmonar superior esquerda e no nível inferior com a válvula mitral., A morfologia da LAA é extraordinariamente heterogênea de um paciente para outro e muitas vezes há mais de um lobo. No ritmo sinusal, o LAA é uma estrutura contractil que esvazia o seu conteúdo a cada batimento cardíaco. Na fibrilhação auricular, o LAA perde a sua capacidade contractil e dilata, levando a uma diminuição do fluxo sanguíneo, com o consequente aumento do risco de trombose. Nos estudos patológicos de doentes com NVAF, 91% dos trombos localizados no átrio esquerdo são encontrados no LAA., Isto levou à crença de que a oclusão percutânea de LAA pode ser uma estratégia eficaz para prevenir o risco cardioembólico em doentes com NVAF.
a oclusão LAA percutânea ainda está em sua fase inicial e alguns anos ainda devem passar antes que possamos obter uma visão mais confiável de seu papel em pacientes com NVAF. Mesmo que, no futuro, possa constituir uma alternativa real para os doentes sem contra-indicações para a Cao, actualmente a sua utilização deve ser reservada aos doentes com contra-indicações para a terapêutica anticoagulante, tal como recomendado nas directrizes europeias (indicação IIb).,Na verdade, a maioria dos procedimentos em pacientes que recebem terapia anticoagulante são referidos pelo serviço de Neurologia após um episódio de hemorragia intracraniana, ou por Gastroenterologia após observação de hemorragia digestiva recorrente sem causa tratável. A falta de alternativas válidas para a OAC para prevenir o risco cardioembólico, que é geralmente elevado, uma vez que estes são normalmente pacientes mais velhos com múltiplas patologias, fazem da oclusão LAA uma opção altamente atraente para estes pacientes., A relação normalizada internacional Labile ou o aparecimento de um evento cardioembólico apesar do tratamento com OAC e a razão normalizada internacional adequada são outros contextos nos quais a oclusão percutânea de LAA pode ser justificada. Em qualquer caso, decisões multidisciplinares e individualizadas são necessárias para avaliar o risco cardioembólico e sangramento e outros fatores essenciais como a eficácia do tratamento, fragilidade do paciente, ou adesão ao tratamento, especialmente com OAC.o dispositivo PLAATO™ foi o primeiro oclusor percutâneo de LAA (Fig. 1)., Apesar de bons resultados preliminares em termos de eficácia e segurança, o programa de desenvolvimento foi suspenso e o dispositivo desapareceu do mercado.atualmente, os dois dispositivos mais usados em todo o mundo são o Watchman™ system (Boston Scientific; Boston, Massachusetts, Estados Unidos) e o Amplatzer™ Cardiac Plug (ACP) (St.Jude Medical; Minneapolis, Minnesota, Estados Unidos) (Fig. 1). Tal como o sistema PLAATO™, ambos são implantados através da via transseptal utilizando acesso femoral à veia., Ambas as próteses são altamente flexíveis e têm um sistema de estabilização de fios-guia que ancoram na parede da LAA e, assim, evitam a embolização. A principal diferença entre os dois dispositivos, no entanto, está em sua forma. O sistema Watchman™ é implantado a 10 mm do LAA ostium e, portanto, não o cobre; o ACP contém um lóbulo que é implantado a 10-15 mm do óstio e um disco que cobre completamente o LAA ostium (Fig. 2). Uma segunda geração ACP chamada Amplatzer™ Amulet™ apareceu recentemente no mercado. O dispositivo Amulet™ (Fig., 1) é também em forma de lobo e tem um disco como o ACP, mas tem modificações que facilitam a preparação e implantação do dispositivo e, ao mesmo tempo, minimizar o risco de embolização e trombose.
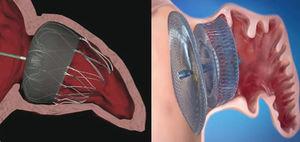
numerosos registos atestam a eficácia e a segurança do sistema Watchman™ e dos ACP, mas ambos requerem uma curva de aprendizagem não negligenciável da implantação., O PROTECT AF estudo,12 o único estudo randomizado para comparar a varfarina com LAA oclusão (Watchman™) em pacientes com NVAF, mostrou que LAA oclusão não é menos bem sucedida do que a varfarina sobre o objectivo principal (combinado acidente vascular cerebral, embolia sistêmica e cardiovascular ou morte inexplicável), mas mostrou uma preocupante taxa de periprocedural eventos, com 4,4% de incidência de grave derrame pericárdico., Este problema inicial foi atribuído à curva de aprendizagem do operador: com a experiência do operador, a taxa de complicação caiu e a porcentagem de implantações bem sucedidas melhorou significativamente. Atualmente (para ambos os dispositivos) mais de 95% das implantações são geralmente bem sucedidas e a taxa de derrame pericárdico grave é
considerações técnicas
a técnica percutânea de oclusão LAA requer uma equipe com experiência em doença congênita/estrutural., Embora alguns grupos usam apenas ecocardiografia intracardíaca, ou mesmo controle Angiográfico, para orientar o procedimento e evitar a intubação do paciente, a maioria dos centros usam ecocardiografia transesofágica (TEE) sob anestesia geral. Estruturalmente, o LAA tem paredes muito finas e uma morfologia heterogênea que pode esconder microtromboses do TEE. A experiência do operador é essencial para minimizar a manipulação dentro do LAA e, assim, reduzir o risco de perfuração e embolia periprocedural., Dois dos fatores mais importantes que minimizar a manipulação na LAA, são os seguintes: a) uma baixa posterior punção transseptal que facilita uma abordagem frontal para o LAA, e b) um estudo detalhado de LAA, se possível com a TEE e a angiografia, a fim de estabelecer o LAA morfologia e obter medidas precisas que facilitam a seleção de oclusão tamanho. Recomenda-se que as medições sejam efectuadas com um volume sanguíneo normal, uma vez que o tamanho da LAA pode variar significativamente em função do nível de hidratação do doente., Durante o procedimento, os doentes tendem a ficar desidratados; portanto, recomenda-se que a pressão Auricular esquerda seja determinada e o líquido administrado para manter
10 mmHg pressão antes de efectuar as medições.
Este é um procedimento relativamente novo e, embora o TEE seja o padrão de imagem, o modo de imagem ideal permanece desconhecido. A morfologia da LAA é oval em 80% dos pacientes, por isso os diâmetros geralmente variam por causa dos eixos curtos e longos. Esta diferença pode passar despercebida com técnicas de imagem bidimensional., Como em procedimentos como a substituição percutânea da válvula aórtica, TEE tridimensional ou Tomografia Cardíaca podem fornecer informações espaciais que podem ajudar a otimizar a estratégia de implantação e a seleção do tamanho do dispositivo.o significado das fugas periprostéticas durante o seguimento permanece incerto. A SUBANÁLISE do estudo PROTECT AF não encontrou relação entre fugas e o aparecimento de eventos clínicos., Em contraste, em estudos de resultados de cirurgia cardíaca coronária, a excisão LAA incompleta em doentes com oclusão Laa profilática cirúrgica foi associada a uma maior taxa de acontecimentos cardioembólicos. À medida que esperamos que novos estudos se tornem disponíveis que podem ou não confirmar esta relação, devemos tentar evitar vazamentos periprostéticos. Assim, recomenda-se que o dispositivo deve ser um pouco maior do que TEE e medidas angiográficas sugere, como Isso torna possível reduzir a taxa de vazamentos residuais sem aumentar o risco de ruptura da parede LAA.,As recomendações antitrombóticas pós-procedurais são outra questão controversa. No estudo PROTECT AF, A OAC foi administrada durante 45 dias pós-implantação e suspensa se o TEE apresentar uma oclusão de LAA adequada.Recentemente, o estudo ASAP demonstrou que 45 dias de tratamento com OAC podem substituir a terapêutica antiagregante plaquetária dupla (100 mg/dia de ácido acetilsalicílico e 75 mg/dia de clopidogrel).14 atualmente, a maioria dos centros recomendam antiplateletes duais por 1 a 3 meses e antiplaquetização indefinida., A trombose do dispositivo é uma complicação pouco frequente, mas foi descrita tanto no Watchman™ como nos dispositivos ACP. Embora esta complicação esteja resolvida em 2 semanas de terapêutica anticoagulante na maioria dos doentes, o risco potencial de embolia devido à migração de trombos torna-a uma das complicações mais temidas., Em espanhol séries reportadas, a uma taxa alarmante de dispositivo de trombose foi observada em 14% dos pacientes, em contraste com os 15 Esta diferença na porcentagem de trombose pode ser devido a uma diferença na sensibilidade de detecção: em espanhol do registro, o TEE de acompanhamento do protocolo foi muito mais (24 h e 1, 3, 6 e 12 meses) do que na maioria dos centros estudados, onde a TEE foi usado durante 3 a 6 meses.,Uma vez que a maioria dos casos de trombose ocorreram aos 3 meses e todos foram resolvidos através da administração de heparina sódica ou enoxaparina durante 2 semanas, determinar a viabilidade de 3 meses de terapêutica anticoagulante ou seguimento mais exaustivo pode ser uma opção futura, Uma vez clarificada a verdadeira incidência de trombose do dispositivo. Em qualquer caso, avaliação multidisciplinar e individualizada é necessária em pacientes deste tipo, que às vezes apresentam um risco de hemorragia tão elevado que mesmo curtos períodos de terapia anticoagulante pode ser contra-indicada.,conclusões e perspectivas para o futuro embora o NVAF já seja uma das doenças mais frequentes na nossa sociedade, a sua prevalência vai aumentar nos próximos anos devido ao envelhecimento progressivo da população. Por diferentes razões, entre 30% e 50% dos doentes indicados para o CAO não os estão a tomar. Hoje, a oclusão LAA constitui uma alternativa para pacientes com NVAF e contra-indicações para terapia anticoagulante., A oclusão LAA é um procedimento eficiente e seguro, mas requer uma equipe com experiência em cardiologia interventiva estrutural e está associada a uma substancial curva de aprendizagem para o operador.no futuro, a oclusão LAA pode ser uma alternativa ao tratamento OAC para todos os doentes com NVAF. Embora o estudo PROTECT AF já tenha provado que a eficácia da oclusão LAA não é inferior à da terapia anticoagulante, a curva de aprendizagem inicial condicionou uma elevada taxa de complicação periprocedural., Dois novos estudos aleatórios—prevalecem e ACP-irão comparar especificamente a oclusão LAA com o tratamento OAC em pacientes com NVAF uma vez superada a curva de aprendizagem do procedimento inicial. O estudo prevalecer compara o dispositivo Watchman™ com varfarina, e ACP compara o dispositivo ACP com varfarina e dabigatrano. Se os resultados de ambos os estudos mostrarem que a oclusão LAA não é menos bem sucedida do que a terapêutica anticoagulante em doentes com NVAF, a utilização do procedimento pode ser prolongada e pode tornar-se uma alternativa à terapêutica anticoagulante em doentes com um perfil de risco mais baixo.,Xavier Freixa é proctor da St. Jude Medical.