Nonvalvular atrial fibrillation (NVAF) is de meest voorkomende aritmie in Spanje. De incidentie is nauw gerelateerd aan de leeftijd, met een prevalentie van bijna 25% bij patiënten ouder dan 80 jaar.1 van de vele processen die geassocieerd worden met NVAF, is cerebrovasculair accident van cardioembolische oorsprong waarschijnlijk de ernstigste complicatie omdat het leidt tot een hoge mate van invaliditeit en mortaliteit.,2 Een ander probleem in verband met atriumfibrilleren is de noodzaak voor orale anticoagulatie (OAC) therapie om cardioembolische gebeurtenissen te voorkomen. Deze behoefte groeit met gevorderde leeftijd als het risico van een gebeurtenis is nog groter.1 bovendien neemt het risico van complicaties geassocieerd met anticoagulatietherapie, vooral van bloedingen, ook bij deze patiënten toe.Momenteel is percutane Left atrial appendage (LAA) occlusie een alternatief voor patiënten met NVAF en contra-indicaties voor OAC-behandeling.,4,5
orale ANTICOAGULATIETHERAPIE: werkzaamheid en beperkingen
Anticoagulatietherapie met vitamine K-antagonisten wordt beschouwd als de standaardbehandeling voor NVAF. De belangrijkste problemen met deze geneesmiddelen zijn het verhoogde bloedingsrisico, de behoefte aan regelmatige controles, interactie met voedsel of andere geneesmiddelen en instabiliteit van de drugactie in sommige gevallen. Geschat wordt dat tussen 30% en 50% van de patiënten die geïndiceerd zijn voor OAC deze niet krijgen.Met de introductie van nieuwe anticoagulantia zoals dabigatran,7 apixaban,8 en rivaroxaban 9 kan de behandeling van deze patiënten veranderen., Hoe dan ook, en ondanks hun stabielere en veiligere werkingsprofiel, blijft het bloedingsrisico, met een jaarlijks percentage van 2,1% tot 3,6%, de belangrijkste achilleshiel van deze nieuwe middelen (tabel). Uit recentere registers blijkt dat de incidentie van cardioembolische voorvallen en bloedingen secundair aan dabigatran vergelijkbaar kan zijn met die van warfarine.Ondanks de introductie van nieuwe anticoagulantia blijft het percentage patiënten dat geïndiceerd is voor OAC maar niet behandeld wordt ongeveer 40%.,Gezien de slechte therapietrouw en het aanhoudende risico op bloedingen, is de behoefte aan alternatieven voor anticoagulatietherapie voor deze patiënten een prioriteit geworden.
linker ATRIUMAANHANGSEL: functie, anatomie en indicaties voor occlusie
de LAA is een embryologisch restant en heeft als voornaamste functie het controleren van het bloedvolume. Het bevindt zich zeer dicht bij de linker circumflex slagader, grenzend aan het bovenste niveau met de linker pulmonale ader en op het onderste niveau met de mitralisklep., LAA morfologie is buitengewoon heterogeen van de ene patiënt naar de andere en er is vaak meer dan één kwab. In sinusritme is de LAA een contractiele structuur die de inhoud bij elke hartslag leegt. Bij atriumfibrilleren verliest de LAA zijn contractiele capaciteit en verwijdt, wat leidt tot een vertraging van de bloedstroom, met als gevolg een verhoogd risico op trombose. In pathologische studies bij patiënten met NVAF wordt 91% van de trombi in het linker atrium aangetroffen in de LAA., Dit heeft geleid tot de overtuiging dat percutane LAA-occlusie een effectieve strategie kan zijn om cardioembolisch risico te voorkomen bij patiënten met NVAF.
percutane LAA-occlusie bevindt zich nog in het beginstadium en er moeten nog enkele jaren voorbij gaan voordat we een betrouwbaarder beeld kunnen krijgen van de rol ervan bij patiënten met NVAF. Zelfs als het in de toekomst een echt alternatief zou kunnen zijn voor patiënten zonder contra-indicaties voor OAC, moet het gebruik ervan momenteel worden voorbehouden aan patiënten met contra-indicaties voor anticoagulatietherapie, zoals aanbevolen in de Europese richtlijnen (IIB-indicatie).,5 in feite worden de meeste procedures bij patiënten die anticoagulatietherapie krijgen, doorverwezen door de neurologische dienst na een episode van intracraniale bloeding, of door gastro-enterologie na observatie van terugkerende spijsverteringsbloedingen zonder behandelbare oorzaak. Het ontbreken van geldige alternatieven voor OAC om cardioembolisch risico te voorkomen, dat over het algemeen hoog is omdat dit meestal oudere patiënten met meerdere pathologieën zijn, maakt Laa-occlusie een zeer aantrekkelijke optie voor deze patiënten., Labiele internationale genormaliseerde ratio of het optreden van een cardioembolische gebeurtenis ondanks OAC-behandeling en adequate internationale genormaliseerde ratio zijn andere contexten waarin percutane LAA-occlusie gerechtvaardigd kan zijn. In ieder geval zijn multidisciplinaire, geïndividualiseerde beslissingen nodig om zowel cardioembolisch als bloedingsrisico te beoordelen en andere essentiële factoren zoals de effectiviteit van de behandeling, broosheid van de patiënt, of therapietrouw, vooral met OAC.
percutane Left ATRIAL APPENDAGE OCCLUSION DEVICES
het PLAATO™ devices was de eerste percutane LAA occluder (Fig. 1)., Ondanks goede voorlopige resultaten in termen van werkzaamheid en veiligheid, werd het Ontwikkelingsprogramma opgeschort en verdween het apparaat uit de markt.momenteel zijn de twee meest gebruikte apparaten wereldwijd het Watchman™ – systeem (Boston Scientific; Boston, Massachusetts, Verenigde Staten) en de Amplatzer™ cardiale Plug (ACP) (St.Jude Medical; Minneapolis, Minnesota, Verenigde Staten) (Fig. 1). Net als het PLAATO™ – systeem worden beide geïmplanteerd via transseptale route met behulp van femorale adertoegang., Beide prothesen zijn zeer flexibel en hebben een systeem van stabiliserende geleidingsdraden die verankeren aan de LAA wand en zo embolisatie voorkomen. Het belangrijkste verschil tussen de twee apparaten, echter, is in hun vorm. Het Watchman™ – systeem wordt op 10 mm van de LAA ostium geïmplanteerd en dekt het dus niet; de ACP bevat een kwab die op 10-15 mm van de ostium wordt geïmplanteerd en een schijf die de LAA ostium volledig bedekt (Fig. 2). Een tweede generatie ACP genaamd de Amplatzer™ Amulet™ is onlangs op de markt verschenen. Het amulet™ – apparaat (Fig., 1) is ook kwab-vormig en heeft een schijf zoals de ACS, maar heeft wijzigingen die de voorbereiding en implantatie van het apparaat te vergemakkelijken en, tegelijkertijd, minimaliseren het risico van embolisatie en trombose.
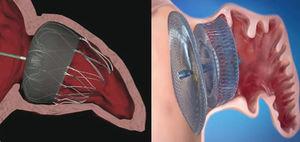
positie van de Watchman™ en Amplatzer™ cardiale stekkers na implantatie in het linker atriumaanhangsel., Watchman™ – apparaat geïmplanteerd op 10 mm van het ostium van het linker atriumaanhangsel (links) en Amplatzer™ cardiale Plug-apparaat met de kwab geïmplanteerd op 10 mm van het ostium en de schijf die de ingang van het linker atriumaanhangsel (rechts) bedekt.
talrijke registers getuigen van de werkzaamheid en veiligheid van het Watchman™-systeem en de ACP, maar beide vereisen een niet-onaanzienlijke implantatie-leercurve., Het PROTECT AF-onderzoek 12, het enige gerandomiseerde onderzoek waarbij warfarine werd vergeleken met Laa-occlusie (Watchman™) bij patiënten met NVAF, toonde aan dat LAA-occlusie niet minder succesvol is dan warfarine wat betreft het primaire doel (gecombineerd cerebrovasculair accident, systemische embolie en cardiovasculair of onverklaarbaar overlijden), maar vertoonde een zorgwekkend percentage periprocedurale voorvallen, met een incidentie van 4,4% van ernstige pericardiale effusie., Dit aanvankelijke probleem werd toegeschreven aan de leercurve van de operator: met de ervaring van de operator daalde het aantal complicaties en verbeterde het percentage succesvolle implantaties aanzienlijk. Momenteel (voor beide hulpmiddelen) is meer dan 95% van de implantaties over het algemeen succesvol en de ernstige pericardiale effusiesnelheid is
technische overwegingen
de percutane LAA occlusietechniek vereist een team met ervaring in congenitale/structurele ziekte., Hoewel sommige groepen slechts intracardiac echocardiografie, of zelfs angiografische controle gebruiken, om de procedure te begeleiden en geduldige intubatie te vermijden, Gebruiken de meeste centra transesophageal echocardiography (TEE) onder algemene anesthesie. Structureel heeft de LAA zeer fijne wanden en een heterogene morfologie die microtrombosen van de TEE kan verbergen. Ervaring met de bediener is essentieel om manipulatie binnen de LAA te minimaliseren en zo het risico op perforatie en periprocedurale embolie te verminderen., Twee van de belangrijkste factoren die manipulatie in de LAA minimaliseren zijn de volgende: a) een lage posterieure transseptale punctie die een frontale benadering van de LAA vergemakkelijkt, en b) een gedetailleerde studie van de LAA, indien mogelijk met TEE en angiografie, om de LAA morfologie vast te stellen en nauwkeurige metingen te verkrijgen die de selectie van de occludergrootte vergemakkelijken. Het wordt aanbevolen om metingen uit te voeren bij een normaal bloedvolume, omdat de LAA-grootte aanzienlijk kan variëren als functie van de mate van hydratatie van de patiënt., Tijdens de procedure hebben patiënten de neiging uitgedroogd te raken; daarom wordt aanbevolen de linker atriumdruk te bepalen en de vloeistof toe te dienen om >10 mmHg druk te behouden alvorens metingen te verrichten.
Dit is een relatief nieuwe procedure en hoewel TEE de beeldvormingsstandaard is, blijft de ideale beeldvormingsmodus onbekend. De LAA morfologie is ovaal bij 80% van de patiënten, dus diameters variëren meestal vanwege de korte en lange assen. Dit verschil kan onopgemerkt blijven met 2-dimensionale beeldvormingstechnieken., Zoals in procedures zoals vervanging van de percutane aortaklep, kan 3-dimensionale TEE of cardiale tomografie ruimtelijke informatie bieden die kan helpen bij het optimaliseren van de implantatiestrategie en de keuze van de grootte van het apparaat.
de significantie van periprothetische lekken tijdens de follow-up blijft onzeker. Een PROTECT AF-studie subanalyse vond geen verband tussen lekken en het verschijnen van klinische gebeurtenissen., In studies naar de uitkomsten van coronaire hartchirurgie daarentegen werd onvolledige LAA-excisie bij patiënten met profylactische occlusie geassocieerd met een hoger aantal cardioembolische voorvallen. Terwijl we wachten op nieuwe studies die deze relatie al dan niet bevestigen, moeten we proberen periprothetische lekken te voorkomen. Daarom wordt aanbevolen dat het apparaat iets groter moet zijn dan TEE en angiografische maatregelen zouden suggereren, omdat dit het mogelijk maakt om de snelheid van resterende lekken te verminderen zonder het risico van LAA-wandscheuring te verhogen.,13
Postprocedurale antitrombotische aanbevelingen zijn een andere controversiële kwestie. In het PROTECT AF-onderzoek werd OAC gedurende 45 dagen postimplantatie toegediend en opgeschort als het TEE voldoende LAA-occlusie vertoonde.Uit de ASAP-studie is onlangs gebleken dat 45 dagen OAC-behandeling een dubbele plaatjesaggregatieremmers (100 mg/dag acetylsalicylzuur en 75 mg/dag clopidogrel) kan vervangen.Momenteel bevelen de meeste centra dubbele plaatjesaggregatieremmers aan gedurende 1 tot 3 maanden en onbepaalde plaatjesaggregatieremmende monotherapie., Trombose van het apparaat is een zeldzame complicatie, maar is beschreven in zowel de Watchman™ en ACP-apparaten. Hoewel deze complicatie bij de meeste patiënten na 2 weken anticoagulatietherapie is verdwenen, maakt het potentiële risico op embolie als gevolg van trombusmigratie het tot een van de meest gevreesde complicaties., In de enige Spaanse reeks die werd gemeld, werd bij 14% van de patiënten een alarmerend percentage trombose waargenomen, in tegenstelling tot de 15, dit verschil in het percentage trombose kan te wijten zijn aan een verschil in gevoeligheid van detectie: in het Spaanse register was het tee follow-up protocol veel langer (24 uur en 1, 3, 6 en 12 maanden) dan in de meeste onderzochte centra, waar TEE 3 tot 6 maanden werd gebruikt.,Gezien het feit dat de meeste gevallen van trombose optraden na =3 maanden en alle verdwenen door toediening van natriumheparine of enoxaparine gedurende 2 weken, kan het bepalen van de haalbaarheid van 3 maanden anticoagulatietherapie of een uitgebreidere follow-up in de toekomst een optie zijn, zodra de werkelijke incidentie van trombose in het hulpmiddel is opgehelderd. In ieder geval is multidisciplinaire, geïndividualiseerde beoordeling noodzakelijk bij patiënten van dit type, die soms zo ‘ n hoog bloedingsrisico vertonen dat zelfs korte perioden van anticoagulatietherapie gecontra-indiceerd kunnen zijn.,
conclusies en vooruitzichten voor de toekomst
hoewel NVAF al een van de meest voorkomende ziekten in onze samenleving is, zal de prevalentie in de komende jaren toenemen als gevolg van de toenemende vergrijzing van de bevolking. Om verschillende redenen neemt tussen 30% en 50% van de patiënten die zijn geïndiceerd voor OAC deze niet. Tegenwoordig is Laa occlusie een alternatief voor patiënten met NVAF en contra-indicaties voor anticoagulatietherapie., LAA occlusie is een efficiënte en veilige procedure, maar vereist een team met ervaring in structurele interventionele cardiologie en wordt geassocieerd met een substantiële leercurve voor de operator.
in de toekomst zou LAA-occlusie een alternatief kunnen zijn voor OAC-behandeling voor alle patiënten met NVAF. Hoewel de PROTECT AF-studie reeds heeft aangetoond dat de werkzaamheid van Laa-occlusie niet minder is dan die van anticoagulatietherapie, heeft de initiële leercurve een hoog periproceduraal complicatiepercentage geconditioneerd., Twee nieuwe gerandomiseerde studies-PREVAIL en ACP-zullen specifiek LAA occlusie vergelijken met OAC behandeling bij patiënten met NVAF zodra de initiële procedure leercurve is overwonnen. De PREVAIL-studie vergelijkt het Watchman™ – apparaat met warfarine en ACP vergelijkt het ACP-apparaat met warfarine en dabigatran. Als uit de resultaten van beide studies blijkt dat de LAA-occlusie bij patiënten met NVAF niet minder succesvol is dan anticoagulatietherapie, kan het gebruik van de procedure worden verlengd en kan het een alternatief worden voor anticoagulatietherapie voor patiënten met een lager risicoprofiel.,Xavier Freixa is proctor van St. Jude Medical.