samenvatting
- ongeveer drie op de vier foetussen met Down syndroom hebben een verhoogde nuchal translucency (NT), wat een grotere dan normale ophoping van vocht aan de achterkant van de nek is.,de ultrasone meting van NT tussen 11 en 14 weken zwangerschap, in combinatie met de leeftijd van de moeder en de placentaspiegels van biochemische markers in haar bloed, kan worden gebruikt om ongeveer 84% van de foetussen met het syndroom van Down te detecteren.
- de nauwkeurigheid van NT-metingen wordt beïnvloed door de foetale positie, de meettechniek, het type gebruikte software voor risicoberekening en de ervaring en technische expertise van de sonograaf.
- een rigoureuze standaardisatie – en kwaliteitsbewakingssysteem voor nt-metingen is nodig voordat een test met NT-ultrageluid universeel wordt aangeboden., De kosten van het opzetten van een dergelijk programma is onbekend.
de technologie
het menselijke embryo ontvangt 22 autosomale chromosomen en één geslachtschromosoom (X of Y) van elke ouder. Soms ontvangt het embryo drie kopieën van een chromosoom in plaats van twee (een aandoening die bekend staat als trisomie). De gemeenschappelijkste van deze voorwaarden is trisomie 21, ook genoemd geworden syndroom van Down, die één op 700 baby ‘ s beà nvloedt.,1,2 hoewel de ernst van de problemen varieert tussen individuen, wordt het syndroom van Down meestal geassocieerd met specifieke gelaatstrekken, cognitieve beperkingen, hartafwijkingen, gastro-intestinale en musculoskeletale afwijkingen, verminderd gezichtsvermogen en gehoor, en schildklierproblemen.1,2
tijdens het eerste trimester van de zwangerschap (0 tot 14 weken) verzamelt zich een kleine hoeveelheid vocht (oedeem) onder de huid aan de achterkant van de foetale nek (nekgebied) totdat het uiteindelijk door het rijpende lymfesysteem wordt afgevoerd.,3-7 dit oedeem, dat zichtbaar is op een ultrasone scan als een doorschijnende ruimte achter de foetale nek tot 14 weken zwangerschap, wordt de nuchal translucency (nt) genoemd (figuur 1). Ongeveer 75% van de foetussen met het syndroom van Down hebben een groter dan normaal NT, net als veel foetussen met andere vormen van trisomie.8
NT wordt sinds de jaren 1990 gebruikt om foetussen met het syndroom van Down te identificeren.3,4 het wordt gemeten met behulp van echografie tussen 11 weken en 13 weken 6 dagen van de zwangerschap, wanneer de foetus tussen 45 mm en 84 mm lang van kroon tot romp (zithoogte).,8,9 normale nt dikte varieert over het algemeen van 1,2 mm tot 1,9 mm (bij kroon tot stuitlengte van respectievelijk 45 mm en 84 mm).6 NT dikte wordt meestal gebruikt als onderdeel van de” gecombineerde test, ” die metingen van placenta biochemische markers omvat, vrije beta-humaan choriongonadotrofine (hCG), en zwangerschap geassocieerd plasma-eiwit-a (PAPP-A) in het bloed van de moeder.,6,9-11 Deze screeningtest kan worden gebruikt om 84% (95% betrouwbaarheidsinterval, 80% tot 87%) van foetussen met het syndroom van Down te detecteren met een vast vals-positief percentage van 5% (5 op de 100 gezonde baby ‘ s zullen ten onrechte worden geclassificeerd als met het syndroom van Down).1,3,4,12,13 de gecombineerde test identificeert alleen personen met een hoger risico op het krijgen van een foetus met het syndroom van Down (of trisomie 13 of 18). Verdere diagnostische tests zijn nodig om het resultaat van de screeningtest te bevestigen.,14

12 weken foetus met normaal NT
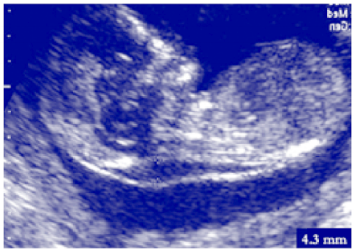
trisomie 21 foetus met verhoogd nt
figuur met dank aan de Fetal Medicine Foundation Canada
regulatorische status
een fout van 0,5 mm in een NT-meting kan de detectiepercentages voor downsyndroom verminderen van 82% naar 67%. Het duurt ten minste 80 scans voor een sonograaf om nauwkeurige, reproduceerbare resultaten te bereiken.,8,15,16 bijgevolg hebben de Fetal Medicine Foundation (FMF) in het Verenigd Koninkrijk (FMF UK) en de in de VS gevestigde MaternalFetal Medicine Foundation, die het Nchal Translucency Quality Review Program beheert, richtlijnen opgesteld voor het meten van NT-dikte.17,18 beide organisaties bieden training, credentialing, en voortdurende kwaliteitsborging.in Canada biedt Fetal Medicine International, nu bekend als Fetal Medicine Foundation Canada (FMF Canada), theoriecursussen, praktische trainingen en beeldaudits voor nt-metingen, onder auspiciën van FMF UK.,19 meer dan 2.000 Canadezen hebben de cursus door FMF Canada afgerond. Hoewel dergelijke accreditatie niet verplicht is voor sonografen die NT-metingen uitvoeren in Canada, wordt het aanbevolen door de Society of Obstetricians and Gynaecologists of Canada (SOGC).20
alle zwangere vrouwen in Canada krijgen een ultrasone scan aangeboden tussen de 18 en 20 weken zwangerschap om te screenen op belangrijke anatomische afwijkingen, maar de eerste trimester screening met de gecombineerde test wordt niet routinematig uitgevoerd.,14,20 begin 2007, adviseerde het Amerikaanse College van Verloskundigen en Gynaecologen en sogc dat alle zwangere vrouwen niet-invasieve eerste trimester screening voor syndroom van Down zouden moeten worden aangeboden, ongeacht leeftijd.20,21
Patiëntengroep
tijdens elke zwangerschap kan een chromosomaal defect optreden. De bekende risicofactoren zijn de gevorderde leeftijd van de moeder en de vorige geboorte van een getroffen kind.1,2 hoewel het percentage baby ‘ s van Canadese moeders tussen 30 en 39 jaar is gestegen van 21,5% in 1980 tot 41,2% in 1995, is de prevalentie van het Down-syndroom stabiel gebleven op 13.,2 per 10.000 geboorten.2 Dit is waarschijnlijk te wijten aan het feit dat er minder baby ‘ s met het syndroom van Down geboren worden van moeders die >35 jaar oud zijn vanwege verhoogde screening en toegang tot zwangerschapsonderbreking.1,2
de huidige praktijk
chorionische villusbemonstering (CVS) en vruchtwaterpunctie worden gebruikt om foetussen met het syndroom van Down en andere chromosoomafwijkingen te diagnosticeren. CVS wordt uitgevoerd in het eerste trimester, tussen week 10 en 14, en vruchtwaterpunctie wordt uitgevoerd na 15,5 weken zwangerschap., In vruchtwaterpunctie en transabdominale CVS, wordt een dunne naald ingebracht door de buik om een steekproef van vruchtwater of placentaweefsel te verkrijgen, die gewoonlijk dezelfde chromosomen als het foetus heeft. In transcervicale CVS, wordt een placenta weefselmonster verkregen door het inbrengen van een katheter door de baarmoederhals.8,14 vruchtwaterpunctie draagt een 0,5% risico op een miskraam, terwijl het risico op CVS 1,5% is. In Canada, tot 2007, invasieve testen voor chromosomale afwijkingen werd alleen aangeboden wanneer het risico van een vrouw op het hebben van een foetus met Down syndroom overtrof de procedure-gerelateerde risico.,20
Het doel van niet-invasieve screening is om het aantal vrouwen dat invasieve testen ondergaat, te verminderen.14 de triple test, die meestal wordt uitgevoerd in het tweede trimester tussen week 15 en 18, is de meest gebruikte screeningtechniek in Noord-Amerika. Een risicoschatting wordt berekend op basis van de leeftijd van de moeder en de meting van drie stoffen in het bloed van de moeder: hCG, alfa-fetoproteïne (AFP) en ongeconjugeerd oestriol. De drievoudige test detecteert tussen 60% en 70% van alle gevallen van het syndroom van Down bij een vals-positief tarief van 5%.,14 de toevoeging van een andere marker, het hormoon inhibine A, vormt de basis van het quad-scherm, dat 75% van de gevallen kan identificeren met een vals-positief percentage van 5%.14,20 vrouwen die positief screenen op een triple of quad scherm worden meestal invasieve tests aangeboden om het foetale chromosoomprofiel (karyotype) te bevestigen.
de triple test en het quad scherm kunnen >20% van de gevallen van het Down syndroom niet detecteren en worden uitgevoerd in het tweede trimester, wanneer zwangerschapsbeëindiging riskanter is.,3 de gecombineerde test heeft een 16% tot 25% hoger detectiepercentage (1% tot 5% vals-positief percentage) dan dat van tweede trimester tests, met het extra voordeel van een eerder resultaat.1,3,4,12,13 hierdoor kunnen ouders meer tijd nemen om te beslissen of ze invasieve testen ondergaan. Als de diagnose van het syndroom van Down wordt bevestigd door foetale chromosoomanalyse, hebben de ouders de optie van vroege zwangerschapsafbreking of meer tijd om zich voor te bereiden op de bevalling van een baby met het syndroom van Down.
het bewijs
sommige factoren die de nauwkeurigheid van een NT-meting kunnen beïnvloeden, zijn formeel beoordeeld.,
Delta-NT versus NT-MoM methode
om te bepalen wat een abnormaal groot NT is, wordt de delta-waarde berekend: het verschil tussen de nt-meting en de normale mediaan nt-dikte voor die zwangerschapsduur. Een andere methode, bekend als veelvouden van de mediaan (MoM), wordt gebruikt voor de resultaten van bloedonderzoek. De concentratie wordt gedeeld door de leeftijdsspecifieke mediaanwaarde van de biochemische marker bij onaangetaste zwangerschappen.8,9,20 er is controverse over de vraag of NT-metingen op dezelfde manier kunnen worden behandeld met biochemische gegevens en omgezet in MoM-waarden., Een studie van 128.030 onaangetast en 428 Down syndroom zwangerschappen testte deze conversie.22 terwijl de nt-MoM-en delta-nt-methoden vergelijkbare algemene detectiepercentages opleverden, overschatte de eerstgenoemde het risico bij 11 weken en onderschatte het aanzienlijk bij 13 weken.
beeldgrootte
in een prospectieve case-seriestudie werd het effect beoordeeld van het gebruik van verschillende ultrasone beeldformaten om de nt-dikte te meten.23 in 120 scans werden de beelden aangepast zodat het hoofd-halsbeeld van de foetus 60%, 100% of 200% van het scherm bezet., Een gemiddelde variatie van 29% in de nt-meting deed zich voor wanneer de vergroting werd gewijzigd van 60% naar 200%. De 100% beeldformaat produceerde een moeder die het dichtst bij het ideaal van 1.0 was. In een ander onderzoek van dezelfde groep werd het effect van beeldgrootte op individuele risicoschattingen voor 350 zwangere vrouwen beoordeeld.24 de nt-meting was gemiddeld 8% lager bij gebruik van de 200% – afbeelding, vergeleken met 100%, waarschijnlijk omdat de randen van het NT waziger waren en moeilijker af te bakenen op een grotere afbeelding. Dit resulteerde in een 55% vermindering van het aantal vrouwen die positief voor een foetus met syndroom van Down testen., Geen van beide onderzoeken beoordeelde echter het effect van de beeldgrootte op de detectiesnelheid en bepaalde aanpassingen die door de FMF UK werden aanbevolen om de onscherpte van ultrasone schermbeelden te verminderen, werden niet gemaakt.24
foetale positie
Een casusreeks studie van 85 foetussen toonde aan dat hun positie in de baarmoeder – gezicht naar beneden versus gezicht naar boven – geen effect had op de nt meting.25 een andere case series studie meldde dat nt metingen groter waren wanneer de foetale nek werd verlengd en lager wanneer de nek werd gebogen, in vergelijking met de neutrale positie.,26 nt metingen die werden gedaan toen de nek neutraal was, hadden de hoogste reproduceerbaarheid.
plaatsing van de remklauw
De meest voorkomende methoden voor het plaatsen van de meetklauw op het ultrasone beeld zijn on-to-on (beide remklauwen worden geplaatst op de binnenrand van de witte lijnen die grenzen aan de NT) en on-to-out (een remklauw wordt geplaatst op de binnenrand van een witte lijn en de andere op de buitenrand van de tegenoverliggende witte lijn). Een studie waarbij deze twee methoden bij 282 foetussen werden vergeleken, vond een gemiddeld verschil in metingen van 0,95 mm (standaardafwijking 0,14 mm)., Het effect van deze verschillen op risicobeoordelingen werd niet geëvalueerd.
Software
de algoritmen en software die worden gebruikt om risicoprofielen te berekenen, hebben een invloed op de resultaten. Een casusreeksstudie bij 94 zwangere vrouwen toonde duidelijke verschillen aan tussen numerieke risicoschattingen die werden afgeleid van twee softwarepakketten, FMF-software en Wallac-Perkin-Elmer-software, die vaak worden gebruikt om het risico op het syndroom van Down te berekenen.Statistisch significante verschillen in gerapporteerde waarschijnlijkheidsratio ‘ s traden op voor biochemische markers (p=0.,01), nt-metingen (p<0,0001), en beide parameters gecombineerd (p=0,003). In deze studie werd het effect van deze discrepanties op het detectiepercentage niet beoordeeld.
Training
De nt-dikte werd gemeten bij 161 foetussen door verschillende paren sonografen uit een pool van vijf die ervaring hadden met NT-echografie en vier die dat niet waren.29 de mate van overeenstemming tussen operatoren varieerde van 0,83 tot 0,95 voor de vijf ervaren sonografen en van 0,47 tot 0,83 voor de anderen (1,0 betekent volledige overeenstemming). De waarden varieerden van 0,74 tot 0.,95 voor paren ervaren sonografen. Een paar onervaren sonografen scoorde 0,51.
in een ander onderzoek werden NT-metingen en bloedtestresultaten van 15.013 zwangerschappen beoordeeld. Deze gegevens werden verkregen door 264 verloskundigen, waaronder een stagiair van de FMF.10 Het screen-positive percentage voor de stagiair was 4,4%, tegenover 3% voor de anderen. NT-metingen werden door de ongetrainde verloskundigen onderschat, met name in de lagere waarden, met als gevolg een groter aantal negatieve screeningsresultaten. Het effect van deze resultaten op individuele risicoschattingen werd niet gerapporteerd., Een latere studie uitgevoerd door dezelfde groep had vergelijkbare resultaten.30
bijwerkingen
echografie, die bij zwangere vrouwen is gebruikt gedurende >40 jaar, wordt als veilig beschouwd.8,14,31 de risico ‘ s verbonden aan NT meting hebben betrekking op de gevolgen van een vals-positief resultaat, wat kan leiden tot onnodige invasieve testen, mogelijke beëindiging van de zwangerschap, en psychologische stress. Een vals-negatief resultaat kan misleidende geruststelling geven., Het andere nadeel van het testen in het eerste trimester is dat, hoewel de informatie nuttig kan zijn voor latere genetische counseling, het in sommige gevallen klinisch overbodig kan zijn, aangezien tot 30% van de foetussen met het syndroom van Down spontaan worden afgebroken.8,14,31
toediening en kosten
screening in het eerste trimester met de gecombineerde test is kosteneffectiever dan testen in het tweede trimester.32-34 de juiste training, ervaring en naleving van een standaard en reproduceerbare techniek zijn essentieel voor de nt-meting om een betrouwbare screening tool te zijn., Dit vereist een nationaal credentialing – en trainingsprogramma en een doorlopend kwaliteitsmanagementproces dat feedback bevat.4,7 geen enkele studie heeft de administratieve uitdagingen of kosten geëvalueerd die gepaard gaan met het opzetten van een dergelijk programma, wat de kosteneffectiviteit van tests op basis van NT-ultrageluid aanzienlijk kan beïnvloeden.
gelijktijdige ontwikkelingen
geautomatiseerde snelle immunoassaytechnieken die PAPP-A en hCG binnen 30 minuten meten zijn onlangs ontwikkeld., Dit maakt de oprichting van one-stop klinieken voor de beoordeling van het risico, bekend als OSCAR, waar potentiële ouders de bloedtest en NT meetresultaten kunnen ontvangen tijdens een kantoorbezoek. Het Down syndroom detectie percentage voor OSCAR is 92%.8,35
Ultrasound onderzoek van de foetale neus wordt onderzocht als een andere mogelijke indicator van trisomie, omdat bij de meeste foetussen met het syndroom van Down het neusbeen onderontwikkeld is.8 een veelbelovende experimentele techniek omvat het extraheren van foetale of placentale nucleïnezuren uit moederbloed en het onderzoeken van hen op chromosomale afwijkingen.,36,37
snelheid van Technologiediffusie
een foetaal echografisch onderzoek uitgevoerd tussen 18 en 20 weken zwangerschap is een gevestigde praktijk in Canada, en de technologie is wijdverspreid. De belangrijkste factor die de opname van de gecombineerde test bepaalt, is de beschikbaarheid van goed opgeleide sonografen.3 ook, ondanks de aanbevelingen van professionele organisaties dat alle vrouwen worden aangeboden eerste trimester screening, ongeacht de leeftijd, jongere vrouwen kunnen niet worden getest vanwege de perceptie dat ze een laag risico.,20,38
Implementatiekwesties
uit de gegevens blijkt dat de nauwkeurigheid van een NT-meting wordt beïnvloed door de foetale positie; meettechniek; soort gebruikte software voor risicoberekening; en de opleiding, ervaring en technische expertise van de sonograaf. Het effect van deze variabelen op risicoschattingen die gedeeltelijk gebaseerd zijn op NT-dikte is onbekend. Meetvariaties kunnen worden verholpen als NT echografie screening is onderworpen aan dezelfde strenge standaardisatie en kwaliteitsborging die worden toegepast op laboratoriummetingen.,7 voortdurende audits zijn van essentieel belang gezien het feit dat opgeleide sonografen in de loop van de tijd de neiging hebben onjuiste technieken te ontwikkelen die alleen kunnen worden gewijzigd door uitgebreide persoonlijke feedback.15,39
De richtsnoeren van de SOGC bepalen dat de gecombineerde test alleen mag worden verstrekt als onderdeel van een uitgebreid programma dat genetische counseling, toegang tot meer invasieve diagnostische tests voor moeders met een positief screenresultaat, en goed opgeleide sonografen die zich houden aan standaardtechnieken en onderworpen zijn aan routinematige prestatieaudits.,20,21 een dergelijk programma is nodig voordat een test met NT ultrasound universeel wordt aangeboden.
***********************
Cite as: Scott A. nuchal translucency measurement in first trimester Down syndrome screening . Ottawa: Canadian Agency for Drugs and Technologies in Health; 2007.
***********************
CADTH is als enige verantwoordelijk voor de definitieve vorm en inhoud van dit bulletin. De verklaringen en conclusies in dit bulletin zijn die van CADTH, en niet die van de leden van de Adviescommissie of beoordelaars.,
CADTH dankt de externe beoordelaars die zo vriendelijk waren opmerkingen te maken over een eerdere versie van dit bulletin. Recensenten: JoAnn Johnson, MD, FRCS, University Of Calgary, David Chitayat, MD, University Of Toronto.de productie van dit rapport is mogelijk gemaakt door financiële bijdragen van Health Canada en de regeringen van Alberta, British Columbia, Manitoba, New Brunswick, Newfoundland en Labrador, Northwest Territories, Nova Scotia, Nunavut, Ontario, Prince Edward Island, Saskatchewan en Yukon., Het Canadian Agency for Drugs and Technologies in Health is als enige verantwoordelijk voor de uiteindelijke vorm en inhoud van dit verslag. De hierin naar voren gebrachte standpunten komen niet noodzakelijk overeen met de standpunten van Health Canada of een provinciale of territoriale regering.
ISSN 1488-6324 (online)