door: Meghan Huff PA-C en Douglas Drossman MD
De kunst van de geneeskunde verliest terrein naarmate het verder in de wereld van de technologische vooruitgang beweegt. Met het toegenomen gebruik van beeldvormende diagnostische studies en de opkomst van telegeneeskunde, groeit het aantal patiënten die medische zorg ontvangen zonder daadwerkelijk te worden gezien., Helaas, zelfs binnen persoon bezoeken, medische zorgverleners zijn vaak krap voor de tijd als ze moeite hebben om te voldoen aan de patiënt quota. Deze twee elementen samen hebben ertoe geleid dat steeds meer patiënten minder fysiek contact hebben met hun zorgverleners. Terwijl fysieke examen wordt nog steeds onderwezen in scholen, een element van het fysieke examen wordt jammerlijk verwaarloosd, in het bijzonder de digitale rectale examen (DRE). In de afgelopen maanden heb ik meer dan af en toe een patiënt verwezen naar mij zeggen dat ik was de eerste gastro-enteroloog om een rectaal onderzoek voor hun constipatie of bekkenbodemproblemen doen.,
belang van het rectale examen
in een studie die we in 2012 publiceerden in het American Journal of Gastroenterology, deden Dr.Drossman samen met deskundige gastro-enterologen, Reuben Wong, Arnold Wald, Adil Bharucha en Satish Rao een onderzoek bij meer dan 650 clinici om het gebruik van het rectale examen, dat op dat moment al aan het afnemen was, te beoordelen 1., Terwijl veel providers niet kunnen zien waarom ze een rectaal examen moeten doen, en zeker niet alle providers moeten zijn, de voordelen van de digitale rectale examen veel opwegen tegen de kortstondige fysieke ongemak met de patiënt of eventueel voorbijgaande emotionele onhandigheid gevoeld door de patiënt of clinicus. De voordelen van DRE omvatten het beoordelen van open of occult bloed in de ontlasting, bekkenbodem dyssynergia, anale fissuren, rectale verzakking, prostaathypertrofie bij mannen, en bekken vloer verzakking en rectocele bij vrouwen2., Een rectaal onderzoek is een belangrijk onderdeel van het fysieke onderzoek en is essentieel voor patiënten met constipatie, of elk type anorectale problemen.constipatie is een vrij veel voorkomende klacht binnen Gastro-enterologie en eerstelijnszorg. Chronische constipatie kan leiden tot aanzienlijk ongemak en hebben een negatieve invloed op de gezondheid gerelateerde kwaliteit van leven. Behandelingen voor chronische constipatie zal variëren op basis van de pathofysiologie van de aandoening, die kan variëren., Een component van chronische constipatie is bekkenbodem dyssynergia( PFD), die voorkomt bij meer dan 1/3 van de patiënten presenteren aan gastro-enterologen en sommige patiënten met PFD hebben zelfs geen constipatie. Het is belangrijk om dit te identificeren aangezien het effectief met biofeedback kan worden behandeld zoals hieronder besproken 3.
bekkenbodem Dyssynergia
So, Wat is bekkenbodem dyssynergia? De bekkenbodem bestaat uit skeletspieren die de bekkenbotten omringen en interne organen, zoals de blaas, van onderen ondersteunen., De belangrijkste spier, genaamd Levator Ani, bestaat uit drie delen: de iliococcygeus spier, de pubococcygeus spier, en de puborectalis spier. Deze spieren creëren spanning om het rectum van nature recht in een rechte hoek te trekken, waardoor een fysieke barrière ontstaat die mensen toelaat continent te zijn met controle over wanneer we poepen. Tijdens de ontlasting ontspant de levator spiergroep, trekt het rectum recht en kan de ontlasting gemakkelijk worden geëvacueerd., Bij patiënten met bekkenbodem dyssynergia, de levator spiergroep rond het rectum worden strak getrokken en ze zullen niet ontspannen, of kan zelfs strakker, zelfs wanneer de patiënt actief probeert te ontlasten. Dit leidt tot Persen tegen De hoekige endeldarm en wanneer ernstiger kan leiden tot pijn, bekkenbodem verzakking of de ontwikkeling van een rectocele. De diagnose kan gemakkelijk worden gesteld tijdens het rectale onderzoek of bevestigd met een anorectale motiliteitsstudie (zie figuren). Zodra geà dentificeerd, kan PFD worden behandeld door biofeedback evenals opleiding tijdens het rectale examen.,
PFD kan als eerste worden beschouwd met de medische anamnese. De patiënt kan worden gevraagd of ze spanning met normale of zachte ontlasting (persen bij gezonde personen optreedt wanneer de ontlasting hard of in stukken). Bovendien knijpen patiënten met PFD hun bekkenbodem, terwijl patiënten zonder PFD alleen hun buik knijpen en hun bodem ontspannen tijdens het poepen. De rectale onderzoekstechniek heeft betrekking op de beoefenaar aan het hebben van de patiënt ontspannen de bodem en dan dragen naar beneden alsof het hebben van een stoelgang., Bij patiënten met bekkenbodem dyssynergia, wanneer beer neerhalen, kunnen deze spieren niet ontspannen of onvrijwillig weer aan te spannen. Providers die bedreven zijn in het uitvoeren van digitale rectale examens kunnen niet alleen detecteren deze dyssynerge ontlasting, maar ze kunnen ook gebruik maken van het examen om patiënten te instrueren over hoe de bekkenbodem te ontspannen waardoor het gemak van ontlasting. Van nota, als de provider nooit de patiënten onderzoekt en niet de juiste vragen stelt, kan deze diagnose volledig worden gemist.,
Levator Ani-syndroom
een andere verwante aandoening wordt Levator ani-syndroom genoemd, dat optreedt wanneer de spieren van de bekkenbodem gespannen genoeg zijn om rectale pijn te veroorzaken. Als de pijn relatief kort is (minder dan 20 minuten) wordt het Proctalgie Fugax genoemd. Echter, wanneer de pijn langer duurt, wordt het syndroom van Levator Ani genoemd. Net als bij bekkenbodem dyssynergia, kan dit worden gediagnosticeerd door rectaal onderzoek; de beoefenaar beoordeelt oefent druk uit op de levator aan zowel de rechter-als de linkerzijde van het rectum., Patiënten met het syndroom van levator ani zullen pijn melden met deze verhoogde druk, die meestal ernstiger is aan de linkerkant. Gelukkig, de digitale rectale examen kan ook nuttig zijn bij de behandeling van levator ani syndroom door middel van zachte rectale massage. Patiënten met het Levator ani-syndroom en/of Dyssynergia in de bekkenbodem kunnen ook baat hebben bij Fysiotherapie in de bekkenbodem en aangepaste kegeloefeningen. In het bijzonder, de patiënt vragen om hun bekkenbodemspieren te vinden, contract hen, ontspannen, en dan het handhaven van ontspanning, duw naar beneden., Deze oefeningen kunnen worden geïnstrueerd op het bezoek met de DRE en vervolgens thuis worden geoefend, met een herevaluatie door DRE bij het volgende bezoek.
uitdagingen voor het rectaal onderzoek
patiënten kunnen zich ongemakkelijk voelen of in verlegenheid gebracht door een rectaal onderzoek, maar de meesten doen dat niet en als ze goed voorbereid zijn, zullen ze deze belangrijke procedure gemakkelijk accepteren. Zorgverleners moeten deze technieken goed leren en wanneer ze comfortabel en competent zijn met het examen; de patiënt is meer aanvaardend en de juiste diagnoses kunnen worden gemaakt. Patiënten moeten er zeker van zijn dat het examen slechts een paar minuten zal duren., Patiënten zijn meer bereid om te worden onderzocht als ze het gevoel dat hun provider is ervaren in het examen. Medische scholen, residenties en fellowships moeten anderen blijven onderwijzen en aanmoedigen om deze vitale hands-on vaardigheden te oefenen, ten behoeve van patiënten van wie de diagnose anders zou kunnen worden gemist.
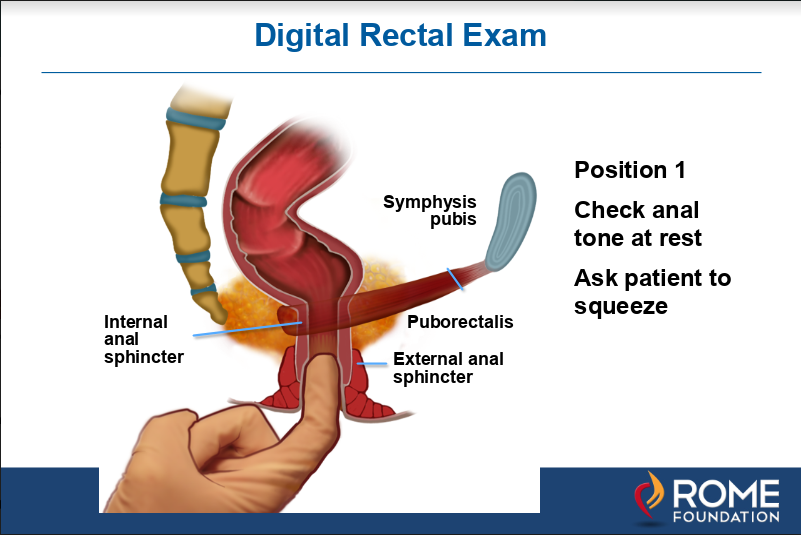
figuur 1a. zoals hierboven getoond, wordt in positie 1 de vinger in het anale kanaal gestoken om de sterkte of toon van de externe sluitspier te voelen door de patiënt te vragen om te knijpen.,
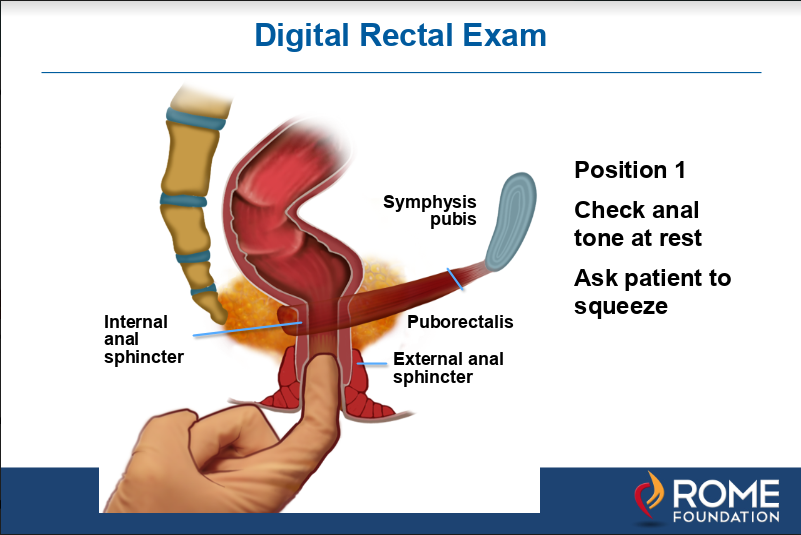
figuur 1b. vervolgens wordt de vinger dieper geplaatst tot net boven de puborectalisspier, die achteraf in het rectum wordt gevoeld als een richel. Deze spier zal strakker en duw naar de vinger wanneer de patiënt wordt gevraagd om te knijpen.
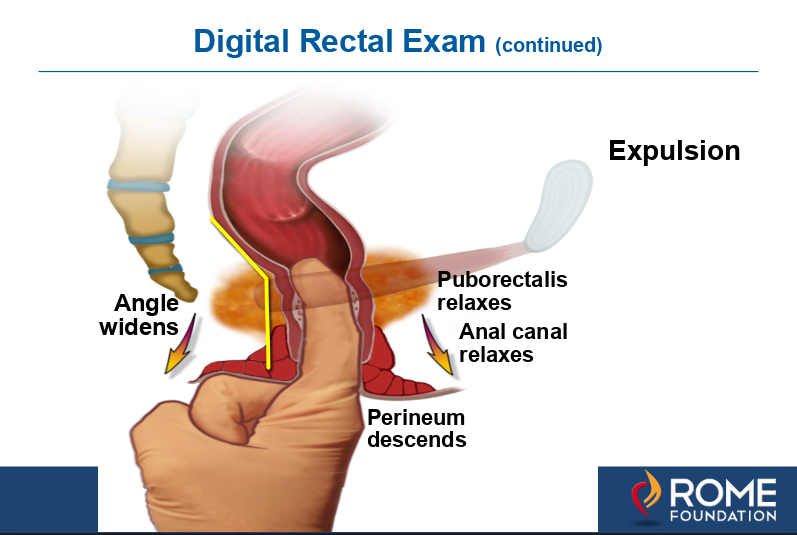
figuur 1c. vervolgens wordt de uitzetting getest door de patiënt te vragen de bekkenbodem te ontspannen terwijl hij vanuit de buik naar beneden duwt om de ontlasting te simuleren. Wanneer goed gedaan de anorectale hoek verbreedt als de puborectalis ontspant., Met dyssynerge ontlasting wordt de hoek niet groter of scherper naarmate de levator samentrekt. Dit is diagnostisch voor dyssynerge ontlasting en kan worden behandeld door bekkenbodemtraining tijdens het bezoek van de kliniek of met biofeedback met behulp van een rectale sonde apparaat.
Reference List
- Wong RK, Drossman DA, Bharucha AE, Rao SS, Wald A, Morris CB, Oxentenko AS, van Handel DM, Edwards H, Hu Y, Bangdiwala S. The digital rectal exam: a multicenter survey of physician and students’ perceptions and practice patterns. Am J Gastroenterol 2012; 107: 1157-1163.
- Talley NJ., Hoe een rectaal onderzoek in gastro-enterologie te doen en te interpreteren. Am J Gastroenterol 2008; 103: 820-822.
- Rao SS, Valestin J, Brown CK, Zimmerman B, Schulze K. lange termijn efficacy of biofeedback therapy for dyssynerge defecation: Randomized controlled trial. Am J Gastroenterol 2010; 105: 890-896.