I ricercatori hanno confrontato anche questi approcci chirurgici. In uno studio clinico prospettico, randomizzato e multicentrico, lo studio Sclerale Buckling versus Primary Vitrectomy in Rhegmatogenous Retinal Detachment, 45 chirurghi in 25 centri in Europa hanno reclutato 416 pazienti fachici e 265 pseudofakici per un periodo di cinque anni. Nello studio è stato osservato un follow-up della durata di un anno e il risultato primario (variazione dell’acuità visiva meglio corretta) è stato valutato ad un anno.,
Gli endpoint secondari erano il successo anatomico primario e finale, l’insorgenza di vitreoretinopatia proliferativa, la progressione della cataratta e il numero di reinterazioni.
Nello studio fachico, la variazione media del BCVA è stata significativamente maggiore nel gruppo di instabilità (p=0,0005) (SB: -0,71 ±0,68 logMAR ; PPV: -0,56 ±0,76 logMAR ). Nello studio pseudofachico, i cambiamenti nel BCVA hanno mostrato una differenza non significativa di 0,09 logMAR. Nei pazienti fachici, la progressione della cataratta è stata maggiore nel gruppo PPV (p<0,00005).,
Nello studio phakic, il tasso di redetachment nel gruppo SB era del 26,3% (55/209 pazienti) e nel gruppo vitrectomia era del 25,1% (52/207 pazienti). Il tasso di redetachment è stato del 39,8% per l’instabilità sclerale (53/133) e del 20% per la vitrectomia (27/132) nello studio pseudofakico. I chirurghi dello studio hanno scritto che l’instabilità mostra un beneficio negli occhi facici rispetto al miglioramento di BCVA. Hanno aggiunto, tuttavia, che non vi era alcuna differenza nella BCVA negli pseudofakes e, sulla base di un risultato anatomico migliore, hanno raccomandato la vitrectomia in questi pazienti.,1
La causa della maggior parte dei distacchi retinici è il distacco vitreo posteriore acuto con lacrima o lacrime retiniche, quindi la risposta corretta è rimuovere il vitreo e qualsiasi trazione associata sulla retina e trattare la lacrima o le lacrime. Alcuni pazienti, tuttavia, sviluppano il distacco della retina perché hanno difetti congeniti nella retina; sono spesso molto miopi, con le loro retine allungate. Sacche di sineretico, liquido vitreo perdite attraverso questi fori della retina e difetti, che provoca la retina per separare., Questi tipi di pazienti non hanno un distacco vitreo o un distacco correlato alla separazione vitreo. Infatti, alcuni di questi pazienti hanno interfacce vitreoretiniche anormalmente aderenti. Per loro, sento che la fibbia è la procedura migliore, perché evita la necessità di rimuovere il vitreo chiaro e il conseguente aumento del rischio di cataratta. Ho visto casi in cui l’intervento di vitrectomia non è riuscito a causa dell’incapacità di staccare il vitreo dalla retina., In questi casi, il paziente a volte finisce per subire operazioni multiple, avendo estese retinectomie rilassanti e sviluppando una serie di altre complicazioni, come edema corneale, glaucoma secondario, olio subcongiuntivale e, infine, visione finale molto scarsa anche se la retina viene finalmente “riattaccata con successo.”
Il mio approccio chirurgico
Accompagnando l’aumento di popolarità della vitrectomia è arrivato un nuovo apprezzamento per le manovre necessarie per il successo. Ecco alcune linee guida che seguo e le tecniche che utilizzo:
• Obiettivi generali., La cosa principale è rimuovere adeguatamente il vitreo e assicurarsi di avere un’adeguata separazione vitrea posteriore, specialmente intorno alle rotture retiniche. Cerco di separare l’ialoide fino alla base vitrea. Soprattutto in un paziente più giovane, che non ha necessariamente un distacco del vitreo, è necessario assicurarsi di rimuovere il vitreo dalla retina per avere un tasso di successo più elevato. Inoltre, quando si esegue la vitrectomia, è utile radere il vitreo il più accuratamente possibile alla base vitrea., Penso che questo potrebbe ridurre la trazione circonferenziale e ridurre la necessità di instabilità sclerale.
• Punte laser. Dopo aver rimosso completamente tutto il vitreo e drenato il fluido attraverso la retinotomia posteriore per appiattire la retina, eseguirò un laser periferico per trattare tutte le lacrime della retina. Non necessariamente eseguo sempre laser a 360 gradi, anche se alcuni chirurghi lo fanno. Di solito tratto la retina periferica per l’intera estensione del distacco della retina e qualsiasi area aggiuntiva di evidente patologia retinica come degenerazione reticolare o fori atrofici., Inoltre, tratto l’ora serrata in qualsiasi area che tratto. Preferisco ustioni laser più leggeri, abbastanza per creare una cicatrice corioretinica, ma non troppo intenso per causare restringimento della retina, che, mi sento, potrebbe poi portare a rotture ai margini delle aree trattate con laser e distacco ricorrente.
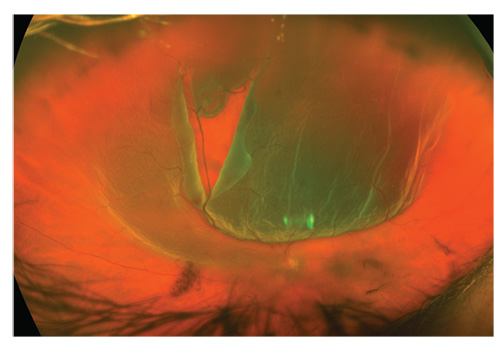
Un paziente di 50 anni con improvvisa perdita della vista è il suo unico occhio. Visibili sono il distacco vitreo posteriore, l’emorragia vitrea e una grande lacerazione retinica che si estende posteriormente.,
I laser la retinotomia posteriore dura dopo aver rimosso qualsiasi liquido vitreo e subretinico aggiuntivo che potrebbe essersi accumulato posteriormente mentre stavo facendo il laser periferico. Sento di poter ottenere un migliore drenaggio del fluido subretinale e intravitreale, e un migliore riempimento di gas nella cavità vitrea se lo faccio per ultimo.
Va notato che alcuni chirurghi non laser la retinotomia drenaggio, e questo è ragionevole—noi non laser fori maculari, dopo tutto., Questo perché la retinotomia è piuttosto piccola, posizionata posteriormente e presumibilmente non c’è alcuna trazione vitrea attorno alla rottura, quindi alcuni non ritengono necessario aggiungere una cicatrice corioretinica in una posizione posteriore trattando la retinotomia con il laser.
• Chiusura del caso. Di solito chiudo le mie sclerostomie con suture nella maggior parte dei casi, specialmente se si tratta di un distacco inferiore., Questo mi dà un riempimento di gas migliore; a causa della manipolazione aggiuntiva coinvolta nel fare una vitrectomia più approfondita, e poiché molti pazienti con distacchi retinici sono miopi e hanno sclere più sottili, le mie sclerostomie tendono a fuoriuscire nei casi di distacco della retina, a differenza dei casi di pucker maculare o foro maculare. Uso quasi sempre il gas C3F8. Occasionalmente a causa di considerazioni di viaggio aereo o la necessità di una rapida riabilitazione visiva perché il paziente è monoculare nell’occhio con il distacco, userò SF6 o olio di silicone. Uso 7-0 gut cromico per i casi di gas e 7-0 vicryl per i casi di olio.,
Tecnica di instabilità sclerale
Non mi piace fare procedure di instabilità sclerale. Mi piace meno il più presbite divento. È utile in alcuni casi, tuttavia. Qui ci sono cose da tenere a mente quando si esegue la procedura.
• Aggiunta di una fibbia durante la vitrectomia. Anche se la vitrectomia è una procedura molto buona, come accennato in precedenza ci sono alcuni casi che possono potenzialmente beneficiare dell’aggiunta di instabilità sclerale., Ad esempio, se l’occhio è fachico, di solito sei incline ad essere meno aggressivo in termini di sezionare la base vitrea e ottenere il vitreo anteriore il più accuratamente possibile per paura di indurre cataratta immediata. Una fibbia ti dà la possibilità di essere un po ‘ meno aggressivo e completo con la vitrectomia, che consente di ottenere via con non ottenere tutto il vitreo off., Inoltre, se vedo segni di vitreoretinopatia proliferativa precoce e la retina è un po ‘ rigida, mettere una fascia che circonda l’occhio potrebbe aiutare a prevenire distacchi ricorrenti, o almeno dormo meglio di notte sapendo che ho fatto tutto quello che potevo avere per l’occhio. Ancora una volta, questo è raro in quanto includo l’instabilità sclerale su solo il 10% dei miei casi di vitrectomia. Quando lo faccio, io uso un 41 band e tipicamente posto l’elemento di instabilità per sostenere la base vitreo o ampie aree di reticolo in cui il vitreo può essere difficile da separare dalla retina.
• Solo instabilità sclerale., L’instabilità sclerale è sicuramente la procedura corretta nei pazienti (in genere più giovani) senza distacco del vitreo che potrebbero avere dialisi retinica o fori retinici con o senza degenerazione retinica associata. Quando si esegue la chirurgia di instabilità sclerale, voglio solo evitare complicazioni, come la perforazione sclerale involontaria mentre si passano le suture del materasso, o causando emorragia subretinica quando scarico il liquido subretinale. Raramente faccio fibbie segmentali ora, tranne che per la dialisi retinica., Il mio pensiero è che questi pazienti probabilmente hanno aree anormali di retina o aderenze vitreoretiniche che non riesco a vedere, e circondando l’occhio mi fornisce la sicurezza che l’intera retina periferica è supportata, e un’area apparentemente normale non si staccherà in futuro. Di solito giro con una spugna di silicone in quanto questo sembra darmi una migliore indentazione sclerale e elevazione con miopia meno indotta rispetto a una fascia di silicone.
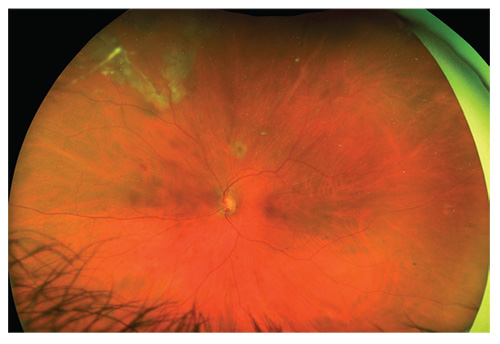
La retina dalla pagina precedente, una settimana postop., L’olio di silicone è stato usato per consentire al paziente di vedere immediatamente.
• Drenaggio esterno del liquido sottoretinico. Per questa fase della procedura, di solito uso un ago corto da 25 gauge e metto l’ago appena oltre l’angolo della punta. Scarico nel letto della fibbia e in una zona che è stata trattata con crioterapia e, ovviamente, dove la retina è più distaccata. Lo faccio dopo aver posizionato la fibbia e serrato temporaneamente le suture del materasso., Ciò fornisce una maggiore pressione nell’occhio per consentire al liquido sottoretinico di uscire attraverso una ferita da puntura molto piccola e previene un’eccessiva ipotonia durante il drenaggio che può aumentare l’emorragia coroidale. Inoltre, se inavvertitamente perforo la retina, cosa che non dovrebbe verificarsi, il foro che si crea è già stato trattato ed è supportato dalla fibbia. Il mio obiettivo principale di eseguire il drenaggio è quello di ammorbidire l’occhio sufficientemente per ottenere abbastanza elevazione dell’elemento di instabilità sclerale per chiudere i fori senza causare occlusione dell’arteria retinica centrale., Il drenaggio “completo” non è un obiettivo e viene raramente raggiunto, specialmente quando il paziente viene valutato con OCT.
Retinopexy pneumatica
La retinopexy pneumatica è un altro approccio alla riparazione del distacco della retina. Si tratta di una procedura di ufficio meno coinvolto rispetto alla vitrectomia o fibbia sclerale, e produce ottimi risultati in un recente documento.2 In PR, una bolla di gas viene iniettata nella cavità vitrea che chiude la rottura della retina e consente alla retina distaccata di riattaccarsi., La crioterapia può essere eseguita in retina distaccata per creare un’adesione corioretinica intorno allo strappo prima dell’iniezione della bolla di gas, o il laser può essere eseguito allo strappo o alle lacrime dopo che la bolla di gas ha riattaccato la retina. Nel recente studio, 176 pazienti con distacco sono stati randomizzati al PR o al PPV. Il risultato primario è stato di un anno ETDRS acuità visiva. Importanti risultati secondari sono stati la funzione visiva soggettiva (NEI VFQ-25), il punteggio metamorfopsia (M-CHARTS) e il successo anatomico primario.
ETDRS l’acuità visiva dopo retinopessi pneumatica ha superato la vitrectomia di 4.,9 lettere a 12 mesi (79,9 ±10,4 contro 75 ±15,2, p=0,024). L’acuità visiva media degli ETDR è stata anche superiore per il gruppo di retinopessi pneumatici rispetto alla vitrectomia a tre mesi (78,4±12,3 verso 68,5 ±17,8) e a sei mesi (79,2 ±11,1 verso 68,6 ±17,2). I punteggi compositi NEI VFQ-25 erano superiori per la retinopessia pneumatica a tre e sei mesi. Inoltre, i punteggi di metamorfopsia verticale sono stati superiori per il gruppo PR rispetto alla vitrectomia a 12 mesi (0,14 ±0,29 contro 0,28 ±0,42, p=0,026). Il successo anatomico primario a 12 mesi è stato raggiunto dall ‘ 80,8% dei pazienti sottoposti a PR rispetto a 93.,2 per cento sottoposti a vitrectomia (p=0,045), con il 98,7 per cento e il 98,6 per cento, rispettivamente, ottenendo un successo anatomico secondario. Il sessantacinque per cento dei pazienti fachici nel braccio vitrettomico è stato sottoposto a chirurgia della cataratta nell’occhio dello studio prima di 12 mesi, rispetto al 16 per cento per PR (p<0,001).
Da parte mia, faccio un discreto numero di retinopexie pneumatiche e offro la procedura ai pazienti quando è appropriato. Distaccamenti superiori con una singola pausa o interruzioni vicino alla stessa posizione e una minima patologia aggiuntiva sono buoni candidati per questo., Sfortunatamente, molte persone che sviluppano distaccamenti hanno retine che sono meno che perfette, con aree di degenerazione reticolare e fori, e quindi non sono adatte alla procedura. È fantastico quando funziona, ma il tasso di successo è del 70-80% anche nei candidati ideali.
Spero che le tecniche che ho condiviso aiutino a migliorare la tua comprensione dell’attuale approccio al distacco della retina, o addirittura a migliorare la tua tecnica attuale., La vitrectomia è stata un’ottima alternativa all’ampio uso dell’instabilità sclerale, anche se è importante per gli oftalmologi sapere che quest’ultima procedura ha ancora un posto molto importante nel nostro arsenale. RECENSIONE
Dr. Wong è in uno studio privato con consulenti retinici di Houston. Non ha alcun interesse finanziario in alcun prodotto menzionato nell’articolo.
1. Il suo nome deriva dal greco antico, che significa “terra”, “terra”, “terra”, “terra”, “terra”, “terra”, “terra” e “terra”. Instabilità sclerale rispetto alla vitrectomia primaria nel distacco retinico rhegmatogeno: uno studio clinico multicentrico prospettico randomizzato. Oftalmologia 2007;114:12: 2142-54.
2., Hillier RJ, Felfeli T, Berger AR, et al. La Retinopessi pneumatica versus Vitrectomia per la gestione degli Outcomes di distacco retinico Rhegmatogeno primario Randomized Trial (PIVOT). Oftalmologia 2018 Novembre 20.