1) Ztráta Oka
Ztráta oka traumatu, nádoru, nebo v konečném stadiu očních onemocnění, jako je glaukom, nebo diabetes může být zničující v každém věku. To může mít zásadní dopad na něčí self-image, sebevědomí, a sebeúcta, nemluvě o nastavení potřebné při přizpůsobení monokulární (jedno oko) vidění. Mohou dokonce existovat určitá omezení práce, která platí pro pacienty s jedním okem(např.)., Mnoho pacientů bylo vybaveno protetickými očima, kteří jsou v současné době zaměstnáni ve výše uvedených profesích. Monokulární pacienti by se měli snažit vrátit se do své práce, pokud je to možné, a vést co normální život. Přestože dochází ke ztrátě vnímání hloubky a periferního vidění, nejsou tak „postiženi“, jak mnozí věří.
2) Primární Zásuvka Postupy
a) Enukleace Operace – Enukleace odkazuje na odstranění celém světě (bulvy)., Operace se může provádět v lokální anestezii (za soumraku anestezie) nebo celkové anestezii (pacient spí). To se běžně provádí buď jako ambulantní nebo přenocování pacienta. Chirurgický zákrok obvykle trvá asi 1 hodinu. Při anestezii jsou víčka držena otevřená a vnější vrstvy oka (spojivky a čepy) jsou odříznuty od oční bulvy. Extraokulární svaly (zodpovědné za pohyb oka do různých polí pohledu) jsou také oříznuty od povrchu oka. Nakonec je optický nerv řezán a celá oční bulva je odstraněna., Krvácení je řízeno jemnou kauterizací.

Obrázek 1: Příklady orbitální implantáty za posledních 20 let (na pravé straně fotografie), a umělé oči (levé foto).
Když někdo přijde o oko, dvě složky jsou potřebné: orbitální implantát udržet objem očnice a umělé oko nebo protézy.
po odstranění oka se tedy do zásuvky vloží orbitální implantát a tkáně se nad ním uzavřou., Extraokulární svaly mohou být připojeny k povrchu implantátu, aby pomohly zabránit migraci implantátu a pomohly s pohybem zásuvky. Zpočátku je nad orbitálním implantátem zaveden dočasný protetický konformátor vyrobený z čirého plastu. Tento konformátor udržuje tkáňový prostor za víčky, kde bude nakonec sedět protetické oko. Přibližně za 6-8 týdnů je konformátor odstraněn a pro zásuvku je vyrobeno umělé oko (protéza) na zakázku. Oční kapky nebo masti jsou vyžadovány během prvních několika týdnů po operaci., Bolest je něco, o co se pacienti běžně obávají při enukleační chirurgii. V prvních dnech může dojít k určitému nepohodlí po operaci, ale kolik je variabilní, protože každý má jiný práh bolesti. Co by mohlo být hodně bolesti pro jednu osobu, může být pouze mírné až střední v jiném. Jakákoliv bolest je přítomen (obvykle nejsou závažné) to odezní, v prvních 3 až 5 dnů. Zabijáci bolesti jsou rutinně předepisováni po enukleační operaci spolu s antibiotiky.,
b) Vykuchání Chirurgie – Vykuchání operace se odkazuje na odstranění vnitřního obsahu oka (rohovky, duhovky, čočky, sklivce a sítnice). Bílá skořápka oka (sklera) je ponechána na místě. Extraokulární svaly jsou ponechány připevněny k povrchu oka a optický nerv není řezán. Jakmile je obsah oka odstraněn, implantát je umístěn do sklerálního pláště. Sklera, čepy a spojivka jsou pak uzavřeny přes implantát a je zaveden dočasný (čirý plast) konformátor., Skutečné umělé oko (protéza) se vyrábí asi za 6-8 týdnů.
Vykuchání, jako enukleace, může být provedeno v lokální stand-by (twilight anestezie), nebo celkové anestezii a mohou být prováděny jako ambulantní nebo jako přenocování návštěvy. Stejně jako enukleace je bolest variabilní a závisí na prahu bolesti. Obecně existuje určitá bolest, ale obvykle to není těžké. Usadí se v prvních 3 až 5 dnech.

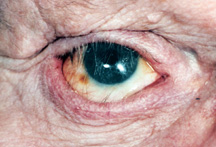
obrázek 2a: slepé, bolestivé, znetvořené pravé oko se zjevnou jizvou.,
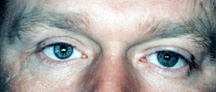
obrázek 2b: po operaci eviscerace a revizi jizvy.
což je nejlepší: enukleace nebo Eviscerace? Eviscerace je rychlejší a jednodušší. Existuje méně anatomické narušení oční zásuvky s eviscerací a konečné výsledky (vzhled, pohyb) jsou ve většině případů lepší než u enukleace. Existují však situace, kdy člověk prostě nemůže mít vyklizení. V každém oku, které má nádor (např. melanom) nebo podezření na nádor, je jedinou možností enukleace., Pokud se nemocné oko má konečné fázi glaukomu, v konečném stádiu diabetes, je po traumatu oka, má známou historii bez podezření na nádor, vykolení je vhodný a stále častější, protože snadnost chirurgie a vynikající kosmetické výsledky (Obrázek 2a, b).
c) Sekundární Orbitální Implantát Chirurgie – U některých jedinců, kteří dříve měli vyloupnutí postup lety, orbitální implantát může mít posunuty mimo pozici, stát se infikoval, nebo je prostě příliš malý., V této situaci může být provedena sekundární operace k odstranění prvního implantátu(sekundární orbitální implantát). Operace sekundárního orbitálního implantátu může být náročnější než enukleace nebo eviscerace, zejména pokud se chirurg pokusí lokalizovat a znovu připojit extraokulární svaly. Proto se obvykle provádí v celkové anestezii jako pacient přes noc. Pooperační léčení je podobné operaci enukleace a eviscerace.,
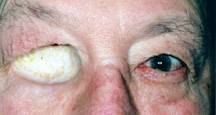
Obrázek 3a: Exenterace zásuvky (kožní štěp, který se objeví mnohem lehčí než okolní kůže podšívka očnice dutiny).
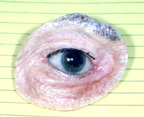
Obrázek 3b: Oculo-obličejové protézy

Obrázek 3c: oculo-obličejové protézy sedí v oku zásuvky. Brýle kamufláž protézy
d) Exenterace Chirurgie – Exenterace je radikálnější postup, než enukleace, vykuchání nebo sekundární orbitální implantace., Zahrnuje odstranění všech tkání v celé oční zásuvce. Spojivka, zeměkoule, extraokulární svaly a orbitální tuk jsou odstraněny. V těchto situacích není místo pro umístění orbitálního implantátu nebo umělého oka, jak je popsáno výše. Protéza okulo-obličeje však může být vyrobena tak, aby zakryla otvor pro oční zásuvku. Ačkoli se nepohybuje, vypadá mnohem lépe než prázdná oční zásuvka (obrázek 3a,b, c).
3) orbitální implantáty
před 1885 orbitálními implantáty nebyly použity., Oko bylo odstraněno enukleací nebo eviscerací a zásuvka byla ponechána léčit sama. Výsledkem byla nevzhledná propadlá deprese očních víček do oční zásuvky. Použití orbitálního implantátu bylo významným průlomem v anophthalmic socket chirurgii. Implantát zlepšil pooperační kosmezi vyplněním orbitálního objemu a také snížením šance na kontrakce zásuvky v důsledku tvorby jizev., Za posledních 100 let různých materiálů byly použity pro orbitální implantát včetně: zlato, stříbro, chrupavky, kosti, tuk, korku, houba, guma, parafín, vlny, azbest, stejně jako řadu dalších, ve snaze najít nejvíce biokompatibilní implantát (Obrázek 1).
různé tvary a velikosti byly také vyzkoušeny ve snaze podpořit určitou pohyblivost do zásuvky. V roce 1985 se nový koncept implantátů očních zásuvek začal vyvíjet, když výzkumník (Dr. Arthur Perry, San Diego, CA) začal studovat mořský korál jako oční implantát., Patentovaným hydrotermálním procesem byla složka uhličitanu vápenatého mořského korálu přeměněna na fosforečnan vápenatý a byla vyrobena látka známá jako hydroxyapatit. Hydroxyapatit má stejnou chemickou strukturu a porézní strukturu jako lidská kostní tkáň (obrázek 4a).

Obrázek 4a: Hydroxyapatitu orbitální implantát,
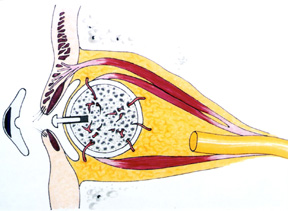
Obrázek 4b: Kreslení hydroxyapatitu implantát s svaly připojené a kolík v pozici,

Obrázek 4c: Syntetický hydroxyapatit implantát.,

obrázek 4d: sférický porézní polyethylen.
materiál implantátu (corralline hydroxyapatit) je biokompatibilní, netoxický a nealergenní. Tkáň těla rozpoznává materiál jako podobný a kvůli porézní povaze do něj vyroste tkáň. Implantát se stává pevnějším, a proto odolává migraci. Implantát umožňuje připojení extraokulárních svalů, což vede ke zlepšení pohyblivosti orbitálního implantátu., Orbitální implantát může také být připojena přímo do protézy pomocí peg, vyčnívající z implantátu (Obrázek 4b), což umožňuje širokou škálu protetických pohybu, stejně jako hozený pohyby očí běžně vidět, když lidé jsou zapojeny do konverzace. Zvýšený rozsah a jemné pohyby umožňují protetickému oku více životní kvality.
implantát hydroxyapatitu, známý také jako Bio-Eye™ (integrované orbitální implantáty, San Diego), se nazývá „porézní implantát.“Od svého zavedení byla zavedena řada dalších „porézních implantátů“., Jeden takový implantát (popularizoval Dr. D. R. Jordan – University of Ottawa Eye Institute, Ottawa, Ontario, Kanada) je syntetický řadu hydroxyapatitu (FCI3 HA implantát), který má podobné vlastnosti původního Bio-Eye™, ale méně drahé (Obrázek 4c). Je k dispozici v Kanadě a dalších částech světa, ale kvůli patentovým omezením není ve Spojených státech k dispozici. Další syntetický porézní implantát, který se stal stále populárnějším, je typ porézního plastu známého jako porézní polyethylen (Medpor™ – Porex Surgical Inc, Coolidge Park, GA)., Tento materiál je syntetický umělý materiál, který byl dříve použit v široké škále kranio-obličejových rekonstrukčních postupů a zlomenin obličeje, s několika problémy. Jeho vlastnosti vykazují vysokou pevnost v tahu, tvárnost, biokompatibilitu a fibrovaskulární zvětšení. Porézní polyethylenové orbitální implantáty jsou také levnější než originální Bio-Eye™, a jsou k dispozici v kulatých, vejce, kuželovitý nebo mounded tvary (Obrázek 4d).,
oxid hlinitý (Al2O3) další muž-vyrobené biomateriál, který byl v použití pro více než 30 let jako implantát v ortopedii a stomatologii má také intenzivně studován (Dr. D. R. Jordan – University of Ottawa Eye Institute, Ottawa, Ontario, Kanada), a je rozvíjející se jako orbitální implantát v Kanadě, Evropě a několika dalších částech světa. Hliníkový oxid implantát, také známý jako Biokeramický Implantát (FCI, Issy-Les-Moulineaux, Cedex, Francie) vypadá totožný s Bio-Eye™ hydroxyapatitu s více vzájemně propojených pórů., Stejně jako syntetický HA a porézní polyethylen je levnější než Bio-Eye™. Tam je důkaz, že lidské osteoblastů a fibroblastů objeví rostou lépe na oxid hlinitý, než hydroxyapatit, což naznačuje, že to může být více biokompatibilní než hydroxyapatit a lépe tolerován v oku zásuvky.1,2,3
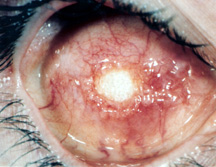
obrázek 5a: expozice implantátu hydroxyapatitu.,
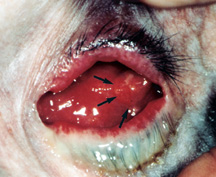
Obrázek 5b: Orbitální implantát, infekce – oční důlek je velmi zanícená, je tam spousta výtok a recidivující pyogenní granulom (černé šipky).
4) Orbitální Implantát Komplikace
Komplikace spojené s hydroxyapatitu, které se také vztahují na ostatní porézní orbitální implantáty mají postupně přijít na světlo, protože zavedení a široké použití hydroxyapatitu v roce 1990., Hlášené komplikace zahrnují: expozici implantátu, ztenčení spojivek, výtok, tvorbu pyogenního granulomu (nadměrná tvorba hojivé tkáně) a zřídka přetrvávající bolest nebo nepohodlí. Nejčastěji diskutovanou komplikací je expozice implantátu s mírou expozice v rozmezí od 0 do 22% (obrázek 5a).,
Predisponující faktory pro expozice patří: uzavření rány pod napětí, nedostatečné nebo špatné hojení uzavření technika, infekce, mechanické či zánětlivé podráždění z spekuloval povrchu HA implantát a opožděné vrůstání fibrovaskulární tkáně s následným rozpadu tkáně.
nejobávanější komplikací porézních orbitálních implantátů je infekce v implantátu., Porézní orbitální implantáty mají více vzájemně propojených pórů, které se během prvních 6-12 měsíců naplní fibrovaskulární tkání, což by teoreticky mělo pomoci odolat infekci. Před touto dobou expozice implantátu může predisponovat implantát ke vstupu bakteriální kontaminace a infekce implantátu. Jakmile dojde k infekci implantátu, nemusí být snadné ji rozpoznat nebo léčit. Charakteristickými znaky implantát, infekce, recidivující výtok odolné vůči více kapek, implantát nepohodlí (na dotek), a recidivující pyogenní granulom (nadměrné hojení tkáně) na povrchu implantátu (Obrázek 5b).,
Implantátu infekce nereaguje na perorální, intravenózní a/nebo lokální antibiotika a obecně implantát musí být odstraněn. Odstranění infikovaného implantátu vyžaduje celkovou anestezii a je traumatické pro oční zásuvku, protože implantát byl částečně integrován do tkáně zásuvky. Po odstranění porézního orbitálního implantátu není vhodné mít další porézní implantát, dokud nedosáhne dostatečné doby (nejméně 6 měsíců), aby se zajistilo hojení tkání., Plastové neporézní oblasti může být uveden v zachování objemu při čekání se na 6-ti měsíční období a uvažuje o další porézní implantát.
5) umělá motilita očí: postupy fixace implantátů
a) na peg nebo ne peg? Jednou z mnoha výhod porézní implantáty (hydroxyapatit, porézní polyethylenové, oxid hlinitý), je schopnost integrovat je s nadložních umělé oko přes peg systému., Tím, tažné orbitální implantát umělé oko širokou škálu protetických pohyby očí, stejně jako hozený pohyby očí běžně vidět v hovorové řeči se může objevit. Tyto pohyby dodávají protetickému oku více životní kvality. Chcete-li peg nebo ne peg, je na chirurgovi a pacientovi. Rozhodně nejsou pro každého a se vší úctou, ne všichni oční chirurgové jsou stejně zruční v jejich nasazení., Před zvažuje fixaci implantátu musí být plně prokrvené (minimálně 6 měsíců, v některých to může trvat rok nebo více) a, na zásuvka musí být zdravé. Pacienti s diabetes, předchozí ozáření, systémová onemocnění, jako je Systémový Lupus Erythematosis (SLE) nebo jednotlivci, na léky, jako jsou steroidy, nejsou dobré kandidáty pro klínování, protože jejich zásuvky tkáně prostě nemá dobrý krevní průtok.
kolíky nejsou bláznivým důkazem a mají vlastní vlastní sadu problémů nad rámec problémů implantátu., K dosažení vynikajících výsledků je nutná pečlivá technika umístění kolíků; skutečnost, kterou mnozí neocenili. Kolíky musí být centrální a rovné. Musí být také v jedné rovině s implantátem bez exponované části, aby byl zajištěn dobrý výsledek. Jakmile je zavěšen, jednotlivci vyžadují pravidelné sledování zpočátku, aby se ujistili, že kolík sedí dobře. Postupem času se sledování může snížit (ročně), pokud je vše v pořádku. Nejobávanějším problémem spojeným s fixací je zavedení infekce do implantátu, vyžadující odstranění implantátu.,
Další potenciální peg problémy patří výtok, pyogenní granulom (nadměrné hojení tkáně) v okolí peg, peg vypadnutí, špatný přenos pohybu, kliknutí, přerůstání spojivky, špatná montáž nebo uvolněná pouzdra, část pouzdra hřídele viditelné, peg vrtané na úhlu, peg vrtané centra, HA viditelné kolem peg díry, a přebytek pohybu peg.

Obrázek 6a: Polykarbonát peg systému – původní standard peg je doprava (černá šipka), peg a rukáv systému vlevo s šroubovák pro rukáv níže.,

obrázek 6b: pure titanium peg and sleeve system.

Obrázek 6c: Hydroxyapatit-potažené titanové pouzdro s několika titanové kolíky.
ačkoli kolíky umožňují umělému oku realističtější kvalitu, nejsou pro každého.
b) variace kolíků (obrázek 6a)
původní kolík byl vyroben z plastu (polykarbonát). Do implantátu byl vyvrtán otvor a byl zaveden standardní kolík., Pro získání bezpečnějšího uložení mezi orbitálním implantátem a kolíkem byl navržen kolík a objímkový systém. Po vrtání otvoru do implantátu se do implantátu zašroubuje pouzdro, dokud není těsné a v jedné rovině s povrchem implantátu. Kolík se pak umístí do středu pouzdra. V posledních letech titan nahradil polykarbonát jako peg a rukávu materiál, protože je lépe tolerován v zásuvce tkáně `(více biokompatibilní).,
některé společnosti vyrábějí čisté titanové peg systémy (obrázek 6b), zatímco jiné produkují Titan potažený hydroxyapatitem (obrázek 6c).
povlak hydroxyapatitu má za následek výrazně větší pevnost rozhraní než nenatíraný Titan.
6) Zásuvka Rekonstrukční Postupy
) Objem Prsou – určitý stupeň sunkenness je běžné v umělé oční pacienty., Vhodný výběr odpovídající velikost implantátu v době enukleace nebo vykuchání je první krok při snižování zapadlé vzhled umělé oko pacienta. Pokud však zůstane nějaká potopenost, jsou k dispozici techniky, které ji snižují. Jednou z možností je podstoupit druhý chirurgický zákrok, aby implantát druhý implantát (sáňkovat nebo na podlahu implantátu) do očního důlku, pod a za první. K uvedení těchto objemových augmentačních implantátů do polohy je zapotřebí obecné anestetikum. Jsou navrženy tak, aby sklouzly pod a zadní K prvnímu implantátu., Mohou být zajištěny v poloze lepidlem, drátem nebo mini deskovým systémem používaným při rekonstrukci obličeje. Operace je krátká (45 minut) a pacienti jsou propuštěni náplastí na místě v den operace nebo následující ráno. Umělé oko zůstává v poloze, ale může vyžadovat úpravu v prvních několika týdnech. Bolest není velkým faktorem, protože dochází k velmi malému narušení tkáně zásuvky (obrázek 7a,b).
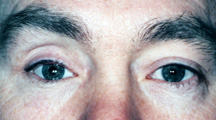
obrázek 7a: potopený vzhled zásuvky.,
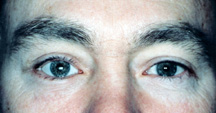
obrázek 7b: 3 měsíce po implantátu orbitální podlahy-potopený vzhled je pryč.
další technika ke snížení potopeného vzhledu zahrnuje použití štěpů „dermálního tuku“. Štěp tuku těsně pod kůží („dermální tuk“) lze sklízet z kyčle pacienta. Tento tuk se pak implantuje do potopeného horního víka (sulcus). Kyčelní řez leží pod spodním prádlem nebo plavkami., Tuk je zdobené a implantuje do zapadlé objevit horní víko (sulcus), takže 1-palcový dlouho, kůže očních víček brankovišti řez. Kapsa je vyrobena pro tukový štěp, který je pak implantován následovaným uzavřením kůže. Tento postup se běžně provádí v lokální nebo lokální stand-by anestezii (twilight anesthesia) jako denní pacient. Není to bolestivé a má dobré až vynikající výsledky. Je nutná nadměrná korekce, protože v prvních 3 měsících dochází k určité atrofii tuku.,
a Konečně, vyvážení zapadlé vzhled umělé oko, odstranění malé množství kůže a tuku z horní víko opačného vidět oko může být provedena. Jedná se o velmi jednoduchý a rychlý postup, který se běžně provádí jako ambulantní. Někdy to může být provedeno s pěknými výsledky i před zvážením „podlahových implantátů“ nebo „techniky tuku štěpu“ popsané.,
Obrázek 8: S mělkým nižší fornixu dolního víčka se objeví tlačil dolů a řasy jsou válcované nahoru směrem protézy.
b) Klenby Rekonstrukce – Po mnoha letech na sobě umělé oko, opakující zásuvka infekce a/nebo zjizvení sekundární trauma, kapsy vzadu spodní víčko, kde umělé oko sedí („nižší klenby“) se může stát povrchní., To může být spojeno se zataženým spodním víkem (spodní víko, které vypadá příliš nízko), stejně jako s problémy s umělým okem, které opakovaně vypadávají (Obrázek 8).
opravit, počáteční posouzení ocularist může být provedena k určení, zda upravený na zakázku protézy může být nějaký užitek. Pokud tomu tak není, je nutný chirurgický zákrok pro prohloubení fornixu. Jedna taková operace zahrnuje zapůjčení části podšívky z vnitřku úst (sliznice) a její použití k vytvoření hlubší dolní kapsy víka., Může být také použita sliznice tvrdého patra (z patra úst), stejně jako ušní chrupavka nebo donorová sklera. Tyto operace se provádějí v lokální anestézii (twilight anesthesia) nebo celkové anestezii. Obvykle trvají 1-1½ hodiny a jsou velmi dobře snášeny. Pokud se používá sliznice tvrdého patra, horké potraviny a tekutiny mohou být obtížné tolerovat po dobu několika týdnů.
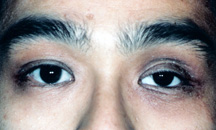
obrázek 9: svěšení levého horního víka.,
7) Víčko Rekonstrukční Operace
) Ptóza horního víčka – Ptóza odkazuje na „visící.“Zvadlé horní víko nebo“ ptotické horní víko “ není neobvyklé. Po několika letech nošení umělého oka a jeho odstranění při mnoha příležitostech je možné, aby se horní sval víka (levator aponeurosis) stal tenkým a roztaženým. Výsledkem je, že horní víko padá a stává se“ ptotickým “ (obrázek 9).
pokud je pokles víka mírný, může úprava umělého oka zvýšit víko a opravit pokles., Pokud víko zůstane zvadlé, lze provést jednoduchou, rychlou a bezbolestnou operaci označovanou jako „levator advancement“.“Operace trvá přibližně 15-30 minut a provádí se pod místním zmrazením jako ambulantní. Po operaci může dojít v prvním týdnu k drobným modřinám a otokům.
b) laxnost dolního víka – po mnoha letech nošení umělého oka se spodní víko (které podporuje hmotnost umělého oka) může stát laxní (volné). Výsledkem je, že spodní klesá dolů. K nápravě lze provést menší postup utahování víka., V lokální anestezii jako ambulantní, snip je vyroben v boční části víka a na pevnou část víčka (tarsální ploténky) je připojen do kostnaté orbitální ráfku. Tento postup, běžně označovaný jako“ tarsální pás“, je jednoduchý. Trvá to asi 15 minut a relativně bez bolesti. Použité stehy jsou rozpustitelné a jen zřídka způsobují určitou něhu při absorpci.
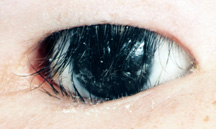
Obrázek 10: Entropium horního a dolního víčka – oznámení řasy spočívající na povrchu protézy.,
c) entropion repair – Entropion označuje vnitřní otáčení víka (obrázek 10). U pacienta s umělým okem může být vidět na horním a dolním víku. Jak entropion nastane, řasy se stávají vertikálnějšími v horním a dolním víku a mohou nakonec spočívat na protetickém oku. Chirurgie pro horní nebo dolní víko entropion je k dispozici, obecně jako ambulantní v lokální anestezii. Operace obvykle trvají 30 minut a cílem je otočit řasy buď v horním nebo dolním víku zpět do normální polohy., Použité stehy jsou vstřebatelné a rozpouštějí se po dobu 3-6 týdnů v závislosti na tom, jaký typ se používá. Po operaci může dojít k mírnému otoku a modřinám. Bolest není hlavním problémem, ale mohou být přítomny některé drobné nepohodlí.
d) ektropion repair – ektropion označuje vnější otáčení spodního víka. Po několika letech umělého nošení očí a vývoji laxity tkání ve spodním víku se spodní víko může nejen prohýbat dolů, ale může se v některých případech odvrátit od umělého oka (stát se ektropickým)., Jako entropium, tento problém může být opraveny velmi jednoduchý ambulantní zákrok v lokální anestezii s vstřebatelné stehy. Cílem je vrátit víčko do normální polohy tak, aby sedělo proti umělému oku. Operace trvá 15-30 minut a může být spojena s některými drobnými otoky víka a modřinami.
8) Závěrečné Poznámky O Umělé Oči
Oční kontakt je nezbytnou součástí lidské interakce. Pro pacienta s umělým okem je nesmírně důležité udržovat přirozené, normálně se objevující protetické oko., V posledních letech došlo k významnému vývoji při rekonstrukci očního důlku po enukleaci / evisceraci nebo sekundární implantační chirurgii. Ideální orbitální implantát byl hledán více než století. Porézní materiály (hydroxyapatit, porézní polyethylen a oxid hlinitý) jsou v současné době preferovanými orbitálními implantáty především kvůli vaskularizaci a tkáňové integraci, ke které může dojít., Tyto implantáty jsou méně pravděpodobné, že k migraci než dříve používané plastové implantát a jsou spojeny s vyšším stupněm pohyblivosti a to zejména, pokud je připojen k nadložních umělé oko přes peg systému. Který implantát je nejlepší, je v současné době otázkou debaty. Ideální porézní implantát je ten, který je biokompatibilní, bioinert, netoxický, nealergenní, levný a stabilní v průběhu času.
1. Labat B. Chanson a., Frey J. účinky povlaků oxidu hlinitého a hydroxyapatitu na růst a metabolismus lidských osteoblastů., J Biomed Mater Res 1995; 29:1397 – 1401
2. Mawn L, Jordan DR, Ahmad I, Gilberg s. účinky orbitálních biomateriálů na lidské fibroblasty. Může J Oftalmol 2001; 36: 245 – 251
3. Christel P. biokompatibilita chirurgické husté polykrystalické oxidu hlinitého.Clin Orthop 1992; 282: 10 – 18