Original Editor – Nel Breyne Colaboratori de Top – Nel Breyne, Andeela Hafeez, Kenneth de Becker, Kim Jackson și Rachael Lowe
***Editare în procesul – reveniți mai târziu pentru informații actualizate***
Definiție/Descriere
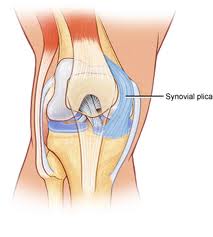
Un sinovial plica este un raft, ca între membrana sinoviala a patelei și tibiofemoral comun., Plicae constau în esență din țesut mezenchimal care se formează în genunchi în timpul fazei embriologice de dezvoltare. Acest țesut formează membrane care împart genunchiul în 3 compartimente: compartimentele tibiofemorale mediale și laterale și Bursa suprapatelară. Acest țesut începe, de obicei, să involute (ori spre interior) la 8-12 săptămâni de creștere fetală, și este în cele din urmă resorbit, lăsând o singură zonă goală între epifiza distală femurală și tibială proximală: o singură cavitate a genunchiului. Mișcarea fătului în uter contribuie la această resorbție., Cu toate acestea, la multe persoane țesutul mezenchimal nu este complet resorbit și, prin urmare, cavitația articulației genunchiului rămâne incompletă. Rezultatul este că la acești indivizi pot fi observate plicae, care reprezintă pliurile interioare ale membranei sinoviale în articulația genunchiului. Diferite grade de separare a cavităților sunt observate în genunchiul uman. Se estimează că plicae sunt prezente în aproximativ 50% din populație.
Natura elastică a plicului sinovial permite mișcarea normală a oaselor articulației tibiofemorale, fără restricții., Cu toate acestea, atunci când repetați aceeași mișcare a genunchiului prea des, cum ar fi îndoirea și îndreptarea genunchiului sau în cazul unei traume la genunchi, aceste plicae pot deveni iritate și inflamate. Acest lucru poate duce la o tulburare numită sindromul plica. Se referă la o dereglare internă a genunchiului care împiedică funcționarea normală a articulației genunchiului.
este o problemă interesantă, observată în special la copii și adolescenți și apare atunci când o structură normală în genunchi devine o sursă de durere la genunchi din cauza rănirii sau a suprasolicitării., Diagnosticul poate fi uneori dificil, deoarece principalul simptom al durerii genunchiului anterior sau antero-medial nespecific poate indica diverse tulburări ale genunchiului. Dar dacă un plica a fost diagnosticat fără îndoială ca fiind sursa durerii la genunchi, acesta poate fi tratat corect.
Relevante Clinic de Anatomie
a se Vedea Genunchi pentru o analiză detaliată a anatomiei
Tipuri de Plica
În genunchi, 4 tipuri de plicae pot fi diferențiate, în funcție de localizarea anatomică în articulația genunchiului cavități: suprapatellar, mediopatellar, infrapatellar și laterale plicae., Ultimul este rar văzut și, prin urmare, există unele controverse cu privire la existența sau natura sa exactă. Plicae în articulația genunchiului poate varia atât în structură, cât și în dimensiune; ele pot fi fibroase sau grase, longitudinale sau în formă de semilună.
Suprapatellar plica
suprapatellar plica, de asemenea, menționată ca plica synovialis suprapatellaris, superior de plica, supramedial plica, medial suprapatellar plica sau de sept este o formă de cupolă, în formă de semilună sept că, în general, se află între suprapatellar bursa și tibiofemoral articulare a genunchiului., Se execută în jos de sinoviala la partea anterioară a femural metaphysis, la partea posterioara a tendonului cvadriceps, introducerea de mai sus rotula.Marginea sa liberă apare ascuțită, subțire, ondulată sau crenată în condiții normale. Acest tip de plica poate fi prezent ca o membrană arcuită sau periferică în jurul unei deschideri, numită porta. Adesea se amestecă în plica mediană. Deoarece plica suprapatelară este atașată anterior la tendonul cvadriceps, aceasta Schimbă dimensiunea și orientarea atunci când se mișcă genunchiul.,
pe baza investigațiilor artroscopice, plicae suprapatelare pot fi, în general, clasificate după locație și formă în diferite tipuri. Kim și Choe (1997) s-au distins următoarele 7 tipuri;
- Absent nici o ascuțite ori tivita.
- plica vestigială cu proeminență mai mică de 1 mm., A dispărut cu presiunea externă
- Medial de Plica culcat pe partea mediala a suprapatellar husă
- Plica Laterală situată pe partea laterală a suprapatellar husă
- Arc Plica prezent medial, lateral și anterior, dar nu pe partea anterioară a femurului
- Gaura Plica extinderea complet peste suprapatellar buzunar, dar cu o centrală defect.,
- Complet Plica împărțirea suprapatellar husă în două compartimente separate
Medial rotula plica
patelar medial plica este, de asemenea, cunoscut sub numele de plica synovialis mediopatellaris, medial sinovial raft, plica alaris elongata, medial parapatellar plica, menisc de rotula sau după primii doi descriptori Leu trupa lui sau lui Aoki margine. Se găsește de-a lungul peretelui medial al articulației. Se atașează la partea inferioară a rotulei și inferioară a femurului și traversează suprapatellar plica pentru a introduce în sinoviala din jurul infrapatellar pad grăsime., Granița sa liberă poate avea aparențe diferite. Ca medial de plica este atașat la membrana sinovială acoperă pad grăsime și ligamentum patellae, de asemenea, modificări de dimensiune și orientare în mișcare genunchi. Plica medial este cunoscut a fi cel mai frecvent rănit plica datorită locației sale anatomice și este, de obicei, acest plica care este implicat atunci când descrie sindromul plica.
Similar cu plicae suprapatellar, plicae medial are, de asemenea, pot fi clasificate după aspect., Kim și choe au definit următoarele 6 tipuri:
- Nu există raft sinovial pe peretele medial
- Vestigial mai mic de 1 mm de înălțime sinovială care dispare cu presiune externă
- raft o pliu complet cu o marjă liberă ascuțită.
- Reduplicated două sau mai multe sheves care rulează în paralel. Ele pot avea dimensiuni diferite.
- Fenestra raftul conține un defect central
ridicat-călărind o structură asemănătoare raftului care rulează anterior aspectului posterior al patellei, într-o poziție în care nu puteam atinge femurul.,
fiecare tip este împărțit în funcție de mărimea și relația cu condilul femural cu flexie și extensie a genunchiului în:
a—Atingere îngustă (nu intră niciodată în contact cu condilul femural). B—atingere medie (atinge condilul cu mișcarea genunchiului).C—acoperire largă (acoperă condilul femural).
Infrapatellar plica
infrapatellar plica este, de asemenea, numit ca ligamentum mucosum, plica synovialis infrapatellaris, inferior de plica sau anterioară plica., Este un pliu de sinoviala, care provine de la o bază îngustă în intercondylar notch, se extinde distal în fața ligamentului încrucișat anterior (ACL) și se introduce în partea inferioară a infrapatellar pad grăsime. Este adesea dificil să se diferențieze plica infrapatelară de ACL. În cea mai mare parte apare ca o bandă subțire, asemănătoare cordonului, fibroasă. Plica infrapatelară este considerată a fi cea mai comună plica din genunchiul uman. Se discută dacă acest plica este important din punct de vedere structural pentru mișcarea regulată a genunchiului sau dacă este redundant.,o clasificare pentru plicae infrapatelare poate fi după cum urmează:
- Nu există nici o pliu sinovial între condilii femurului.
- a separat o pliu sinovial complet care a fost separat de ligamentul cruciat anterior (ACL).
- pliul sinovial divizat care este separat de ACL, dar este, de asemenea, împărțit în două sau mai multe cabluri.
- septum Vertical un pliu sinovial complet tht este atașat la ACL și împărțit articulația în compartimente mediale și laterale.
- Fenestra un model de sept vertical care conține o gaură sau un defect.,plica laterală este, de asemenea, cunoscută sub numele de plica sinovialis lateralis sau plica para-patelară laterală. Este longitudinal, subțire și este situat la 1-2 cm lateral față de patella. Acesta este format ca un sinovial ori de-a lungul peretelui lateral deasupra hiatusului popliteu, extinderea inferior și introducerea în sinoviala a infrapatellar pad grăsime. Unii autori se îndoiesc dacă este o adevărată rămășiță septală din faza embriologică a dezvoltării sau dacă este derivată din fringe sinovială adipoasă parapatelară.,
acest tip de plica este observat doar în rare ocazii; incidența sa fiind mult sub 1%.
Epidemiologie/etiologie
plicae sinoviale sunt în mare parte asimptomatice și de mică consecință clinică. Cu toate acestea, ele pot deveni simptomatice atunci când sunt rănite sau iritate., Acest lucru poate fi rezultatul de diferite condiții, cum ar fi trauma directa sau lovitura de la plica, traume, răsucirea leziuni repetitive de flexie și extensie a genunchiului, a crescut nivelul de activitate, slăbiciune de vast medial mușchi, intra-articulare de sângerare, osteocondrita disecantă, ruptură de menisc, cronice sau sinovita tranzitorie, atunci Când prejudiciul inițial s-a vindecat, pacienții pot fi simptom-gratuit pentru un timp, dar apoi dintr-o dată anterioară dureri de genunchi poate dezvolta săptămână sau peste luni mai târziu.,
termenul plica sindrom este folosit pentru a se referi la deranjament intern al genunchiului cauzate de o inflamație sau leziuni la suprapatellar, patelar medial sau lateral de plica, sau o combinație a celor trei, și care împiedică funcționarea normală a articulației genunchiului. Plica mediană este cunoscută a fi cea mai frecvent rănită plica datorită locației sale anatomice.Plica infrapatelară nu este în mod normal implicată în apariția sindromului plica., Sindromul plica este adesea rezultatul utilizării excesive a genunchiului și, prin urmare, este adesea întâlnit la persoanele implicate în exerciții care implică mișcări repetate de flexie-extensie, cum ar fi cele observate în ciclism, alergare, sporturi de echipă, gimnastică, înot și sporturi de canotaj și este deosebit de frecvent la sportivii adolescenți.
incidența raportată pentru plicae sinoviale prezintă o variație largă, la fel ca și incidența pentru sindromul plica. Aceste diferențe sunt în principal rezultatul interpretărilor efectuate de investigatorii individuali și al diferențelor dintre nomenclatură și procedura de evaluare.,Caracteristici / Prezentare clinică
în condiții normale, plicae sinoviale sunt subțiri, roz și flexibile. Sub microscop, ele sunt vizibile ca o căptușeală a celulelor sinoviale unice sau reduplicate situate pe o stromă de țesut conjunctiv care conține numeroase vase mici de sânge și fibre de colagen, dar fără fibre elastice. Acest lucru permite plicae să schimbe dimensiunea și forma în timpul mișcării genunchiului.
când un plica devine patologic, caracteristicile obișnuite ale țesutului se vor schimba datorită procesului inflamator., Ele pot deveni hipertrofice, prezintă vascularizație crescută, hialinizare și își pierd caracteristicile tipice ca țesut conjunctiv liber și elastic. Ca urmare, ele pot deveni, de asemenea, edematoase, îngroșate și fibrotice și, cu siguranță, vor interveni în mișcarea normală patello-femurală.cazurile cronice vor prezenta metaplazie fibrocartilaginoasă, crescând colagenizarea și calcifierea. În special patelar medial plica poate coardă de arc peste trohleei și medial femural condili sau afectează între medial rotula aspect și condilul medial când flectarea genunchilor., În timp, acest lucru ar putea duce la înmuiere, degenerare (chondromalacia) sau chiar eroziunea cartilajului fațetei patelare mediale și trochlea. Plica va pătrunde în articulația patello-femurală (de obicei între 30° și 50° de flexie), subluxând în continuare peste condilul femural medial. Același mecanism poate fi văzut și cu o plică laterală patologică, dar în acest caz condilul femural lateral va fi afectat. O plică suprapatelară patologică va afecta între tendonul cvadriceps și trochlea femurală.,
sindromul Plica poate provoca o serie de simptome, cum ar fi durere, clic, popping, efuziune, umflare localizată, interval redus de mișcare, durere articulară mediană intermitentă, instabilitate și blocare a articulației patello-femurale. Este mai frecvent întâlnit la adolescenți și adulți tineri, chiar mai mult la femei decât la bărbați.pacienții raportează adesea că simptomele sunt absente în fazele timpurii ale activităților sportive, dar pot apărea brusc și se pot agrava progresiv., Ele sunt adesea însoțite de o durere care poate fi descris ca intermitentă, plictisitoare și dureri, și care se va agrava atunci când se efectuează patello-femurale încărcare activități cum ar fi mersul pe jos în sus sau în jos pe scări, ghemuit, în genunchi sau după ține genunchiul în flexie poziție pentru un timp.
când apar simptomele, acestea nu se disting ușor de alte afecțiuni intraarticulare și de derangementele genunchiului articulației genunchiului.Durerea poate fi localizată în diferite locuri, cum ar fi regiunea supra – patelară și regiunea mediană la extinderea genunchiului., De asemenea, puteți auzi zgomote de crăpare atunci când flexați extinderea genunchiului.Combinația de contractare a cvadricepsului și compresia pungii supra-patelare poate fi, de asemenea, cauza durerii.Ceea ce apare frecvent la pacienții cu sindrom plica este că aceștia au adesea un sentiment de instabilitate atunci când merg la etaj, la parter sau pe pante.trebuie considerată ca fiind cauza principală a simptomelor pacientului numai atunci când pacientul nu răspunde la tratamentul adecvat al durerii patellofemorale.,Patelar femural sindromul - Patella bipartita
- Patelar maltracking
- boala Degenerativa a articulatiilor
- sindromul Hoffa
- Sinding-Larsen-Johansson bolii
- ligament colateral Medial entorsa
- Osteocondrita disecantă
- Pes anserinus bursita
- Meniscal lacrimi
Proceduri de Diagnosticare
Ca simptome experimentat patologice plicae nu sunt specifice, procedura de diagnosticare ar trebui să păstreze un nivel ridicat de suspiciune și de a funcționa în mod ideal prin excludere, pentru a se diferenția de alte proteze de deranjament.,
- examen fizic: nu dau rezultate exclusive datorită posibilei sensibilități a capsulei antero-mediale sau a zonei din jurul pungii suprapatelare la palpare directă.
- testul de provocare: testul de provocare care simulează condițiile care pot duce la apariția simptomelor ar putea fi aplicat. Aceste rezultate vor fi considerate pozitive dacă simptomele rezultate din teste sunt similare cu simptomele pe care pacientul le întâmpină de obicei., Cu toate acestea, deoarece simptome similare pot fi asociate și cu alte afecțiuni ale articulației genunchiului, această metodă nu va da nici un rezultat neechivoc.
- radiografia nu va avea valoare diagnostică pentru a determina dacă pacienții suferă de sindromul plica, deoarece radiografia va fi negativă. Cu toate acestea, radiografia poate fi utilă pentru a exclude alte sindroame în care simptomele sunt comune cu cele ale unui sindrom plica (vezi diagnosticul diferențial). Dacă există plicae simptomatice, aceasta va demonstra hipertrofia și inflamația. Acest lucru va duce la îngroșare și, eventual, la fibroză., Dacă fibroza este semnificativă, pot apărea modificări ale suprafeței articulare și ale osului subcondral.
- artroscopia poate fi utilă deoarece sindromul plica este adesea confundat cu chondromalacia sau cu o lacrimă meniscală medială. Pneumoartrografia laterală și artrografia cu contrast dublu au fost utilizate cu succes diferit. În combinație cu CT, nu numai că poate vizualiza plica, dar demonstrează și prezența sau nu a afectării. Cu toate acestea, în prezent a ieșit din uz din cauza problemelor de a obține rezultate reproductibile și fiabile și expunerea la radiații., în prezent ,cele mai bune rezultate sunt obținute prin scanări RMN. Majoritatea cazurilor de sindrom plica nu necesită absolut RMN, dar poate ajuta la excluderea altor patologii care pot provoca dureri la genunchi. Un RMN poate exclude vânătăile osoase, lacrimile meniscului, leziunile ligamentelor, defectele cartilajului, leziunile toc,… care pot fi mascate ca sindromul plica. RMN-ul este util pentru evaluarea grosimii și extensiei plicelor sinoviale și poate detecta, de asemenea, o plică patologică, în special dacă este prezentă o efuziune intraarticulară., evaluarea rezultatelor leziunilor la genunchi și osteoartritei este un instrument de măsurare care poate fi utilizat pentru a evalua evoluția leziunilor la genunchi și a rezultatelor tratamentului. unul dintre cele mai importante puncte în diagnosticarea patologiei plica sinovială mediană este obținerea unui istoric adecvat de la pacient.
durerea este adesea descrisă ca o durere plictisitoare în aspectul proximo-medial al genunchiului și de-a lungul marginii patellei. Frecvent există un hidrops intern și un șir palpabil.,Durerea crește odată cu activitatea, suprasolicitarea și este practic deranjantă noaptea. Majoritatea pacienților au plângeri atunci când fac scări, ghemuite și se ridică de pe un scaun, deoarece aceste mișcări creează un stres asupra articulației patello-femurale. De asemenea, pacientul se poate plânge de durere după perioade prelungite de ședere. Aproximativ 50% dintre pacienți ne anunță că au făcut exerciții cu flexie și extensie repetitivă. Vătămarea sau utilizarea excesivă a celuilalt plica poate provoca aceleași plângeri, dar acestea sunt observate mai rar., testele fizice specifice pentru diagnosticul unui plica medial includ testele plica și plica stutter mediopatellar. Cu toate acestea, testul de bâlbâială plica nu va funcționa atunci când articulația este umflată. Alte metode de examinare care pot indica prezența unui plica medial includ testul subluxației mediale, testul McMurray, testul Appley pentru instabilitate și testul Cabot.MPP test este efectuat cu pacientul în decubit dorsal și cu genunchiul extins., Forța manuală este apoi aplicată părții inferomediale a articulației patellofemorale cu degetul mare, verificând prezența sensibilității. Dacă această sensibilitate scade clar la 90° de flexie în timp ce se aplică aceeași forță manuală, testul este considerat pozitiv. În comparație cu artroscopia, sensibilitatea și specificitatea acestui test au fost de 89,5% și, respectiv, 88,7%, cu o precizie de diagnostic de 89,0%. alte teste de provocare pentru diagnosticul sindromului plica medial pot fi testul de extensie a genunchiului sau testul de flexie., Pentru testul de extensie activă, o extensie rapidă a tibiei este efectuată ca și cum ar face o mișcare de lovire. Testul este considerat pozitiv atunci când este dureros, din cauza tensiunii abrupte asupra plica din mușchiul cvadriceps femoris. Flexia se efectuează testul de repede swinging tibie dintr-o poziție de extensie completă în flexie și întreruperea leagăn între 30 și 60° de flexie. Testul este din nou pozitiv atunci când este dureros, deoarece plica este apoi întinsă cu contracția excentrică a mușchiului cvadriceps., testul plica snap poate fi utilizat pentru a verifica dacă există iritații ale plica medial. Pentru palparea plicului sinovial medial, pacientul se află în sus pe masa de examinare, cu ambele picioare relaxate. Pentru plica sinovială medială, examinatorul palpează ligamentul prin rotirea degetelor peste plica plica, care se află între marginea mediană a patellei și regiunea tuberculului adductor a condilului femural medial. Sub deget, care se rostogolește direct pe condilul femural medial, ligamentul se va prezenta ca o panglică de țesut., Testul este pozitiv atunci când reproduce simptomele, cum ar fi o senzație de durere ușoară. Dar, de asemenea, comparați-l cu genunchiul normal pentru a vedea dacă există o diferență în cantitatea de durere. Se demonstrează că poate fi destul de dureros la unii pacienți, deoarece articulația mediană și sinoviul sunt bine inervate.tratamentul unui sindrom plica ar trebui să fie inițial conservator în ceea ce privește ameliorarea simptomelor prin repaus, utilizarea AINS și aplicarea fizioterapiei., În cazul în care acest tratament nu duce la ameliorarea sau în cazul în care simptomele se agravează, medicul poate folosi intra-plical sau intra-articulare injectii cu corticosteroizi. Cu toate acestea, această abordare pare să aibă rezultate mai bune la tineri și la pacienții cu doar simptome pe termen scurt.
dacă măsurile neoperatorii nu reușesc, trebuie luată în considerare intervenția chirurgicală. Aceasta este adesea singura opțiune dacă afecțiunea a devenit cronică și/sau plica a suferit modificări morfologice ireversibile. Operația va implica o artroscopie în care plica este îndepărtată., Este important să eliminați întregul plica, pentru a evita fibroza sau reformarea unei structuri asemănătoare plica, urmată de reapariția durerii și a simptomelor. Cu toate acestea, integritatea capsulară și structurile retinaculare trebuie menținute cu atenție în timpul rezecției plica, deoarece leziunea poate duce la subluxarea rotulei. O altă complicație posibilă observată frecvent în cazul operației de plica este sângerarea intraarticulară excesivă. Prin urmare, hemostaza folosind electro-cauterizare este recomandată în timpul intervenției chirurgicale pentru a evita hemartroza postoperatorie., Înainte de rezecția sinovială plica, este de asemenea important să se abordeze mai întâi posibilele alte patologii intraarticulare care există la pacient. De asemenea, ar putea fi necesar să eliminați complet benzile retinaculare pentru a garanta succesul.
reabilitarea postoperatorie după rezecția plica merge de obicei rapid. Terapia fizică este recomandată începând cu 48 până la 72 de ore postoperator, pentru a preveni cicatrizarea și rigiditatea intraarticulară. AINS pot fi prescrise pentru a reduce riscul de fibroză intraarticulară și pentru a proteja împotriva recurenței plica., Majoritatea pacienților pot relua activitățile sportive în decurs de 3 până la 6 săptămâni. Cu toate acestea, este posibilă o anumită variabilitate a timpului de recuperare, iar pacienții trebuie să se asigure că permit recuperarea completă înainte de a reîncepe activitatea fizică sau sportul.
rata generală de succes a rezecției plica este în general bună și va depinde în principal de faptul dacă plica este singura patologie sau nu. Patologiile asociate, cum ar fi chondromalacia patello-femurală, vor diminua probabilitatea succesului., tratamentul conservator al sindromului plica sinovial constă mai întâi în ameliorarea durerii cu AINS și crioterapia repetată în timpul zilei folosind pachete de gheață sau masaj cu gheață, pentru a reduce inflamația inițială. Alte măsuri vor include limitarea activităților agravante prin schimbarea mișcărilor fizice zilnice pentru a reduce mișcările repetitive de flexie și extensie și prin corectarea anomaliilor biomecanice (hamstrings strânse, quad-uri slabe). În plus, pot fi luate în considerare diatermia microundelor, fonoforoza, ultrasunetele și/sau masajul de frecare., Masajul de frecare este, de asemenea, utilizat în această terapie pentru a descompune țesutul cicatricial. Ocazional, imobilizarea genunchiului în poziție extinsă timp de câteva zile poate fi de ajutor, precum și evitarea menținerii genunchiului în poziție flexată pe perioade mai lungi.Odată ce inflamația acută este redus, terapie fizică pot fi inițiate, care vizează reducerea forțelor de compresiune prin exerciții de stretching și prin creșterea cvadriceps puterea și hamstring flexibilitate.
acest tratament este de obicei recomandat pentru primele 6-8 săptămâni după examinarea inițială.,
aceasta constă în întărirea și îmbunătățirea flexibilității mușchilor adiacenți genunchiului, cum ar fi cvadricepsul, hamstrings, adductorii, abductorii, m Gastrocnemius și m Soleus. componentele cheie ale programului de reabilitare vor implica flexibilitate, formarea stării cardiovasculare, întărirea și revenirea la ADL. un exercițiu pentru a recâștiga flexibilitatea în extensie este exercițiul de extensie pasivă a genunchiului în timp ce plasați o rolă de spumă sub gleznă. Gravitatea va ajuta la întinderea genunchiului în extensie maximă., Dacă este posibil, puteți face exercițiul mai dificil prin punerea greutăților pe vederea anterioară a genunchiului. - Seturi de cvadriceps
- exercițiu pasiv de extensie a genunchiului, așezat pe burtă, cu genunchii peste bancă (piciorul neacceptat). de asemenea, mini-squats, un program de mers pe jos, utilizarea unei biciclete recumbent sau staționare, un program de înot sau, eventual, o mașină eliptică sunt cele mai de succes programe de reabilitare.,
programele de reabilitare vor avea cel mai mare succes atunci când se concentrează pe întărirea mușchilor cvadriceps care sunt atașați direct de plica mediană și atunci când se evită activitățile care provoacă iritarea plica mediană. cea mai importantă parte a cvadricepsului de antrenat este m. vastus mediale. Nu este recomandată o gamă completă de antrenamente cu cvadriceps, deoarece acestea creează o compresie patelară excesivă la 90°. În schimb, piciorul drept ridică și exercițiile cvadriceps cu arc scurt la 5°-10°, de asemenea, trebuie efectuată întărirea adductorului șoldului., Alte exerciții care trebuie efectuate sunt squad, du-te în sus și în jos pe scări și lunging înainte.. Alte componente importante ale acestui tratament sunt un program de întindere pentru acești mușchi (cvadriceps, hamstrings și gastrocnemius) și exerciții de extensie a genunchiului. Scopul acestor exerciții de extensie a genunchiului este întărirea musculaturii tensoare a capsulei articulare. Dar dacă pacientul are prea multă durere atunci când atinge extensia terminală, atunci acest lucru trebuie evitat. Acest tratament conservator este eficient în majoritatea cazurilor, dar la unii pacienți este necesară o intervenție chirurgicală., În acest caz este necesară o terapie postoperatorie. Tratamentul postoperator este identic cu cel conservator si se incepe de obicei la 15 zile dupa operatie. Scopul principal al fizioterapiei în sindromul plica este reducerea durerii, maximizarea ROM și creșterea forței musculare.tipul de plica, de vârsta pacientului și durata simptomelor va influența foarte mult rata de succes de conservator tratament nechirurgical al plica sindrom., Se crede, în general, că sindromul plica infrapatelar și lateral nu este foarte receptiv la terapia fizică și va necesita în mod normal o intervenție chirurgicală. Succesul terapiei conservatoare este, de asemenea, mai probabil la pacienții mai tineri cu o durată scurtă de simptome, deoarece plica nu va fi suferit încă modificări morfologice. În general, succesul general al tratamentului non-chirurgical este relativ scăzut, iar ameliorarea completă a simptomelor este rareori realizată.
resurse
(n.d.)., Accesat la 12 21, 2010, de la Physiothearpy în banff pentru genunchi: http://www.activemotionphysio.ca/article.php?aid=347
Irha, & Vrdoljak. (2003). Sindromul plica sinovial Medial al genunchiului: o capcană de diagnostic la sportivii adolescenți. JURNALUL DE ORTOPEDIE PEDIATRICĂ – PARTEA B, 44-48.
Kenta, & Khanduja. (2009). Plicae sinoviale în jurul genunchiului. Genunchiul , 97-102.
Lipton, & Roofeh. (2008, Juli). Sindromul medical plica poate imita hemartroza acută recurentă. Hemofilie, PP. 862-862.,
Tindel, & Nisonson. (1992). Sindromul plica. CLINICI ORTOPEDICE DIN AMERICA DE NORD , 613-618.