podsumowanie
- około trzy na cztery płody z zespołem Downa mają zwiększoną przeźroczystość karku (NT), która jest większym niż normalnie nagromadzeniem płynu w tylnej części szyi.,
- pomiar ultrasonograficzny NT między 11 a 14 tygodniem ciąży, w połączeniu z wiekiem matki i poziomem łożyskowych markerów biochemicznych we krwi, można wykorzystać do wykrycia około 84% płodów z zespołem Downa.
- na dokładność pomiaru NT wpływa położenie płodu, technika pomiaru, rodzaj stosowanego oprogramowania do obliczania ryzyka oraz doświadczenie i wiedza techniczna sonografa.
- rygorystyczny system standaryzacji i zapewnienia jakości do pomiaru NT jest potrzebny przed jakimkolwiek testem z użyciem ultradźwięków NT jest oferowany powszechnie., Koszt utworzenia takiego programu nie jest znany.
Technologia
zarodek ludzki otrzymuje od każdego rodzica 22 chromosomy autosomalne i jeden chromosom płciowy (X lub Y). Czasami embrion otrzymuje trzy kopie chromosomu zamiast dwóch (stan znany jako trisomia). Najczęstszym z tych stanów jest trisomia 21, znany również jako zespół Downa, który dotyka jednego na 700 dzieci.,1,2 chociaż nasilenie problemów różni się w zależności od osoby, zespół Downa zwykle wiąże się ze specyficznymi rysami twarzy, upośledzeniem funkcji poznawczych, wadami serca, zaburzeniami żołądkowo-jelitowymi i mięśniowo-szkieletowymi, zaburzeniami widzenia i słuchu oraz problemami z tarczycą.1,2
w pierwszym trymestrze ciąży (od 0 do 14 tygodni) niewielka ilość płynu (obrzęk) zbiera się pod skórą z tyłu szyi płodu (obszar karku), aż ostatecznie zostanie odprowadzona przez dojrzewający układ limfatyczny.,3-7 ten obrzęk, który jest widoczny na USG jako półprzezroczysta przestrzeń za szyjką płodu do 14 tygodnia ciąży, nazywa się przezroczystością nuchal (NT) (ryc. 1). Około 75% płodów z zespołem Downa ma większy niż normalnie NT, podobnie jak wiele płodów z innymi formami trisomii.8
NT jest stosowany od lat 90.do wspomagania identyfikacji płodu z zespołem Downa.3,4 mierzy się ją za pomocą ultradźwięków między 11. a 13. tygodniem 6 dni ciąży, gdy płód ma od 45 mm do 84 mm długości od korony do ZADKA (wysokość siedząca).,8,9 normalna grubość NT zazwyczaj waha się od 1,2 mm do 1,9 mm (przy koronie do zad długości odpowiednio 45 mm i 84 mm).6 grubość NT jest zwykle stosowana jako część „testu łączonego”, który obejmuje pomiary łożyskowych markerów biochemicznych, wolnej Beta-ludzkiej gonadotropiny kosmówkowej (hCG) i związanego z ciążą białka osocza-a (PAPP-A) we krwi matki.,6,9-11 ten test przesiewowy może być użyty do wykrycia 84% (95% przedział ufności, 80% do 87%) płodów z zespołem Downa przy stałym wskaźniku fałszywie dodatnim wynoszącym 5% (5 na 100 zdrowych dzieci zostanie błędnie sklasyfikowanych jako z zespołem Downa).1,3,4,12,13 test łączony identyfikuje tylko osoby o wyższym ryzyku posiadania płodu z zespołem Downa (lub trisomią 13 lub 18). W celu potwierdzenia wyniku testu przesiewowego konieczne jest przeprowadzenie dalszych badań diagnostycznych.,14

12-tygodniowy płód z normalnym NT
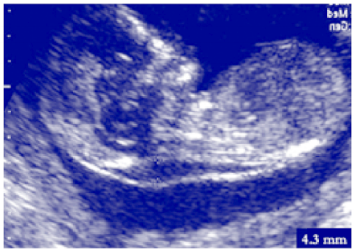
trisomia 21 płód ze zwiększonym NT
Zdjęcie dzięki uprzejmości Fetal Medicine Foundation Canada
stan regulacyjny
błąd 0,5 mm w pomiarze NT może zmniejszyć wykrywalność zespołu Downa z 82% do 67%. Potrzeba co najmniej 80 skanów, aby sonograf mógł uzyskać dokładne, powtarzalne wyniki.,8,15,16 w związku z tym Fundacja medycyny płodowej (FMF) w Wielkiej Brytanii (FMF UK) i Amerykańska Fundacja medycyny MaternalFetal, która prowadzi program przeglądu jakości Nuchal Translucency, ustanowiły wytyczne dotyczące pomiaru grubości NT.17,18 obie organizacje zapewniają szkolenia, uwierzytelnianie i ciągłe zapewnianie jakości.
w Kanadzie, Fetal Medicine International, obecnie znana jako Fetal Medicine Foundation Canada (FMF Canada), oferuje Kursy teoretyczne, szkolenia praktyczne i audyty obrazów do pomiaru NT, pod auspicjami FMF UK.,19 ponad 2000 Kanadyjczyków ukończyło kurs przez FMF Canada. Chociaż taka akredytacja nie jest obowiązkowa dla sonografów wykonujących pomiary NT w Kanadzie, jest zalecana przez Society of Obstetricians and Gynaecologists of Canada (Sogc).20
wszystkie kobiety w ciąży w Kanadzie otrzymują USG między 18 a 20 tygodniem ciąży w celu wykrycia poważnych nieprawidłowości anatomicznych, ale badanie w pierwszym trymestrze z połączonym testem nie jest rutynowo wykonywane.,14,20 na początku 2007 roku American College of Obstetricians and Gynecologists oraz SOGC zaleciły nieinwazyjne badania przesiewowe w pierwszym trymestrze ciąży w kierunku zespołu Downa, niezależnie od wieku.20,21
grupa pacjentów
wada chromosomalna może wystąpić w każdej ciąży. Znane czynniki ryzyka to zaawansowany wiek matki i wcześniejsze narodziny chorego dziecka.1,2 chociaż odsetek dzieci urodzonych przez kanadyjskie matki w wieku od 30 do 39 lat wzrósł z 21,5% w 1980 r.do 41,2% w 1995 r., częstość występowania zespołu Downa pozostała stabilna w wieku 13 lat.,2 na 10 000 urodzeń.2 jest to prawdopodobnie spowodowane mniejszą liczbą dzieci z zespołem Downa urodzonych przez matki >w wieku 35 lat z powodu zwiększonego badania przesiewowego i dostępu do przerwania ciąży.1,2
aktualna praktyka
pobieranie próbek kosmówki (CVS) i amniopunkcja są wykorzystywane do diagnozowania płodów z zespołem Downa i innymi nieprawidłowościami chromosomowymi. CVS przeprowadza się w pierwszym trymestrze ciąży, między 10 a 14 tygodniem, a amniopunkcję przeprowadza się po 15,5 tygodniu ciąży., W amniopunkcji i przezbrzusznej CVS, cienka igła jest wprowadzana przez brzuch w celu uzyskania próbki płynu owodniowego lub tkanki łożyska, który zwykle ma takie same chromosomy jak płód. W transcervical CVS, próbkę tkanki łożyska uzyskuje się przez wprowadzenie cewnika przez szyjkę macicy.8,14 amniopunkcja niesie 0,5% ryzyko poronienia, podczas gdy ryzyko CVS jest 1,5%. W Kanadzie do 2007 roku inwazyjne badania w kierunku nieprawidłowości chromosomalnych były oferowane tylko wtedy, gdy ryzyko posiadania przez kobietę płodu z zespołem Downa przewyższało ryzyko związane z zabiegiem.,20
celem stosowania nieinwazyjnych badań przesiewowych jest zmniejszenie liczby kobiet poddawanych inwazyjnym testom.14 potrójny test, który jest zwykle wykonywany w drugim trymestrze między 15 A 18 Tygodniem, jest najczęściej stosowaną techniką przesiewania w Ameryce Północnej. Oszacowanie ryzyka jest obliczane na podstawie wieku matki i pomiaru trzech substancji we krwi matki: hCG, alfa fetoproteiny (AFP) i niezwiązanego estriolu. Potrójny test wykrywa od 60% do 70% wszystkich przypadków zespołu Downa z fałszywie dodatnim wskaźnikiem 5%.,14 dodanie innego markera, hormonu hamującego A, stanowi podstawę ekranu czworokątnego, który może zidentyfikować 75% przypadków przy 5% fałszywie dodatnim wskaźniku.14,20 kobiet, u których badanie dodatnie na potrójnym lub czworokątnym ekranie jest zwykle oferowane inwazyjne badania w celu potwierdzenia profilu chromosomu płodu (kariotyp).
triple test i quad screen nie wykrywają> 20% przypadków zespołu Downa i są wykonywane w drugim trymestrze ciąży, gdy przerwanie ciąży jest bardziej ryzykowne.,3 połączony test ma od 16% do 25% wyższy wskaźnik wykrywalności (od 1% do 5% Wskaźnik fałszywie dodatni) niż test drugiego trymestru, z dodatkową zaletą wcześniejszego wyniku.1,3,4,12,13 pozwala to rodzicom poświęcić więcej czasu na podjęcie decyzji, czy poddać się inwazyjnym testom. Jeśli diagnoza zespołu Downa jest potwierdzona przez Analizę chromosomu płodu, rodzice mają możliwość wczesnego zakończenia ciąży lub więcej czasu na przygotowanie się do porodu dziecka z zespołem Downa.
dowody
niektóre czynniki, które mogą mieć wpływ na dokładność pomiaru NT zostały formalnie ocenione.,
metoda Delta-NT vs NT-MoM
określenie, co stanowi nienormalnie duży NT, polega na obliczeniu wartości delta: różnicy między pomiarem NT a normalną medianą grubości NT dla danego wieku ciążowego. Inna metoda, znana jako wielokrotności mediany (MoM), jest używany do wyników pobranych z badań krwi. Stężenie dzieli się przez medianę specyficzną dla wieku markera biochemicznego w ciąż nienaruszonych.8,9,20 istnieją kontrowersje dotyczące tego, czy pomiary NT mogą być traktowane podobnie do danych biochemicznych i konwertowane do wartości MoM., W badaniu 128 030 ciąż bez zmian i 428 ciąż z zespołem Downa przebadano tę konwersję.Podczas gdy metody NT-MoM I delta-NT zapewniały podobne ogólne wskaźniki wykrywalności, pierwsza z nich zawyżyła ryzyko po 11 tygodniach i znacznie zaniżyła je po 13 tygodniach.
Rozmiar obrazu
w prospektywnym badaniu serii przypadków oceniono efekt stosowania różnych rozmiarów obrazów ultradźwiękowych do pomiaru grubości NT.23 na 120 skanów obrazy zostały dostosowane tak, aby Widok głowy i szyi płodu zajmował 60%, 100% lub 200% ekranu., Średnia zmiana pomiaru NT wyniosła 29%, gdy powiększenie zostało zmienione z 60% na 200%. 100% Rozmiar obrazu wyprodukował mamę, która była najbliższa ideałowi 1.0. W innym badaniu przeprowadzonym przez tę samą grupę oceniono wpływ wielkości obrazu na indywidualne szacunki ryzyka dla 350 kobiet w ciąży.24 pomiar NT był średnio o 8% niższy przy użyciu obrazu o 200% w porównaniu do 100%, prawdopodobnie dlatego, że granice NT były bardziej rozmyte i trudniejsze do wytyczenia na większym obrazie. Spowodowało to zmniejszenie o 55% liczby kobiet, u których stwierdzono obecność płodu z zespołem Downa., Jednak żadne z badań nie oceniało wpływu rozmiaru obrazu na szybkość wykrywania i nie wprowadzono pewnych korekt zalecanych przez FMF UK w celu zmniejszenia rozmycia obrazów z ekranu ultradźwiękowego.24
pozycja płodu
badanie serii przypadków 85 płodów wykazało, że ich pozycja w macicy – twarzą w dół w porównaniu z twarzą w górę – nie miała wpływu na pomiar NT.Inne badanie z serii przypadków wykazało, że pomiary NT były większe, gdy szyja płodu była wydłużona, a niższe, gdy szyja była wygięta, w porównaniu do pozycji neutralnej.,26 pomiarów NT, które wykonano, gdy szyja była neutralna, miało najwyższą odtwarzalność.
umieszczanie zacisków
najczęstszymi metodami pozycjonowania zacisków pomiarowych na obrazie ultradźwiękowym są on-to-on (oba zaciski umieszczone na wewnętrznej krawędzi białych linii graniczących z NT) i on-to-out (jeden zacisk umieszczony na wewnętrznej krawędzi białej linii, a drugi umieszczony na zewnętrznej krawędzi przeciwległej białej linii). Badanie porównujące te dwie metody u 282 płodów wykazało średnią różnicę w pomiarach wynoszącą 0,95 mm (odchylenie standardowe 0,14 mm)., Nie oceniano wpływu tych różnic na ocenę ryzyka.27
oprogramowanie
algorytmy i oprogramowanie wykorzystywane do obliczania profili ryzyka mają wpływ na wyniki. Badanie serii przypadków z udziałem 94 kobiet w ciąży wykazało znaczne różnice między numerycznymi szacunkami ryzyka, które pochodzą z dwóch pakietów oprogramowania, oprogramowania FMF i oprogramowania Wallac-Perkin-Elmer, które są powszechnie używane do obliczania ryzyka zespołu Downa.Stwierdzono istotne statystycznie różnice w relacjach prawdopodobieństwa dla markerów biochemicznych (p=0.,01), pomiary NT (p<0,0001) i oba parametry łącznie (p=0,003). W badaniu tym nie oceniono wpływu tych rozbieżności na wskaźnik wykrywalności.
Trening
grubość NT została zmierzona u 161 płodu przez różne pary sonografów z puli pięciu doświadczonych w USG NT i czterech Nie.29 miara umowy między operatorami wahała się od 0,83 do 0,95 dla pięciu doświadczonych sonografów i od 0,47 do 0,83 dla pozostałych (1,0 oznacza pełną umowę). Wartości wahały się od 0,74 do 0.,95 dla par doświadczonych sonografów. Jedna para niedoświadczonych sonografów uzyskała wynik 0,51.
w innym badaniu oceniono pomiary NT i wyniki badań krwi z 15 013 ciąż. Dane te zostały uzyskane przez 264 położników, z których jeden był stażystą FMF.10 Wskaźnik dodatni dla stażysty wyniósł 4,4%, w porównaniu do 3% dla pozostałych. Pomiary NT były niedoceniane przez niewykwalifikowanych położników, szczególnie w dolnym zakresie wartości, co skutkowało większą liczbą negatywnych wyników badań przesiewowych. Nie odnotowano wpływu tych wyników na indywidualne szacunki ryzyka., Późniejsze badanie przeprowadzone przez tę samą grupę miało podobne wyniki.30
działania niepożądane
badanie USG, które stosuje się u kobiet w ciąży przez>40 lat, jest uważane za bezpieczne.8,14,31 ryzyko związane z pomiarem NT dotyczy konsekwencji fałszywie dodatniego wyniku, który może prowadzić do niepotrzebnych inwazyjnych badań, możliwego przerwania ciąży i stresu psychologicznego. Wynik fałszywie ujemny może dać mylące zapewnienie., Inną Wadą badania w pierwszym trymestrze ciąży jest to, że chociaż Informacje mogą być przydatne do późniejszego poradnictwa genetycznego, w niektórych przypadkach może to być klinicznie niepotrzebne, biorąc pod uwagę, że do 30% płodów z zespołem Downa są spontanicznie aborcji.8,14,31
Administracja i koszt
badanie przesiewowe w pierwszym trymestrze z połączonym testem jest bardziej opłacalne niż badanie w drugim trymestrze.32-34 odpowiednie szkolenie, doświadczenie i przestrzeganie standardowej i powtarzalnej techniki są niezbędne, aby pomiar NT był niezawodnym narzędziem przesiewowym., Wymaga to Krajowego Programu poświadczania i szkolenia oraz ciągłego procesu zarządzania jakością, który zawiera informacje zwrotne.4,7 żadne badania nie oceniały wyzwań administracyjnych lub kosztów związanych z ustanowieniem takiego programu, które mogą znacząco wpłynąć na opłacalność badań opartych na USG NT.
niedawno opracowano techniki automatycznego szybkiego testu immunologicznego, które mierzą PAPP-A i hCG w ciągu 30 minut., Umożliwia to utworzenie kompleksowych klinik do oceny ryzyka, znanych jako OSCAR, gdzie przyszli rodzice mogą otrzymać wyniki badania krwi i pomiaru NT podczas jednej wizyty w biurze. Wskaźnik wykrywalności zespołu Downa dla Oscara wynosi 92%.8,35
badanie USG nosa płodu jest badane jako kolejny potencjalny wskaźnik trisomii, ponieważ u większości płodów z zespołem Downa kość nosowa jest słabo rozwinięta.8 obiecująca technika eksperymentalna polega na ekstrakcji płodowych lub łożyskowych kwasów nukleinowych z krwi matki i badaniu ich pod kątem nieprawidłowości chromosomalnych.,36,37
szybkość dyfuzji technologii
badanie USG płodu wykonywane między 18 a 20 tygodniem ciąży jest uznaną praktyką w Kanadzie, a technologia ta jest szeroko rozpowszechniona. Głównym czynnikiem determinującym absorpcję połączonego testu jest dostępność odpowiednio przeszkolonych sonografów.3 ponadto, pomimo zaleceń stowarzyszeń zawodowych, aby wszystkie kobiety były oferowane w pierwszym trymestrze ciąży, niezależnie od wieku, młodsze kobiety mogą nie być poddawane badaniom ze względu na postrzeganie, że są one na niskim poziomie ryzyka.,20,38
problemy wdrożeniowe
dowody wskazują, że na dokładność pomiaru NT ma wpływ pozycja płodu, technika pomiaru, rodzaj stosowanego oprogramowania do obliczania ryzyka oraz szkolenie, doświadczenie i wiedza techniczna sonografa. Wpływ tych zmiennych na szacunki ryzyka, które są częściowo oparte na grubości NT, nie jest znany. Zmiany pomiarowe mogą zostać usunięte, jeśli badania ultrasonograficzne NT podlegają tej samej rygorystycznej normalizacji i zapewnieniu jakości, które są stosowane w pomiarach laboratoryjnych.,7 bieżące audyty są niezbędne, biorąc pod uwagę, że z biegiem czasu wyszkoleni sonografowie mają tendencję do opracowywania nieprawidłowych technik, które można zmienić tylko poprzez obszerne osobiste informacje zwrotne.15,39
wytyczne SOGC stwierdzają, że test łączony powinien być dostarczony wyłącznie w ramach kompleksowego programu, który obejmuje poradnictwo genetyczne, dostęp do bardziej inwazyjnych testów diagnostycznych dla matek z wynikiem dodatnim oraz odpowiednio przeszkolonych sonografów, którzy stosują standardowe techniki i podlegają rutynowym kontrolom wykonania.,20,21 taki program jest potrzebny przed jakimkolwiek badaniem z użyciem ultradźwięków NT jest oferowany powszechnie.
***********************
Cite as: Scott A. nuchal translucency measurement in I trymestr Down syndrome screening . Ottawa: Canadian Agency for Drugs and Technologies in Health; 2007.
***********************
CADTH ponosi wyłączną odpowiedzialność za ostateczną formę i treść niniejszego biuletynu. Oświadczenia i wnioski zawarte w tym biuletynie należą do CADTH, a nie do członków komitetu doradczego lub recenzentów.,
CADTH dziękuje zewnętrznym recenzentom, którzy uprzejmie przedstawili komentarze do wcześniejszego projektu tego biuletynu. Recenzenci: JoAnn Johnson, MD, FRCS, University of Calgary, David Chitayat, MD, University of Toronto.
opracowanie niniejszego raportu jest możliwe dzięki wkładom finansowym Health Canada oraz rządów Alberty, Kolumbii Brytyjskiej, Manitoby, Nowego Brunszwiku, Nowej Fundlandii i Labradoru, Terytoriów Północno-Zachodnich, Nowej Szkocji, Nunavut, Ontario, Wyspy Księcia Edwarda, Saskatchewan i Jukonu., Kanadyjska Agencja ds. leków i Technologii w zdrowiu ponosi wyłączną odpowiedzialność za ostateczną formę i treść niniejszego sprawozdania. Poglądy wyrażone w niniejszym dokumencie niekoniecznie reprezentują poglądy Health Canada lub jakiegokolwiek rządu prowincjonalnego lub terytorialnego.
ISSN 1488-6324 (online)