Sir,
łysienie Cykatryczne jest prawdziwym wypadkiem trychologicznym, ponieważ może prowadzić do nieodwracalnego wypadania włosów po bliznach mieszków włosowych. Tak więc szybka diagnoza i agresywna, wczesna terapia multimodalna są kluczowe, aby zapobiec szpecącej wypadaniu włosów i związanym z tym następstwom psychospołecznym.,
przedstawiamy rzadki przypadek udanego odwrócenia wypadania włosów w toczniu rumieniowatym (dle) bliznowatym łysieniu z zastosowaniem wczesnego leczenia skojarzonego.
CASE REPORT
37-letni mężczyzna pochodzenia Wschodnioindyjskiego został skierowany do naszej kliniki w celu oceny wypadania włosów. Pacjent poinformował, że po raz pierwszy zauważył wypadanie włosów na wierzchołku i prawej skroni skóry głowy 8 miesięcy przed przedstawieniem w klinice. Zmiany były początkowo świądowe, ale nie bolesne. Pacjent stwierdził, że próbował leczyć obszary za pomocą miejscowego sterydu żony (betametazon 0,025% krem)., Pacjent odmówił jakichkolwiek urazów chemicznych lub fizycznych w okolicy. Jego przegląd systemów był negatywny dla chorób skóry lub innych chorób. Zaprzeczył gorączce, artralgiom, nadwrażliwości na światło, owrzodzeniom jamy ustnej lub innym zmianom skórnym. Jego historia medyczna była negatywna, z wyjątkiem astmy leczonej inhalatorem albuterol (Ventolin®) w razie potrzeby.
Po wstępnej prezentacji badanie fizykalne ujawniło cztery blaszki rumieniowe do fioletowych ze skalowaniem i pęcherzykową hiperkeratozą, wielkości 1-3 cm, trzy położone nad wierzchołkiem i jeden położony nad prawym obszarem skroniowym., Dermoskopia została zastosowana do wizualizacji stanu Ostii pęcherzykowej i wykazała spadek gęstości Ostii pęcherzykowej, szczególnie w zmianach nad wierzchołkiem.
badania obejmowały morfologię krwi i badanie różnicowe, poziom przeciwciał przeciwjądrowych, anty-Ro, anty-La, TSH, ferrytynę, testy czynnościowe wątroby i nerek oraz badanie moczu. Wszystkie wyniki mieściły się w granicach normy, łącznie z ujemnym testem na obecność grzyba na skórze głowy z wodorotlenkiem potasu. Zakończono również wstępne badanie okulistyczne.,
dwie biopsje uderzeniowe o głębokości 4 mm, w tym tłuszcz podskórny, zostały pobrane ze skóry głowy i przekazane do analizy histopatologicznej oraz do barwienia immunofluorescencyjnego. Uzyskano następujące wyniki: stwierdzono umiarkowane zmniejszenie całkowitej liczby mieszków włosowych w zakresie 15-32 (wartość normalna: 40). Na poziomie naskórka odnotowano około 4 (12,5%) włosków vellus i vellusopodobnych. Było 9 (28%) włosów telogen/katagen., Części histologiczne wykazały gęste powierzchowne i głębokie nacieki okołowierzchołkowe i okołowierzchołkowe związane z wyraźnymi zmianami interfejsu wakuolarnego. Alcian niebieska plama wykazała ogniska mucynozy skórnej. Komórki dyskeratotyczne były bardzo widoczne. Gruczoły łojowe były częściowo nieobecne lub zauważalnie skurczone. Obecność zwiększonej mucynozy skórnej była pomocna w różnicowaniu tocznia rumieniowatego z liszajem planopilaris., Ponadto drobno ziarniste rozproszone osady IgG i C3 wzdłuż strefy błony podstawnej naskórka i pęcherzyków na bezpośredniej immunofluorescencji były typowe dla tocznia rumieniowatego. Ogólnie wyniki badań histologicznych i immunofluorescencji były zgodne z toczniem rumieniowatym (dle).
wkrótce po pierwszej wizycie zmiany powiększyły się i połączyły w wierzchołku. Mierzyły 7 × 3 cm w obszarze wierzchołka i 8 × 2 cm na prawej skroni. Test na ciągnięcie włosów był pozytywny w dotkniętych obszarach.,
cztery tygodnie przed przedstawieniem w naszej klinice pacjentowi podawano miejscowo Klobetasol 0,05% dwa razy na dobę w skojarzeniu z miejscowo podawanym takrolimusem (Protopic®) i acetonidem triamcynolonu w iniekcjach 10 mg/ml. Ponieważ zmiany postępowały, a pacjent był bardzo zaniepokojony swoim stanem, poprosił o maksymalne dostępne leczenie.,
w naszej klinice rozpoczynano leczenie według następującego schematu:
• prednizon doustny 40 mg raz na dobę, zmniejszając dawkę o 5 mg/tydzień przez 8 tygodni;
• siarczan hydroksychlorochiny 200 mg dwa razy na dobę;
• klobetasol 0, 05% dwa razy na dobę;
• takrolimus stosowany miejscowo (Protopic®, Astellas Pharma US, Inc.) dwa razy na dobę;
• intralesionalne wstrzyknięcia acetonidu triamcynolonu w dawce 10 mg / ml co 4 tygodnie.
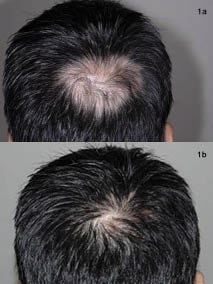
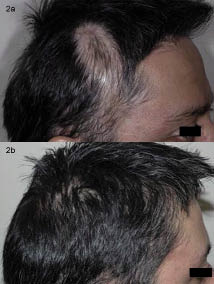
pacjent dobrze tolerował ten schemat leczenia., Cztery miesiące po rozpoczęciu leczenia zaobserwowano około 80% odrastania włosów we wszystkich zmianach i nie stwierdzono dalszego postępu zmian w skórze głowy(Rys. 1 i 2).
rys. 1. a) obszar wierzchołka przed zabiegiem. b) po 4 miesiącach leczenia multimodalnego.
rys. 2. a) obszar skroniowy przed zabiegiem. b) po 4 miesiącach leczenia multimodalnego.
dyskusja
DLE jest najczęstszą przyczyną pierwotnego łysienia cicatrical., Ten stan skóry głowy może być dość szpecący i może powodować znaczne cierpienie psychiczne i dyskomfort fizyczny dla pacjenta.
może stanowić zarówno wyzwanie diagnostyczne, jak i terapeutyczne dla klinicysty. Diagnostyka różnicowa DLE obejmuje lichen planopilaris, łysienie mucinosis, podostre zapalenie mieszków włosowych decalvans, pseudopelade of Brocq, zapalenie skórno-mięśniowe i grzybicze zapalenie capitis.
celem leczenia łysienia blizn jest wywołanie remisji procesu chorobowego z zatrzymaniem objawów przedmiotowych i podmiotowych., Opóźnienie w diagnostyce i leczeniu może prowadzić do trwałego zniszczenia jednostek pilosebaceous i nieodwracalnego wypadania włosów. Tak więc biopsja skóry głowy i dokładna ocena kliniczna są obowiązkowe w celu postawienia ostatecznej diagnozy.
tradycyjnie stosuje się podejście stopniowe, z leczeniem miejscowym w ograniczonej aktywnej chorobie przez pierwsze 8 tygodni, a następnie leczeniem ogólnoustrojowym po 8 tygodniach, jeśli pożądana odpowiedź nie zostanie osiągnięta.metody leczenia miejscowego obejmują kortykosteroidy klasy i I II w postaci balsamu, żelu lub pianki w celu złagodzenia objawów., Intralesionalne zastrzyki acetonidu triamcynolonu, 10 mg / ml co 4-6 tygodni, mogą być stosowane samodzielnie lub w połączeniu z leczeniem miejscowym (1). Pomimo braku danych opartych na dowodach, hydroksychlorochina jest uważana za doustną terapię pierwszego rzutu w dle (2). Prednizon doustny jest często stosowany jako terapia pomostowa, zaczynając od 0,5-1 mg / kg i zmniejszając się w ciągu 8 tygodni. Jeśli objawy i oznaki choroby utrzymują się po 8 tygodniach terapii pierwszego rzutu, rozważa się lek ogólnoustrojowy drugiego rzutu. Należą do nich retinoidy doustne (3), mykofenolan mofetylu (1) i cyklosporyna (4)., Inne leki zgłaszane w literaturze jako skuteczne alternatywy leczenia obejmują leki miejscowe takrolimus (5), imikwimod (6), tazaroten (7) i leki ogólnoustrojowe metotreksat (4), azatiopryna (8), klofazamina (9), złoto (10), dapson (11), interferon alfa-2 i monoklonalne przeciwciała anty-CD4 (12).
w tym przypadku zastosowaliśmy agresywne, multimodalne podejście do leczenia, wykorzystujące zarówno terapię miejscową, jak i systemową, ponieważ choroba postępowała szybko i ponieważ pacjent pragnął maksymalnego dostępnego leczenia., Doskonała odpowiedź na leczenie uzyskano nie tylko z zatrzymaniem objawów i objawów, ale także z udanym odrastaniem włosów. Z naszego doświadczenia wynika, że jest to rzadki przykład odwrócenia wypadania włosów w leczeniu DLE skóry głowy.
autorzy nie deklarują konfliktu interesów.