By: Meghan Huff PA-C and Douglas Drossman MD
Sztuka medycyny traci grunt, ponieważ przenosi się dalej w świat postępu technologicznego. Wraz ze zwiększonym wykorzystaniem badań diagnostyki obrazowej i wzrostem telemedycyny, rośnie liczba pacjentów otrzymujących opiekę medyczną bez faktycznego obserwowania., Niestety, nawet w ramach wizyt osób, dostawcy usług medycznych są często naciskani na czas, ponieważ walczą o spełnienie parytetów pacjentów. Te dwa elementy łącznie doprowadziły do tego, że coraz więcej pacjentów ma mniejszy kontakt fizyczny ze swoimi dostawcami. Podczas gdy egzamin fizyczny jest nadal nauczane w szkołach, jeden element egzaminu fizycznego jest żałośnie zaniedbane, w szczególności cyfrowy egzamin doodbytniczy (DRE). W ciągu ostatnich kilku miesięcy miałem więcej niż od czasu do czasu pacjent skierowany do mnie powiedzieć, że byłem pierwszym gastroenterologa zrobić badanie odbytnicy dla ich zaparcia lub problemy dna miednicy.,
Znaczenie badania odbytnicy
w badaniu, które opublikowaliśmy w 2012 roku w American Journal of Gastroenterology, Dr Drossman wraz z ekspertami gastroenterologami, Reuben Wong, Arnold Wald, Adil Bharucha i Satish Rao przeprowadzili ankietę wśród ponad 650 klinicystów, aby ocenić wykorzystanie badania odbytnicy, które w tym czasie już zmniejszało się1., Podczas gdy wielu dostawców może nie zobaczyć, dlaczego powinni zrobić badanie odbytnicy, a na pewno nie wszyscy dostawcy powinni być, korzyści z cyfrowego badania odbytnicy znacznie przewyższają chwilowy dyskomfort fizyczny u pacjenta lub ewentualnie przejściową emocjonalną niezręczność odczuwaną przez pacjenta lub klinicystę. Korzyści płynące z DRE obejmują ocenę jawnej lub utajonej krwi w stolcu, dyssynergii dna miednicy, szczelin odbytu, wypadania odbytnicy, przerostu gruczołu krokowego u mężczyzn oraz wypadania dna miednicy i odbytnicy u kobiet2., Badanie odbytnicy jest głównym składnikiem egzaminu fizycznego i jest niezbędna dla pacjentów z zaparciami, lub wszelkiego rodzaju trudności odbytu.
zaparcia to dość częsta dolegliwość w gabinetach Gastroenterologii i podstawowej opieki zdrowotnej. Przewlekłe zaparcia mogą prowadzić do znacznego dyskomfortu i mieć negatywny wpływ na jakość życia związaną ze zdrowiem. Leczenie przewlekłych zaparć będzie się różnić w zależności od patofizjologii stanu, które mogą się różnić., Jednym ze składników przewlekłych zaparć jest dyssynergia dna miednicy (PFD), występująca u ponad 1/3 pacjentów przedstawiających się gastroenterologom, a niektórzy pacjenci z PFD nie mają nawet zaparć. Ważne jest, aby to zostało zidentyfikowane, ponieważ można je skutecznie leczyć za pomocą biofeedbacku, jak omówiono poniżej.3
Dyssynergia dna miednicy
czym jest dyssynergia dna miednicy? Dno miednicy składa się z mięśni szkieletowych, które otaczają kości miednicy i wspierają narządy wewnętrzne, takie jak pęcherz, od dołu., Główny mięsień, zwany Lewatorem ani, składa się z trzech części: mięśnia iliococcygeus, mięśnia łonowo-odbytniczego i mięśnia łonowo-odbytowego. Mięśnie te tworzą napięcie, aby odciągnąć odbytnicę od bycia prostym pod kątem prostym, tworząc w ten sposób fizyczną barierę, która pozwala ludziom kontrolować, kiedy się wypróżniamy. Podczas wypróżniania grupa mięśni dźwigacza rozluźnia się, odbytnica prostuje się i stolec można łatwo ewakuować., U pacjentów z dyssynergią dna miednicy, grupa mięśni dźwigacza otaczająca odbytnicę jest mocno pociągnięta i nie zrelaksuje się, a nawet może zacisnąć, nawet gdy pacjent aktywnie próbuje wypróżnić. Prowadzi to do wysiłku przeciwko kątowej odbytnicy, a gdy cięższe może prowadzić do bólu, wypadanie dna miednicy lub rozwój odbytnicy. Diagnoza może być łatwo wykonane podczas badania odbytnicy lub potwierdzone anorectal badanie ruchliwości (Patrz rysunki). Po zidentyfikowaniu PFD można leczyć poprzez biofeedback, a także trening podczas badania odbytniczego.,
PFD można uznać za pierwszy z historii medycznej. Pacjent może zostać zapytany, czy obciążają normalnym lub miękkim stolcem (obciążenie u zdrowych osób występuje, gdy stolec jest twardy lub w kawałkach). Ponadto pacjenci z PFD ściskają dno miednicy, podczas gdy ci bez PFD ściskają tylko brzuch i rozluźniają dno podczas wypróżniania. Technika badania odbytnicy odnosi się do praktykującego, aby pacjent rozluźnił dno, a następnie zniósł, jakby miał wypróżnienie., U pacjentów z dyssynergią dna miednicy, gdy niedźwiedź downing, mięśnie te nie mogą się rozluźnić lub mimowolnie zacisnąć ponownie. Dostawcy, którzy są biegli w wykonywaniu cyfrowych egzaminów doodbytniczych, mogą nie tylko wykryć tę defekację dyssynergiczną, ale mogą również użyć egzaminu, aby pouczyć pacjentów, jak rozluźnić dno miednicy, co pozwala na łatwość defekacji. Warto zauważyć, że jeśli dostawca nigdy nie bada pacjentów i nie zadaje właściwych pytań, ta diagnoza może zostać całkowicie pominięta.,
zespół Lewatora ani
innym pokrewnym schorzeniem jest zespół Lewatora ani, który występuje, gdy mięśnie dna miednicy są wystarczająco napięte, aby powodować ból odbytnicy. Jeśli ból jest stosunkowo krótki (mniej niż 20 minut) nazywa się Proctalgia Fugax. Jednak gdy ból trwa dłużej, nazywa się to zespołem Levatora Ani. Podobnie jak w przypadku dyssynergii dna miednicy, może to być zdiagnozowane przez badanie odbytnicy; lekarz ocenia przykłada nacisk na dźwignik zarówno po prawej, jak i lewej stronie odbytnicy., Pacjenci z zespołem levator ani zgłosi ból z tym zwiększonym ciśnieniem, które zazwyczaj jest bardziej dotkliwe po lewej stronie. Na szczęście cyfrowe badanie odbytnicy może być również przydatne w leczeniu zespołu levator ani poprzez delikatny masaż odbytnicy. Pacjenci z zespołem Levator Ani i / lub Dyssynergia dna miednicy mogą również skorzystać z fizykoterapii dna miednicy i zmodyfikowanych ćwiczeń Kegla. W szczególności, prosząc pacjenta, aby znalazł mięśnie dna miednicy, zlecił je, rozluźnił, a następnie utrzymał relaks, popchnął w dół., Ćwiczenia te mogą być poinstruowane podczas wizyty z DRE, a następnie ćwiczone w domu, z ponowną oceną przez DRE na następnej wizycie.
wyzwania przed egzaminem doodbytniczym
pacjenci mogą czuć się nieswojo lub zakłopotani egzaminem doodbytniczym, ale większość z nich tego nie robi i jeśli dobrze przygotowana chętnie zaakceptuje tę ważną procedurę. Dostawcy muszą odpowiednio nauczyć się tych technik i kiedy są wygodne i kompetentne z egzaminem; pacjent jest bardziej akceptowalny i można postawić właściwą diagnozę. Pacjenci powinni być pewni, że badanie potrwa tylko kilka minut., Pacjenci są bardziej skłonni do badania, jeśli czują, że ich dostawca ma doświadczenie w badaniu. Szkoły medyczne, rezydencje i stypendia muszą nadal uczyć i zachęcać innych do praktykowania tych kluczowych umiejętności praktycznych, z korzyścią dla pacjentów, których diagnoza może być pominięta.
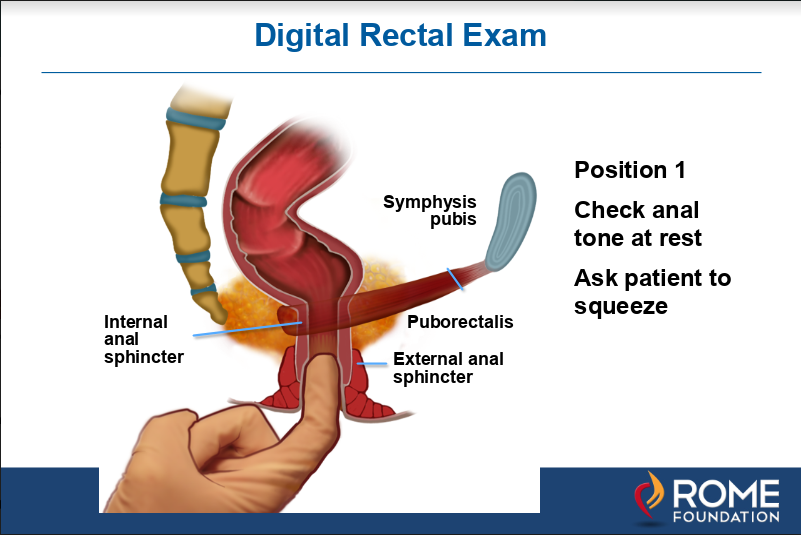
rysunek 1a. jak pokazano powyżej, w pozycji 1 palec jest wkładany do kanału odbytu, aby poczuć siłę lub ton zwieracza zewnętrznego, prosząc pacjenta o ściśnięcie.,
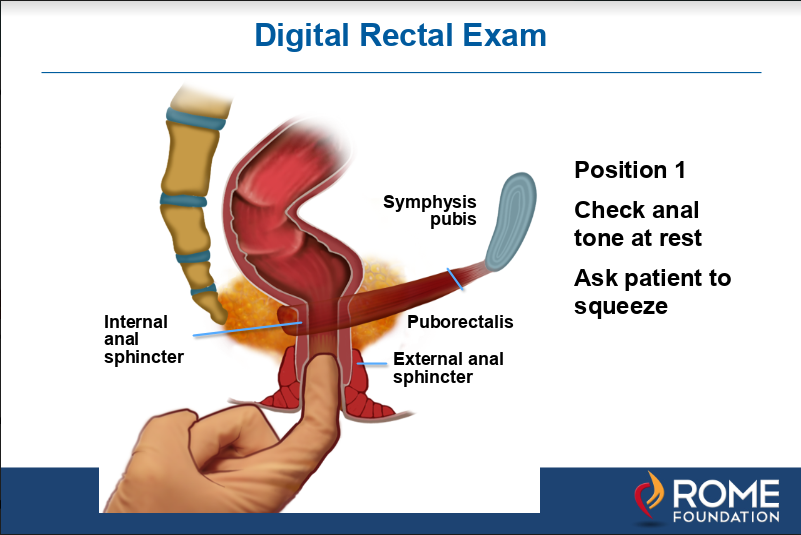
rysunek 1b. następnie palec wkłada się głębiej tuż nad mięśniem łonowo-odbytniczym, który jest odczuwalny tylnie w odbytnicy jako grzbiet. Mięsień ten dokręci się i popchnie w kierunku palca, gdy pacjent zostanie poproszony o ściśnięcie.
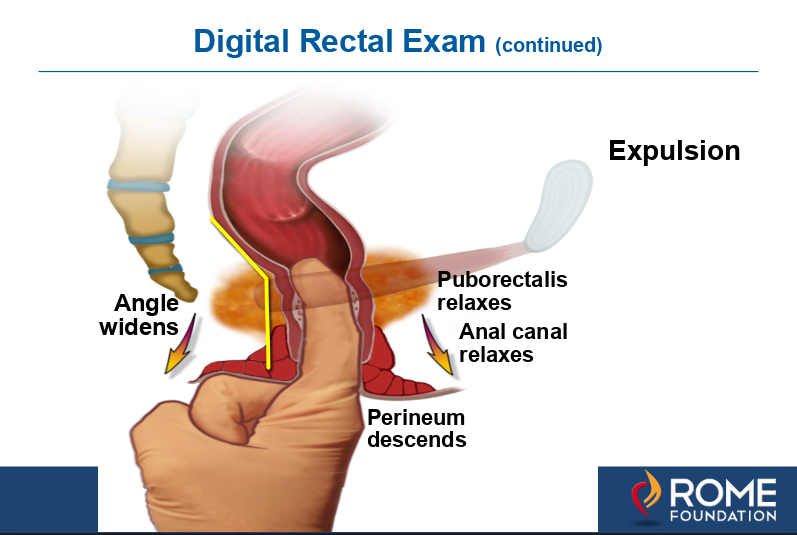
rysunek 1c. Po prawidłowym wykonaniu kąt odbytnicy rozszerza się, gdy rozluźnia się łonowo-odbytnica., W przypadku defekacji dyssynergicznej kąt nie rozszerza się ani nie staje się bardziej ostry w miarę skurczu dźwigacza. Jest to diagnostyka defekacji dyssynergicznej i może być leczona przez trening dna miednicy podczas wizyty w klinice lub biofeedback za pomocą sondy doodbytniczej.
lista referencyjna
- Wong RK, Drossman DA, Bharucha AE, Rao SS, Wald a, Morris CB, Oxentenko AS, Van Handel DM, Edwards H, Hu Y, Bangdiwala S. cyfrowy egzamin doodbytniczy: wieloośrodkowe badanie percepcji lekarza i studentów i wzorców praktyki. Am J Gastroenterol 2012; 107:1157-1163.
- Talley NJ., Jak zrobić i zinterpretować badanie odbytnicy w gastroenterologii. Am J Gastroenterol 2008; 103: 820-822.
- Rao SS, Valestin J, Brown CK, Zimmerman B, Schulze K. długoterminowa skuteczność terapii biofeedback w defekacji dyssynergicznej: randomizowane badanie kontrolowane. Am J Gastroenterol 2010; 105: 890-896.