Sir,
瘢痕性脱毛症は、毛嚢が瘢痕化すると不可逆的な脱毛につながる可能性があるため、真の毛髪学的緊急事態を表している。 したがって、迅速な診断と積極的な、早期マルチモーダル療法は、脱毛と関連する心理社会的後遺症を傷つけるのを防ぐために重要です。,
ここでは、早期の併用治療を用いて円板状エリテマトーデス(DLE)瘢痕性脱毛症における脱毛の成功逆転のまれなケースを提示します。
症例報告
東インド起源の37歳の男性は、脱毛の評価のために私たちのクリニックに紹介されました。 患者は、彼が最初にクリニックで提示する前に8ヶ月頭皮の頂点と右寺院の脱毛に気づいたことを報告しました。 病変は当初そうよう性であったが,痛みはなかった。 患者は彼が彼の妻の項目ステロイド(betamethasone0.025%のクリーム)と区域を扱うように試みたことを示しました。, 患者はその地域に対する化学的または物理的な外傷を否定した。 システムの彼の検討は皮膚病か他の病気のために否定的だった。 彼は発熱、関節痛、光感受性、口腔潰瘍または他の皮膚変化を否定した。 病歴はアルブテロール吸入器(ベントリン®)で治療したぜん息を除いて陰性であった。
最初のプレゼンテーションでは、身体検査では、スケーリングと濾胞性角化症を伴う四つの紅斑性からviolaceousプラークが明らかになり、大きさは1-3cm、頂点の上に位置する三つと右側頭領域の上に位置するものが明らかになった。, ダーモスコピーを用いてろ胞オスティアの状態を可視化し,ろ胞オスティアの密度,特に頂点上の病変において減少を示した。
調査には、完全な血球数および差分、抗核抗体レベル、抗Ro、抗La、TSH、フェリチン、肝臓および腎臓機能検査および尿検査が含まれていた。 すべての結果は、真菌に対する陰性水酸化カリウム頭皮試験を含む正常範囲内であった。 ベースライン眼科検査も完了した。,
皮下脂肪を含む二つの4ミリメートルの深いパンチ生検は、頭皮から採取し、病理組織学的分析と免疫蛍光染色のために提出されました。 以下の結果が得られた:毛包の総数は、15-32(正常値:40)の範囲内で適度に減少することが判明した。 表皮レベルで認められた約4(12.5%)ヴェルスとヴェルス様毛があった。 9(28%)休止期/カターゲン毛があった。, 組織学的切片は,著しい空胞界面変化を伴う密な表在および深い肛門周囲および血管周囲のリンパ球浸潤を示した。 アルシアンブルー染色は皮膚粘液症の病巣を示した。 角化異常細胞は非常に顕著であった。 皮脂腺は部分的に欠けていたか、または著しく収縮していた。 真皮粘液症の増加の存在は,エリテマトーデスと扁平苔せんとの鑑別に有用であった。, さらに、直接免疫蛍光上の表皮および卵胞の基底膜ゾーンに沿ってIgGおよびC3の細かく粒状のびまん性沈着物は、エリテマトーデスの典型的なもので 組織学的所見および免疫蛍光所見は円板状エリテマトーデス(DLE)と一致した。
最初の訪問の直後に病変は大きさが進行し、頂点で合体した。 彼らは、頂点領域で7×3cm、右の寺院で8×2cmを測定しました。 患部では毛引きテストが陽性であった。,
私たちの診療所に提示する四週間前に、患者は局所クロベタゾール0.05%局所タクロリムス(Protopic®)および病巣内トリアムシノロンアセトニド注射10mg/mlと組み合 病変が進行しており、患者は彼の状態について非常に心配していたので、彼は利用可能な最大の治療を求めました。,
•経口プレドニゾン40mg毎日一回、5mg/週8週間にわたって先細り;
•ヒドロキシクロロキン硫酸200mg毎日二回;
•局所クロベタゾール0.05%毎日二回;
•局所タクロリムス(Protopic®,Astellas Pharma US,Inc.)毎日二回;
•病巣内トリアムシノロンアセトニド注射10mg/mlごとに4週間。
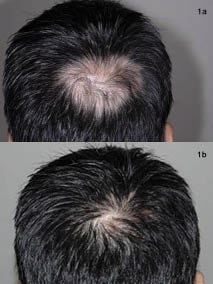
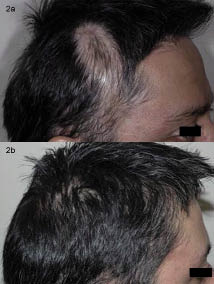
患者はこの治療レジメンに十分に耐えた。, 治療開始から四ヶ月後、すべての病変で毛の再成長の約80%が観察され、頭皮の病変のそれ以上の進行は検出されなかった(図1および2)。
図。 1. (a)処置の前の頂点区域。 (b)集学的治療の4ヶ月後。
図。 2. (a)処置の前の一時的な区域。 (b)集学的治療の4ヶ月後。
ディスカッション
dleは、原発性c痕性脱毛症の最も一般的な原因です。, この頭皮の状態はかなり傷つくことができ、患者に重要な心理的苦痛および物理的な不快を引き起こすことができます。
それは臨床医に診断および治療上の課題の両方を提示することができる。 DLEの鑑別診断には、扁平苔癬、脱毛症ムチノーシス、亜急性毛嚢炎decalvans、Brocqの偽皮膚、皮膚筋炎および頭部白癬が含まれる。
瘢痕性脱毛症の治療の目標は、徴候および症状の停止を伴う疾患過程の寛解を誘導することである。, 診断および治療の遅延は、毛様体ユニットの永久的な破壊および不可逆的な脱毛につながる可能性がある。 したがって、確定診断を行うためには、頭皮生検および慎重な臨床病理学的評価が必須である。
ステップワイズアプローチが伝統的に使用されており、最初の8週間は限られた活性疾患で局所療法を行い、所望の応答が達成されない場合は8週
項目処置の様相は徴候の救助を提供するためにローション、ゲルまたは泡の公式にクラスIおよびクラスIIの副腎皮質ホルモンを含んでいます。, 病巣内トリアムシノロンアセトニド注射、10mg/ml4-6週間ごとに、単独で、または局所治療(と組み合わせて使用することができます1)。 エビデンスに基づくデータの欠如にもかかわらず、ヒドロキシクロロキンは、DLE(2)における第一選択経口療法と考えられています。 経口プレドニゾンは、0.5–1mg/kgから始まり、8週間にわたって先細りするブリッジ療法としてしばしば使用される。 病気の徴候そして印が第一ライン療法の8週後に持続すれば第二ライン全身の薬剤は考慮されます。 これらには、経口レチノイド(3)、ミコフェノール酸モフェチル(1)、およびシクロスポリン(4)が含まれる。, 有効な処置の代わりとして文献で報告される他のエージェントは項目エージェントtacrolimus(5)、imiquimod(6)、tazarotene(7)および全身のエージェントmethotrexate(4)、azathioprine(8)、clofazamine(9)、金(10)、dapsone(11)、interferoneアルファ2およびmonoclonal反CD4抗体(12)
この場合、我々は疾患が急速に進行していたので、患者が利用可能な最大の治療を望んでいたので、局所および全身療法の両方を用いた積極的な、マルチモーダル治療アプローチを使用した。, 優秀な処置の応答は徴候および印のだけでなく、阻止、また巧妙な毛の再生と達成されました。 私たちの経験では、これは頭皮のDLEの治療における脱毛の逆転のまれな例です。
著者は利益相反を宣言していません。