概要
- ダウン症候群の胎児ごとに約三つのnuchal半透明(NT)が増加しており、これは首,
- 妊娠11-14週のNTの超音波測定は、母親の年齢および血液中の胎盤生化学的マーカーのレベルと組み合わせて、ダウン症候群の胎児の約84%を検出する
- NT測定の精度は、胎児の位置、測定技術、使用されるリスク計算ソフトウェアの種類、および検査者の経験と技術的専門知識によって影響されます。
- NT超音波を使用したテストが普遍的に提供される前に、NT測定のための厳格な標準化と品質保証システムが必要です。, そのようなプログラムを確立するコストは不明です。
技術
ヒト胚は、各親から22の常染色体染色体と一つの性染色体(XまたはY)を受け取ります。 時には、胚は二つの代わりに染色体の三つのコピー(トリソミーとして知られている状態)を受け取ります。 これらの状態の中で最も一般的なのは、トリソミー21であり、ダウン症候群としても知られており、700人の乳児に影響を及ぼします。,1,2問題の重症度は個人によって異なりますが、ダウン症は通常、特定の顔の特徴、認知障害、心臓の欠陥、胃腸および筋骨格系の異常、視覚および聴覚障害、および甲状腺の問題に関連しています。1,2
妊娠の最初の学期(0-14週間)の間、少量の液体(浮腫)が胎児の首の後ろの皮膚の下に集まり、成熟したリンパ系によって最終的に排出されるまで。,3-7妊娠14週まで胎児の首の後ろの半透明なスペースとして超音波スキャンで見られるこの浮腫はnuchal translucency(NT)と呼ばれます(図1)。 ダウン症の胎児のおよそ75%にトリソミーの他の形態の多くの胎児がように、正常なNTより大きいのがあります。8
NTは、ダウン症候群の胎児の同定を支援するために1990年代から使用されています。3,4それは間の超音波を使用して測定されます11週と13週6妊娠の日,胎児が間にあるとき45ミリメートルと84ミリメートルクラウンから臀部までの長さ(座っている高さ).,8,9の正常なNT厚さは1.2mmから1.9mmまで一般に及びます(王冠で45のmmおよび84のmmのお尻の長さへのそれぞれ)。6NT厚さは通常胎盤がある生化学的なマーカー、自由なベータヒト絨毛性ゴナドトロフィン(hCG)の測定を含んでいる”結合されたテストの一部として、および母の血に妊娠の準血しょうprotein-A(PAPP-A)使用されます。,6,9-11このスクリーニングテストは、ダウン症の胎児の84%(95%信頼区間、80%-87%)を5%の固定偽陽性率で検出するために使用することができます(5で100健康な赤ちゃんはダウン症を有するものと誤って分類されます)。1,3,4,12,13組み合わせた試験では、ダウン症候群(またはトリソミー13または18)の胎児を有するリスクが高い個体のみが識別されます。 スクリーニング検査結果を確認するには、さらなる診断検査が必要です。,14

正常NTと12週胎児
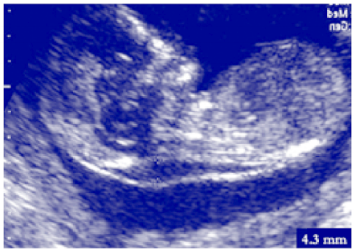
トリソミー21増加NTと胎児
画像提供胎児医学財団カナダ
規制状態
nt測定における0.5mmの誤差は、ダウン症の検出率を82%から67%に低下させる可能性がある。 正確で、再生可能な結果を達成するためにsonographerのための少なくとも80のスキャンを取る。,8,15,16その結果、英国の胎児医学財団(FMF)(FMF英国)およびNUCHAL Translucency Quality Review Programを運営する米国のMaternalFetal Medicine Foundationは、NT厚さを測定するためのガイドラインを確立しました。17,18両方の組織は、トレーニング、資格認定、および継続的な品質保証を提供しています。
カナダでは、現在は胎児医学財団カナダ(FMFカナダ)として知られている胎児医学インターナショナルは、FMF UKの後援の下、NT測定の理論コース、実践的なトレーニング、および画像監査を提供しています。,19fmfカナダを通じて2,000人以上のカナダ人がコースを修了しました。 このような認定は、カナダでNT測定を行う超音波検査のために必須ではありませんが、それはカナダの産科医および婦人科医協会(SOGC)によって推奨さ20
カナダのすべての妊婦は、主要な解剖学的異常をスクリーニングするために、妊娠18週から20週の間の超音波スキャンを提供されていますが、組み合わ,14,20早い2007年に、産科医および婦人科医およびSOGCのアメリカの大学はすべての妊婦が年齢にもかかわらずダウン症のための非侵襲的な最初の学期のスクリーニングを提供されるべきであることを推薦しました。20,21
患者群
染色体欠損は、任意の妊娠で発生する可能性があります。 知られていた危険率は影響を受けた子供の高度の母性的な年齢そして前の生れです。1,2 30と39歳のカナダの母親に生まれた赤ちゃんの割合は21.5%から1980年に41.2%に1995年に上昇しているが、ダウン症の有病率は13で安定している。,2出生あたり10,000。2これは、スクリーニングの増加と妊娠終了へのアクセスのために、>35歳の母親に生まれるダウン症候群の赤ちゃんが少ないためです。1,2
現在の練習
絨毛性絨毛サンプリング(CVS)と羊水穿刺は、ダウン症候群および他の染色体異常を有する胎児を診断するために使用される。 CVSは10週目から14週目の最初の学期に行われ、羊水穿刺は15.5週目の妊娠後に行われます。, 羊水穿刺および経腹CVSでは、細い針を腹部に挿入して、通常は胎児と同じ染色体を有する羊水または胎盤組織のサンプルを得る。 経子宮頸部CVSでは、子宮頸部を通してカテーテルを挿入することによって胎盤組織試料が得られる。8,14羊水穿刺は流産の0.5%のリスクを伴い、CVSのリスクは1.5%である。 カナダでは、2007年まで、染色体異常の侵襲的検査は、ダウン症候群の胎児を有する女性のリスクが手順に関連するリスクを超えた場合にのみ提供され,20
非侵襲的なスクリーニングを使用することの目的は侵略的なテストを経ている女性の数を減らすことです。14通常、第15週と第18週の間の第二学期に行われるトリプルテストは、北米で最も一般的に使用されるスクリーニング技術です。 リスク推定値は、母親の年齢と母親の血液中の三つの物質の測定に基づいて計算されます:hCG、アルファフェトプロテイン(AFP)、および非抱合エストリオール。 三重テストはすべてのダウン症のケースの60%と70%の間で5%の偽陽性率で検出します。,14別のマーカー、ホルモンinhibin Aの付加は、75%の偽陽性率でケースの5%を識別できるクワッドスクリーンの基礎を形作ります。三重またはクォードスクリーンの陽性を選別する14,20の女性は通常胎児の染色体のプロフィール(核型)を確認するために侵略的なテストを提供されます。
トリプルテストとクワッド画面は、>ダウン症例数の20%を検出することができず、妊娠終了がリスクが高い妊娠中期に行われます。,3結合されたテストにより早い結果の加えられた利点の第二学期テストのそれより16%から25%の高い検出率(1%から5%の偽陽性率)が、あります。1,3,4,12,13これにより、両親は侵襲的検査を受けるかどうかを決定するのに時間がかかります。 ダウン症候群の診断が胎児染色体分析によって確認された場合、両親は早期妊娠中止またはダウン症候群の赤ちゃんの出産の準備に時間をかけ
証拠
NT測定の精度に影響を与える可能性のあるいくつかの要因が正式に評価されています。,
Delta-NT対NT-MoM法
異常に大きなNTを構成するものを決定するには、デルタ値の計算が必要です:NT測定とその妊娠期間のnt厚さの正常中央値との差。 中央値の倍数(MoM)として知られている別の方法は、血液検査から得られた結果に使用されます。 濃度は、影響を受けていない妊娠における生化学マーカーの年齢特異的中央値で割ったものである。8,9,20NT測定値を生化学データと同様に扱い、MoM値に変換できるかどうかについては論争があります。, 128,030の影響を受けないおよび428のダウン症の妊娠の調査はこの転換をテストしました。22NT-MoMおよびdelta-NT法は同様の全体的な検出率を提供したが、前者は11週間でリスクを過大評価し、13週間でかなり過小評価した。
画像サイズ
将来のケースシリーズ研究では、NTの厚さを測定するために異なる超音波画像サイズを使用することの効果を評価しました。23 120スキャンでは、胎児の頭頸部ビューが画面の60%、100%、または200%を占めるように画像を調整しました。, NT測定における29%の平均変動は、倍率が60%から200%に変更されたときに発生した。 100%の画像サイズでは、理想の1.0に最も近いMoMが生成されました。 同じグループによる別の研究では、350人の妊婦の個々のリスク推定値に対する画像サイズの影響を評価しました。24NTの測定は、平均して8%低かった200%の画像を使用して、100%に比べて、NTの境界がよりぼやけており、より大きな画像で描写するのが難しいためです。 これはダウン症の胎児のために肯定的なテストする女性の数の55%の減少で起因しました。, しかし、どちらの研究も検出率に対する画像サイズの影響を評価しておらず、超音波スクリーン画像のぼかしを減少させるためにFMF英国によって推奨される特定の調整は行われなかった。24
胎児の位置
85個の胎児のケースシリーズ研究では、子宮内の位置(顔を下にしたものと顔を上にしたもの)がNT測定に影響を及ぼさないことが分かった。25別のケースシリーズ研究では、中立位置と比較して、胎児の首が伸びたときにNT測定値が大きく、首が屈曲したときに低かったことが報告されています。,首が中立だったときに行われた26NTの測定は、最高の再現性を持っていた。
キャリパー配置
超音波画像上の測定キャリパーを配置する最も一般的な方法は、オンツーオン(NTに接する白い線の内側の端に配置された両方のキャリパー)とオンツーアウト(白い線の内側の端に配置された一方のキャリパーと反対側の白い線の外側の端に配置された他方のキャリパー)である。 282胎児におけるこれら二つの方法を比較した研究では、0.95mm(標準偏差0.14mm)の測定値の平均差が見つかりました。, これらの違いがリスク評価に及ぼす影響は評価されなかった。27
ソフトウェア
リスクプロファイルを計算するために使用されるアルゴリズムとソフトウェアは、結果に影響を与えます。 94人の妊婦を対象としたケースシリーズ研究では、FMFソフトウェアとWallac-Perkin-Elmerソフトウェアの二つのソフトウェアパッケージから派生した数値リスク推定値の間に著しい格差が示された。28報告された尤度比の統計的に有意な差は、生化学マーカーのために発生しました(p=0.,01)、NT測定(p<0.0001)、および両方のパラメータを組み合わせた(p=0.003)。 この研究では、検出率に対するこれらの不一致の影響を評価しなかった。
トレーニング
NTの厚さは、NT超音波で経験された五人とそうでなかった四人のプールから超音波検査の異なるペアによって161胎児で測定されました。29オペレータ間の合意の尺度は、経験豊富な超音波検査の場合は0.83から0.95まで、他の場合は0.47から0.83まで変化した(1.0は完全な合意を表す)。 値は0.74から0の範囲でした。,経験豊富な超音波検査士のペアのための95。 経験の浅い超音波検査の一つのペアは0.51を獲得しました。
別の研究では、15,013回の妊娠からNT測定値と血液検査の結果を評価しました。 これらのデータは、264人の産科医によって得られたものであり、そのうちの一人はFMF研修生であった。10研修生のスクリーン陽性率は4.4%であり、他の人の3%と比較していました。 NT測定は,訓練を受けていない産科医によって,特に値の低い範囲で過小評価され,その結果として陰性スクリーニング結果の数が高かった。 これらの結果が個々のリスク推定値に及ぼす影響は報告されていない。, 同じグループが実施した後の研究でも同様の結果が得られた。30
副作用
妊娠中の女性に使用されている超音波スキャンは、>40年間安全であると考えられています。8,14,31NT測定に関連するリスクは、偽陽性の結果の結果に関連しており、不必要な侵襲的検査、妊娠の終了の可能性、および心理的ストレスにつながる可 偽陰性の結果は誤解を招く安心を与えることができます。, 最初の学期のテストの他の不利な点は情報がそれに続く遺伝の勧めることのために有用である場合もあるがダウン症候群の胎児の30%までが自発的8,14,31
管理とコスト
組み合わせたテストによる妊娠初期のスクリーニングは、妊娠後期のテストよりも費用対効果が高いです。32-34NT測定が信頼できるスクリーニングツールであるためには、標準的で再現性のある技術への適切なトレーニング、経験、および遵守が不可欠です。, このことは国credentialingおよび訓練プログラムを継続的に品質管理プロセスを盛り込んだ。4,7いいえ研究は、実質的にNT超音波に基づいてテストの費用対効果に影響を与える可能性があり、このようなプログラムを確立することに関連した管理上の課題や費用を評価していません。
同時開発
30分以内にPAPP-AおよびhCGを測定する自動化された急速な免疫学的検定の技術は最近開発されました。, これにより、オスカーと呼ばれるリスク評価のためのワンストップクリニックを設立することができ、将来の親が一つのオフィス訪問中に血液検査とNT オスカーのためのダウン症の検出率は92%です。8,35
胎児の鼻の超音波検査は、ダウン症のほとんどの胎児において、鼻骨が未発達であるため、トリソミーの別の潜在的な指標として検討されている。8有望な実験技術は、母体の血液から胎児または胎盤核酸を抽出し、染色体異常のためにそれらを検査することを含む。,36,37
技術拡散率
18-20週の妊娠の間に行われる胎児超音波検査は、カナダで確立された慣行であり、技術は普及しています。 結合されたテストの取り込みを決定する主な要因は、適切に訓練された超音波検査の可用性です。3また、すべての女性が最初の学期のスクリーニングを提供されることを専門の社会による推薦にもかかわらず、年齢にもかかわらず、より若い女性は,20,38
実装の問題
証拠は、NT測定の精度は、胎児の位置、測定技術、使用されるリスク計算ソフトウェアの種類、および超音波検査のトレーニング、経験、および技術的専門知識によって影響されることを示している。 NTの厚さに部分的に基づいているリスク推定値に対するこれらの変数の影響は不明である。 NTの超音波のスクリーニングが実験室の測定に適用される同じ厳密な標準化および品質保証に応じてあれば測定の変化は改善されるかもしれない。,7継続的な監査は、時間をかけて、訓練を受けた超音波検査は、広範な個人的なフィードバックによってのみ変更することができます誤った技術を開発15,39
sogcのガイドラインでは、遺伝的カウンセリング、陽性スクリーン結果を有する母親のためのより侵襲的診断テストへのアクセス、および標準技術に従い、ルーチンのパフォーマンス監査の対象となる適切に訓練された超音波検査を含む包括的なプログラムの一部としてのみ提供されるべきであると述べている。,20,21このようなプログラムは、NT超音波を使用したテストが普遍的に提供される前に必要です。
***********************
引用として:最初の学期のダウン症候群のスクリーニングのスコットA.Nuchalの半透明の測定。 2007年、カナダ保健医療技術庁(英語版)(Canadian Agency for Drugs and Technologies in Health)に入所。
***********************
CADTHは、このセキュリティ情報の最終的な形式と内容について単独で責任を負います。 本セキュリティ情報の記述および結論はCADTHのものであり、諮問委員会のメンバーまたは査読者のものではありません。,
CADTHは、このセキュリティ情報の以前のドラフトに親切にコメントを提供した外部のレビュアーに感謝します。 レビュアー:ジョアン*ジョンソン、MD、FRCS、カルガリー大学、デビッドChitayat、MD、トロント大学。
この報告書の作成は、カナダ保健省、およびアルバータ州、ブリティッシュコロンビア州、マニトバ州、ニューブランズウィック州、ニューファンドランド州およびラブラドール州、ノースウエスト準州、ノバスコシア州、ヌナブト州、オンタリオ州、プリンスエドワード島、サスカチュワン州、ユーコン州の政府からの財政的拠出によって可能になった。, この報告書の最終形態と内容については、カナダ保健医薬品技術庁が単独で責任を負います。 稿における意見等いものではありませんので、予め健康カナダ又は州-準州政府に対する
ISSN1488-6324(オンライン)