研究者は、同様にこれらの外科的アプローチを比較しています。 前向き、ランダム化、多施設臨床試験では、Rhegmatogenous網膜剥離研究における強膜座屈対プライマリ硝子体手術、45外科医ヨーロッパの25センターで416phakicと265偽性網膜剥離 研究では一年のフォローアップがあり、一次転帰(最良矯正視力の変化)は一年で評価された。,
二次エンドポイントは、プライマリおよび最終的な解剖学的成功、増殖性硝子体網膜症の発生、白内障の進行および再手術の数であった。
phakic試験では、平均BCVA変化は座屈群で有意に大きかった(p=0.0005)(SB:-0.71±0.68logMAR;PPV:-0.56±0.76logMAR)。 偽ファキック試験では、BCVAの変化は0.09logMARの有意でない差を示した。 Phakic患者では、白内障進行はPPV群でより大きかった(p<0.00005)。,
phakic試験では、SB群の再切除率は26.3%(55/209患者)であり、硝子体切除群では25.1%(52/207患者)であった。 再剥離率は、強膜座屈のための39.8パーセント(53/133)と硝子体手術のための20パーセント(27/132)偽性試験であった。 この研究の外科医は、bcvaの改善に関して、座屈がphakic眼に利益を示すことを書いた。 しかし、彼らは、偽フェイクにおけるBCVAに差はなく、より良い解剖学的結果に基づいて、これらの患者における硝子体手術を推奨したと付け加えた。,1
ほとんどの網膜剥離の原因は、網膜涙または涙を伴う急性後部硝子体剥離であるため、正しい反応は、網膜上の硝子体および関連する牽引力を除去し、涙または涙を治療することである。 しかし、一部の患者は、網膜に先天性欠損があるために網膜剥離を発症し、網膜が伸びて非常に近視であることがよくあります。 これらの網膜孔および欠陥を通る共栄性液体硝子体漏出のポケットは、網膜を分離させる。, これらのタイプの患者は、硝子体剥離または硝子体分離関連剥離を有していない。 実際、これらの患者の中には、異常に付着した硝子体網膜界面を有するものもある。 それらのために、私はそれが明確な硝子体と白内障のその後のリスク増加を除去する必要性を回避するため、バックルは、より良い手順であると感じ 私は網膜から硝子体を切り離すことができないために硝子体手術が失敗したケースを見てきました。, そのような場合、患者は時々複数の操作を経て、広範な弛緩のretinectomiesを持っていて、他の複雑化の多くを、角膜の浮腫、二次緑内障、subconjunctivalオイルのような開発し、最終的に、非常に悪い最終的な視野網膜が最終的に”首尾よく再付着されても巻きます。”
私の外科的アプローチ
人気の硝子体手術の急増に伴う成功のために必要な操作のための新しい感謝を来ています。 ここに私が続くある指針および私が用いる技術はある:
•全面的な目的。, 主なものは、硝子体を適切に除去し、特に網膜切断の周りに適切な後部硝子体分離があることを確認することです。 私は硝子体基部まで硝子体体を分離しようとします。 特に、必ずしも硝子体剥離を持っていない若い患者では、より高い成功率を持つために網膜から硝子体を除去することを確認する必要があります。 また、硝子体手術を行っているときは、硝子体底部でできるだけ徹底的に硝子体を剃ることが役立ちます。, 私はこれが周方向の牽引力を減らし、強膜座屈の必要性を減らすかもしれないと思います。
•レーザーのヒント。 私は完全にすべての硝子体を除去し、網膜を平らにするために後部網膜切開術を通して液体を排出した後、私はすべての網膜の涙を治療するため 私は必ずしも360度レーザーを行うわけではありませんが、一部の外科医は行います。 私は通常、網膜剥離の全体の範囲、および格子変性または萎縮性孔などの明らかな網膜病理の追加の領域について末梢網膜を治療します。, さらに、私は私が扱うあらゆる領域でora serrataを扱います。 私はより軽いレーザーの焼跡を、chorioretinal傷を作成するには十分に好むが、私が感じる網膜の収縮を引き起こすには余りにも強くない後でレーザー扱われた区域および反復取り外しの端に壊れ目をもたらすかもしれない。
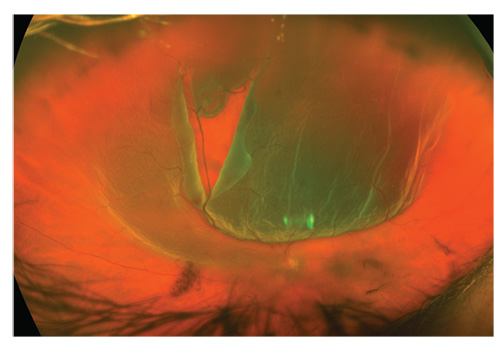
突然の視力喪失を持つ50歳の患者は、彼の唯一の目です。 目に見えるのは、後部硝子体剥離、硝子体出血および大きく後方に伸びる網膜裂傷である。,
iレーザー後部網膜切開術は、末梢レーザーを行っている間に後方に蓄積した可能性のある追加の硝子体および網膜下液を除去した後に最後に行われる。 私はこれを最後に行うと、網膜下および硝子体内液のより良い排水を得ることができ、より良いガスが硝子体腔に充填することができると感じてい
一部の外科医はレーザー排液網膜切開術を行わないことに留意すべきであり、それは合理的である—我々はすべての後に、黄斑穴をレーザーしないでください。, これはretinotomyがかなり小さく、posteriorlyあり、おそらく壊れ目のまわりでガラス質の牽引がないので、レーザーとretinotomyを扱うことによって後部の位置のchorioretinal傷を加えることは必要である
*ケースを閉じます。 私は通常、ほとんどの場合、特にそれが劣った剥離である場合、縫合糸で私の強膜を閉じます。, より徹底的な硝子体手術を行うことに伴う追加の操作のために、そして網膜剥離を有する多くの患者がmyopesであり、より薄いsclerasを有するので、私のsclerostomiesは、黄斑パッカーまたは黄斑孔のケースとは異なり、網膜剥離のケースで漏れる傾向がある。 私はほとんどの場合、C3F8ガスを使用しています。 時折、空の旅の考慮事項や迅速な視覚リハビリの必要性のために、患者は剥離して目の中で単眼であるため、私はSF6またはシリコーンオイルを使用し 私はガスの場合のために7-0のクロム酸の腸およびオイルの場合のために7-0vicrylを使用する。,
強膜座屈手技
強膜座屈手技をするのは嫌いです。 私は老眼になるほどそれが好きではありません。 しかし、いくつかのケースでは便利です。 ここでは、手順を実行するときに覚えておくべきことがあります。
•硝子体切除時にバックルを追加する。 硝子体手術は非常に良い手順ですが、前述のように、強膜座屈の追加から潜在的に利益を得ることができるいくつかのケースがあります。, たとえば、目がphakicの場合、通常、硝子体基部を解剖し、直ちに白内障を誘発する恐れからできるだけ徹底的に前硝子体除去するという点では、あまり積極的ではない傾向があります。 バックルはあなたの硝子体手術と少しより少なく積極的、完全である機能を与えすべてのガラス質を得ないことと逃げることを許可する。, また、早期増殖性硝子体網膜症の兆候が見られ、網膜がやや硬い場合、目の周りに囲むバンドを置くことは、再発の剥離を防ぐのに役立つかもしれません。 私は私の硝子体手術の症例のわずか10%に強膜座屈を含めるように再び、これはまれです。 私が行うとき、私は41バンドを使用し、通常、硝子体が網膜から分離することが困難な硝子体基部または格子の広い領域を支持するために座屈要素を
•強膜座屈のみ。, 強膜座屈は、網膜透析または網膜孔が関連する格子変性の有無にかかわらずあるかもしれない硝子体剥離のない患者(典型的には若い)において、間違いなく正しい手順である。 強膜座屈手術を行うときは、マットレス縫合糸を通している間に不注意に強膜穿孔を起こしたり、網膜下液を排出するときに網膜下出血を引き起こすなどの合併症を避けたいだけです。 私は網膜の透析を除いて、今はほとんど分節バックルをしません。, 私の考えでは、これらの患者はおそらく私が見ることができない網膜や硝子体網膜癒着の異常な領域を持っており、目を囲むことは、周辺網膜全体が支えられており、将来的には正常な領域が切り離されないという安心感を与えてくれるということです。 これは私にシリコーンバンドよりも少ない誘発近視でより良い強膜インデントと標高を与えるように見えるように私は通常、シリコーンスポンジで囲
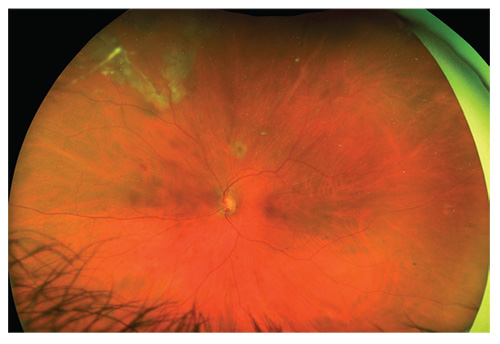
前のページから網膜、一週間postop。, 患者がすぐに見ることを可能にするのにシリコーン油を使用した。
•*網膜下液の外部排水。 プロシージャのこのステップのために、私は通常短い25ゲージの針を使用し、先端の角度を過ぎてちょうどに針を置きます。 私はバックルのベッドと凍結療法で治療された領域、そして明らかに網膜が最も切り離されている領域に排水します。 私はバックルを配置し、一時的にマットレスの縫合糸を締めた後、私はこれを行います。, これは網膜下液が非常に小さい穿刺の傷を通ってはけ出すようにする目の高められた圧力を提供し、脈絡膜の出血を高めることができる排水の間 また、発生してはならない網膜をうっかり穿孔すると、作成された穴はすでに処理されており、バックルによって支えられています。 ドレナージを行う私の主な目標は、網膜中心動脈閉塞を引き起こすことなく、穴を閉じるために強膜座屈要素の十分な上昇を得るために目を十分に柔, “完全な”排液は目標ではなく、特に患者がOCTで評価される場合にはめったに達成されない。
空気圧網膜ex術
空気圧網膜ex術は、網膜剥離修復のための別のアプローチである。 これは、硝子体手術または強膜バックルと比較して、あまり関与しないオフィスの手順であり、最近の論文で非常に良い結果をもたらします。2PRでは、ガス泡が網膜の壊れ目を閉め、取り外された網膜が再付着するようにするガラス質キャビティに注入されます。, 凍結療法は分離された網膜で気泡の注入の前に破損のまわりでchorioretinal付着を作成するために行うことができますまたは気泡が網膜を再付着した後レーザーは涙か破損に行うことができます。 最近の研究では、176の分離患者をPRまたはPPVのいずれかに無作為化した。 主な転帰は一年間のETDRS視力であった。 重要な二次転帰は、主観的視覚機能(NEI VFQ-25)、変態視スコア(Mチャート)および一次解剖学的成功であった。
空気圧網膜剥離後のETDRS視力は4によって硝子体手術を超えました。,9月の12文字(79.9±10.4対75±15.2、p=0.024)。 平均ETDRS視力はまた、三ヶ月(78.4±12.3対68.5±17.8)と半年(79.2±11.1対68.6±17.2)で硝子体手術に比べて空気圧網膜剥離群のために優れていた。 複合NEI VFQ-25スコアは、三半年で空気圧網膜剥離のために優れていた。 また、垂直変態スコアは、12ヶ月で硝子体手術と比較してPR群で優れていた(0.14±0.29対0.28±0.42、p=0.026)。 12ヶ月での一次解剖学的成功は、PRを受けている患者の80.8%に対して93によって達成された。,2パーセントは硝子体手術を受けて(p=0.045)、98.7パーセントと98.6パーセント、それぞれ、二次解剖学的成功を達成します。 硝子体手術アームのphakic患者の六十から五パーセントは、PRのための12ヶ月、対16パーセントの前に研究眼で白内障手術を受けました(p<0.001)。
私の部分については、私はかなりの数の空気圧網膜ex術を行い、適切なときに患者に手技を提供します。 同じ場所の近くに単一の休憩または休憩を有する優れた分離、および最小限の追加病理がそれのための良い候補である。, 残念なことに、剥離を発症する多くの人々は、格子変性および穴の領域を有する完全ではない網膜を有し、したがって、処置には適していない。 それが動作するとき、それは素晴らしいことですが、成功率は理想的な候補者でさえ70-80パーセントです。
私が共有した技術が、網膜剥離への現在のアプローチの理解を向上させ、あるいはあなたの現在の技術を強化するのに役立つことを願っています。, 硝子体手術は強膜座屈の広範な使用に代わる素晴らしい選択肢でしたが、眼科医にとっては後者の手順がまだ私たちの武器の中で非常に重要な場 レビュー
博士ウォンは、ヒューストンの網膜コンサルタントとのプライベート練習です。 彼は記事に記載されている製品に金銭的関心を持っていません。
1. Heimann H,Bartz-Schmidt KU,Bornfeld N,et al. Rhegmatogenous網膜剥離における強膜座屈対プライマリ硝子体手術:前向きランダム化多施設臨床研究。 眼科2007;114:12:2142-54.
2., Hillier RJ,Felfeli T,Berger AR,et al. プライマリRhegmatogenous網膜剥離アウトカム無作為化試験(ピボット)の管理のための硝子体手術に対する空気圧網膜剥離。 眼科2018Nov20.