非弁膜性心房細動(NVAF)は、スペインで最も頻繁に発生する不整脈である。 発生率は年齢と密接に関連しており、有病率は25歳以上の患者では80%に近い。1NVAFに関連する多くのプロセスの中で、心臓塞栓性起源の脳血管事故は、障害および死亡率の高い割合につながるため、おそらく最も重篤な合併症で,2心房細動に関連するもう一つの問題は、心塞栓性事象を予防するための経口抗凝固療法(OAC)療法の必要性である。 この必要性が大きくな高齢のリスクのイベントなものです。1さらに、特に出血の抗凝固療法と関連付けられる複雑化の危険はまたこれらの患者で増加します。3現在、経皮的左心房付属器(LAA)閉塞は、NVAFおよびoac治療に対する禁忌を有する患者の代替である。,4,5
経口抗凝固療法:有効性と限界
ビタミンK拮抗薬による抗凝固療法は、NVAFの標準的な治療法と考えられています。 これらの薬剤の主な問題は、出血リスクの増加、定期的な検査の必要性、食物または他の薬物との相互作用、および場合によっては薬物作用の不安定性 OACのために示される患者の30%と50%の間でそれらを受け取らないことが推定されます。6dabigatran、7apixaban、8およびrivaroxabanのような新しい抗凝固剤の導入によって、これらの患者の9管理は変わることができます。, どのような場合であっても、より安定した、より安全な行動プロファイルにもかかわらず、出血リスクは、2.1%と3.6%の間の年率で、これらの新しいエージェント(表)の主要なアキレス腱であり続けている。 実際、最近のレジストリはdabigatranに二次cardioembolicでき事および出血の発生がワルファリンのそれらに類似していることができることを示します。10新しい抗凝固剤の導入にもかかわらず、OACに適応しているが治療を受けていない患者の割合は約40%のままである。,11治療に対する遵守が不十分であり、出血の持続的なリスクに直面しているため、抗凝固療法の代替療法の必要性がこれらの患者にとって優先事項となっている。
左心房付属器:機能、解剖学的構造、および閉塞の適応症
LAAは発生学的残存物であり、その主な機能は血液量を制御することである。 それは左回旋動脈の非常に近くに位置し、左上の肺静脈と上部のレベルと僧帽弁と下部のレベルに接しています。, LAAの形態は、ある患者から別の患者に非常に異質であり、しばしば複数の葉がある。 洞調律では、LAAは、各心拍時にその内容を空にする収縮構造である。 心房細動では、LAAは収縮能力を失い、拡張し、血流の減速をもたらし、その結果として血栓症のリスクが増加する。 NVAF患者の病理学的研究では、左心房に位置する血栓の91%がLAAに見出される。, これは、経皮的LAA閉塞がNVAF患者における心臓塞栓リスクを予防するための効果的な戦略である可能性があるという信念につながっています。
経皮的LAA閉塞はまだ初期段階にあり、NVAF患者におけるその役割についてより信頼できる見解を得るには、まだ数年が経過しなければならない。 将来的には、oacの禁忌のない患者のための本当の選択肢を構成する可能性がある場合でも、現在、その使用は、ヨーロッパのガイドライン(IIb適応症)で推奨されているように、抗凝固療法に対する禁忌を有する患者に予約されるべきである。,5実際、抗凝固療法を受けている患者のほとんどの手順は、頭蓋内出血のエピソードの後に神経学サービスによって、または治療可能な原因のない再発消化管出血の観察後に胃腸科によって参照される。 これらが多数の病理学のより古い患者であるので一般に高いcardioembolic危険を防ぐOACへの有効な代わりの欠乏はLAAの閉塞にこれらの患者のための非常に, 不安定な国際正規化比またはOAC治療および適切な国際正規化比にもかかわらず心塞栓性イベントの出現は、経皮的LAA閉塞が正当化され得る他の状 いずれの場合でも、学際的な、個別化された決定は処置の有効性、患者の弱さ、または処置への付着のようなcardioembolicおよび出血の危険そして他の必要な要経皮的左心房付属器閉塞装置PLAATO™デバイスは、最初の経皮的LAA閉塞装置であった(Fig. 1)., 有効性と安全性の点で良好な予備的な結果にもかかわらず、開発プログラムは中断され、デバイスは市場から姿を消しました。現在、世界的に最も頻繁に使用される二つのデバイスは、Wortman(商標)システム(Boston Scienic;Boston、Massachots、Usa)およびAmplatzer(商標)心臓プラグ(ACP)(St.Jude Medical;Minneapolis、Minnetose、Usa)(Fig. 1). のようにPLAATO™システム、打ち込みによtransseptal経路を大腿静脈アクセス。, 語頭音添加は両方とも非常に適用範囲が広く、LAAの壁に固定し、こうして塞栓形成を避ける安定のガイドワイヤーのシステムを備えている。 しかし、二つのデバイスの主な違いは、その形状にあります。 Watchman™システムはLAAの口からの10のmmで植え付けられ、従ってそれをカバーしない;ACPは口から10-15のmm植え付けられる丸い突出部およびLAAの口を完全に 2). Amplatzer™Amulet™と呼ばれる第二世代ACPは市場で最近現われてしまった。 アミュレット™デバイス(Fig., 1)はまた葉状であり、ACPのようなディスクを有するが、装置準備および注入を促進し、同時に、塞栓形成および血栓症の危険を最小にする修正がある。
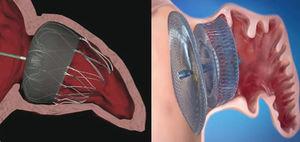
左心房付属器への移植後のWatchman™およびAmplatzer™心臓プラグ装置の位置。, Watchman™デバイスは、左心房付属器(左)の口から10mmに移植され、Amplatzer™心臓プラグデバイスは、口から10mmに移植され、左心房付属器(右)の入り口を覆うディスク
多くのレジストリは、Watchman™システムとACPの有効性と安全性を証明していますが、どちらもインプラント学習曲線を必要としません。, NVAF患者におけるワルファリンとLAA閉塞(Watchman™)を比較する唯一の無作為化研究であるPROTECT AF研究12は、LAA閉塞が主な目的(脳血管障害、全身塞栓症、心血管または原因不明の死亡)に関してワルファリンよりも劣らず成功していることを示したが、重度の心膜滲出液の発生率は4.4%であった。, この最初の問題は、オペレーターの学習曲線に起因していました:オペレーターの経験により、合併症の割合が低下し、成功した移植の割合が大幅に改善されま 現在(両方のデバイスについて)移植の95%以上が一般的に成功しており、重度の心膜浸出率は
技術的考察
経皮的LAA閉塞技術は、先天性/構造疾患の経験を持つチームを必要とする。, あるグループがプロシージャを導き、忍耐強い挿管法を避けるのにintracardiac心エコー図、また更にangiographic制御だけを、使用するが、ほとんどの中心は全身麻酔下で経食道心エコー図(TEE)を使用する。 構造的に、LAAにティーからmicrothrombosesを隠すことができる非常に良い壁および異質形態がある。 オペレータ経験はLAA内の処理を最小にし、こうしてパーホレーションおよびperiproceduralエンボリズムの危険を減らして必要である。, LAAにおける操作を最小限に抑える最も重要な要因の二つは,laaへの正面アプローチを容易にする低い後部経隔穿刺と,可能であればTEEおよび血管造影によるLAAの詳細な研究であり,LAA形態を確立し,こう合者サイズの選択を容易にする正確な尺度を得ることである。 LAAサイズは患者の水分補給レベルの関数として著しく変化する可能性があるため、測定は正常な血液量で行うことが推奨される。, 処置中、患者は脱水状態になる傾向があるため、測定を行う前に、>10mmHg圧力を維持するために左心房圧を決定し、液体投与すること
これは比較的新しい手順であり、teeがイメージング標準であるにもかかわらず、理想的なイメージングモードは不明のままである。 LAAの形態は患者の80%で楕円形です、従って直径は通常短く、長い斧のために変わります。 この違いは、2次元イメージング技術では気付かれない可能性があります。, 経皮的大動脈弁置換術のような手順と同様に、3次元TEEまたは心臓断層撮影法は、移植戦略およびデバイスサイズ選択を最適化するのに役立つ空間情報を提供することができる。
フォローアップ中の人工周囲リークの意義は不明のままである。 保護AF研究の亜分析では、漏れと臨床的事象の出現との間に関係は見られなかった。, 対照的に、冠状動脈心臓手術転帰の研究では、外科的予防的なLAA閉塞を有する患者における不完全なLAA切除は、心臓塞栓性イベントの高い割合と関連 この関係を確認するかもしれないし、確認しないかもしれない新しい研究が利用可能になるのを待つので、人工周囲の漏れを防ぐようにしてくだ したがって、これはLAA壁破裂のリスクを増加させることなく、残留漏れの速度を低減することを可能にするので、デバイスはTEEおよび血管造影測定が示唆するよりも幾分大きくすべきであることが推奨される。,13
Postprocedural antithrombotic推薦はもう一つの論争の的になる問題である。 保護AF研究では、OACは、移植後45日間投与され、TEEが適切なLAA閉塞を示した場合に中断された。12最近、ASAPの調査はOACの処置の45日が二重抗血小板療法(100mg/day acetylsalicylic酸および75mg/day clopidogrel)を取り替えることができることを示しました。14現在、ほとんどのセンターは、1-3ヶ月と無期限の抗血小板単独療法のためのデュアルantiplateletsをお勧めします。, デバイス血栓症はまれな合併症であるが、Watchman™およびACPデバイスの両方に記載されている。 この合併症は、ほとんどの患者で2週間の抗凝固療法によって解決されるが、血栓移動による塞栓症の潜在的なリスクは、最も恐れられている合併症の一つになります。, 報告された唯一のスペイン語シリーズでは、患者の14%でデバイス血栓症の警急率が観察され、15とは対照的に、血栓症の割合のこの違いは、検出感度の違いに起因する可能性があります:スペインのレジストリでは、TEEフォローアッププロトコルは、TEEが3-6ヶ月間使用された研究センターのほとんどよりもはるかに長かった(24hおよび1、3、6および12ヶ月)。,15血栓症のほとんどの症例が=3ヶ月で発生し、すべてがヘパリンナトリウムまたはエノキサパリンを2週間投与することによって解決されたことを考えると、抗凝固療法の3ヶ月またはより網羅的なフォローアップの実現可能性を決定することは、デバイス血栓症の真の発生率が明らかになれば、将来の選択肢となり得る。 いずれにせよ、短期間の抗凝固療法でさえ禁忌であることがあるような高い出血リスクを示すこのタイプの患者には、学際的で個別化された評価,
結論と将来の見通し
NVAFはすでに私たちの社会で最も頻繁な病気の一つであるにもかかわらず、その有病率は人口の漸進的な高齢化のために今後数年間で増加するでしょう。 さまざまな理由から、OACが示された患者の30%から50%の間でそれらを服用していません。 今日、LAA閉塞は、NVAF患者および抗凝固療法の禁忌のための代替物を構成する。, LAAの閉塞は有効で、安全なプロシージャであるが、構造interventional心臓学の経験のチームを要求し、オペレータのための相当な学習曲線と関連付けられる。
将来的には、LAA閉塞は、NVAFを有するすべての患者に対するOAC治療の代替となる可能性がある。 PROTECT AF研究では、LAA閉塞の有効性が抗凝固療法の有効性よりも劣らないことがすでに証明されていますが、初期の学習曲線は、高い脊柱周囲合併症率を, 最初の手順の学習曲線が克服された後、二つの新しい無作為化研究—勝つとACP—は、具体的にNVAF患者におけるOAC治療とLAA閉塞を比較します。 勝つ調査はWarfarinとWatchman™装置を比較し、ACPはwarfarinおよびdabigatranとACP装置を比較する。 両研究の結果から,LAA閉塞がNVAF患者の抗凝固療法よりも劣らず成功していることが示されれば,手技の使用を延長することができ,より低いリスクプロファイルを有する患者に対する抗凝固療法の代替となる可能性がある。,
利益相反
Xavier FreixaはSt.Jude Medicalのプロクターです。