Einführung
Neuropathischer Pruritus (NP) steht in Verbindung mit neuronalen oder glialen Schäden (1) an jedem Punkt entlang des afferenten sensorischen Weges des Nervensystems (2). Es wird oft unterdiagnostiziert, obwohl es ~8% der Menschen mit chronischem Pruritus betrifft, was für die allgemeine Bevölkerung ziemlich hoch ist (3). Sowohl Störungen des Zentralnervensystems (ZNS) als auch des peripheren Nervensystems (PNS) können NP auslösen., Derzeit erfordert die Pathogenese von NP eine weitere Klärung (4).
Die Diagnose von NP kann schwierig sein. Zur Bestätigung der Diagnose kann eine dermatologische und neurologische Untersuchung im Zusammenhang mit paraklinischen Untersuchungen (CT-Scan, MRT oder Hautbiopsien) erforderlich sein (5). Zum Beispiel wird ein MRT-oder CT-Scan bei brachioradialem Pruritus oder notalgia paresthetica empfohlen, um die Wurzelkompression zu identifizieren (3, 6).
Es wird berichtet, dass einige Empfindungen gelegentlich mit NP verbunden sind: Brennen, nasse Empfindungen, Stromschläge, Nadeln und Schmerzen (3, 7)., Die klinische Untersuchung kann auch Alloknese (d. H. Ein juckendes oder juckendes Gefühl, das durch einen normalerweise nicht juckenden Stimulus hervorgerufen wird) oder Hyperkinese (d. H. Einen abnormalen juckenden Zustand, in dem ein normalerweise juckender Stimulus hervorruft) bestimmen eine größere als normale Dauer und/oder Größe des Juckreizes) (2, 5). Alloknesis ist der Allodynie ziemlich ähnlich, die ein häufiges Phänomen bei neuropathischen Schmerzen ist, bei denen ein nicht schädlicher Reiz Schmerzen hervorrufen kann. Die Therapie ist auch eine Herausforderung, da die üblichen juckreizstillenden Medikamente für NP (antihistaminerge, topische Steroide) oft unwirksam sind.,
Unser Ziel war es, einen Screening-Fragebogen für NP zu entwickeln, wie er zuvor für neuropathische Schmerzen erstellt wurde. In der Tat hat die Entwicklung eines einfachen Fragebogens, der auf der verbalen Selbstberichterstattung qualitativer Aspekte von Schmerzen (wie brennende Schmerzen oder Elektroschocks) basiert, die Diagnose und Behandlung neuropathischer Schmerzen in den letzten zehn Jahren dramatisch verbessert (8).
Unseres Wissens gibt es keine Studie, in der Symptome von neuropathischem und nicht-neuropathischem Pruritus (NNP) verglichen werden. Das Ziel dieser Studie war der Vergleich der Charakteristika von NP und NNP, um die Entwicklung einer neuen NP-Diagnose-Fragebogen., Wir wurden von der Methodik von Bouhassira et al. inspiriert. wenn Sie entwickelten das Douleur Neuropathique 4 (DN4) Fragebogen zur Diagnose von neuropathischen Schmerzen (8).
Patienten und Methoden
Patienten
Für diese Studie war keine ethische Überprüfung und Zulassung gemäß den nationalen Rechtsvorschriften und institutionellen Anforderungen erforderlich.
Erwachsene mit Pruritus von mindestens mäßigem Schweregrad (mittlere oder tatsächliche ≥3 von 10 auf einer numerischen Skala) wurden in die Studie einbezogen., Einschlusskriterien in die NP-Gruppe war die Diagnose von NP bei Kleinfaserneuropathie (SFN), Polyneuropathien, Notalgia paresthetica, Post-Strahlentherapie, brachioradialem Pruritus oder posteriorer zervikaler Myelopathie. Die Diagnose basierte auf einer klinischen Untersuchung und wurde bei Bedarf durch paraklinische Untersuchungen bestätigt: Hautbiopsien mit reduzierter intraepidermaler Nervenfaserdichte im distalen Bein für SFN, CT-Scan oder MRT, um nach der Ätiologie von Notalgie zu suchen paresthetica oder brachioradialer Pruritus, Elektroneuromyographie für Polyneuropathien., In der NNP-Gruppe war Einschlusskriterien eine Diagnose von juckender Dermatitis (wie Psoriasis, Ekzem) oder einem psychogenen Pruritus. Ausschlusskriterien waren: Patienten unter 18 Jahren, die Unfähigkeit, den Fragebogen aufgrund einer kognitiven oder körperlichen Beeinträchtigung auszufüllen, und Pruritus unbekannter oder gemischter Herkunft.
Für jeden eingeschlossenen Patienten mit NP wurde ein Patient mit NNP rekrutiert. Die Patienten wurden während eines Krankenhausaufenthalts oder einer Konsultation in der dermatologischen Abteilung von vier Zentren rekrutiert: den Krankenhäusern Brest, Rennes, Nantes und Quimper, wobei ihnen direkt Fragebögen übermittelt wurden.,
Diese Studie wurde mit schriftlicher Zustimmung aller Patienten durchgeführt.
Entwicklung des Fragebogens
Auf der Grundlage klinischer Erfahrungen und Literaturanalysen berichteten wir über eine Liste von Anzeichen und Symptomen, die mit NP zusammenhängen könnten, um diese Umfrage zu erstellen (2-4, 7, 9). Der aus dieser Liste abgeleitete Fragebogen umfasste Fragen, um die Vorgeschichte der Symptome, Merkmale des Pruritus, Häufigkeit, Lokalisation, Intensität und modulierende Faktoren des Pruritus zu bestimmen.,
In Bezug auf die Merkmale des Pruritus wurde das Vorhandensein der folgenden sensorischen Deskriptoren bewertet: Schmerzen, Nadeln, Kribbeln, Zucken, Kneifen, Brennen, Elektroschocks, Taubheit und schmerzhafte Erkältung.
Es wurden auch Fragen zu verschiedenen sich verschlechternden und lindernden Faktoren gestellt. Dieser Fragebogen sollte nicht erschöpfend sein und war bewusst auf ein Minimum an einfachen Fragen beschränkt. Die Umfrage basierte auf Patienten-Gespräch und nur 2 Seiten lang. Die geschätzte Zeit zum Ausfüllen des Fragebogens betrug etwa 5 min.,
Statistische Analyse
Alle Daten wurden analysiert mit RStudio Version 1.0.136 (RStudio, Inc, Boston, MA, USA). Unsere Studie wurde in beschreibenden und analytischen Methoden analysiert. Die quantitativen Variablen wurden anhand Mittelwert und die Standardabweichung. Die Mittel wurden mit dem T-Test des Schülers verglichen. Die qualitative Variablen wurden beschrieben, über Häufigkeit und Prozentsätze. Für jedes Element wurde der Anteil der positiven Antworten zwischen den beiden Populationen verglichen: NP und NNP unter Verwendung eines Chi2-Tests oder eines exakten Fisher-Tests bei kleinen Stichprobengrößen., Für alle statistischen Analysen wurde der Fehler Typ 1 auf 5% gesetzt. Sensorische Deskriptoren und pruritusmodifizierende Faktoren, die mit dem neuropathischen Pruritus (NP) korrelierten, wurden zuerst unter Verwendung einer univariaten logistischen Regressionsanalyse ausgewertet. Um potenzielle Verwirrer zu eliminieren, wurde jedes Element durch die multivariate schrittweise Vorwärts-Regressionsanalyse auf Unabhängigkeit getestet., Um die prädiktive Effizienz eines Fragebogens zur Diagnose von NP basierend auf klinisch unabhängigen prädiktiven Faktoren zu bewerten, wurde eine ROC-Kurve (Operating Characteristic) gezogen und die Empfindlichkeit/Spezifität berechnet.
Ergebnisse
Patienten wurden zwischen März 2016 und November 2017 eingeschlossen. In der NP-Gruppe wurden 99 Fragebögen gesendet und 59 Patienten beantwortet (Ansprechrate 59,6%). Vier Patienten wurden wegen niedriger Pruritus-Intensität ausgeschlossen, und zwei lehnten die Teilnahme ab., In der NNP-Gruppe wurden 35 Fragebögen während der Konsultation oder des Krankenhausaufenthalts abgegeben (15 in Brest, 8 in Rennes, 5 in Nantes und 7 in Quimper). Vierundvierzig Fragebögen wurden an Patienten geschickt, die die Einschlusskriterien erfüllten und im gleichen Zeitraum in der Abteilung für Dermatologie des Universitätsklinikums Brest wegen dermatologischen Pruritus ins Krankenhaus eingeliefert wurden. Einundzwanzig Patienten antworteten (Ansprechrate 47,7%), und zwei Patienten wurden wegen niedriger Pruritusintensität ausgeschlossen. Insgesamt 107 Patienten wurden eingeschlossen: 53 in der NP-Gruppe und 54 in der NNP-Gruppe., Demographische Merkmale und Ätiologien des Pruritus sind in ergänzender Tabelle 1 dargestellt. Merkmale des Pruritus bei NP und NNP sind in Tabelle 1 dargestellt.
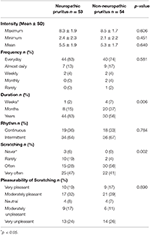
Tabelle 1. Merkmale des Pruritus bei neuropathischem und nicht-neuropathischem Pruritus.
Univariate Analyse
In Bezug auf sensorische Deskriptoren, Twinges (p = 0.030) und Elektroschocks (p = 0.024) waren signifikant mit NP assoziiert (ergänzende Abbildung 1)., In Bezug auf pruritusmodifizierende Faktoren wurde eine Liste von Faktoren vorgeschlagen, die möglicherweise Pruritus beeinflussen (Pruritus verschlimmern, nicht beeinflussen oder lindern). Der Vergleich der beiden Gruppen ist in Tabelle 2 dargestellt. Aktivität deutlich verschlechtert NP während Stress deutlich verschlechtert NNP. In Bezug auf lindernde Faktoren wird ein Vergleich der beiden Gruppen berichtet Tabelle 3: kalte Umgebungstemperatur deutlich entlastet NP.
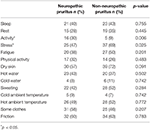
Tabelle 2. Pruritus verschlechternde Faktoren bei neuropathischem und nicht-neuropathischem Pruritus.,
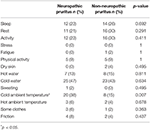
Table 3. Pruritus alleviating factors in neuropathic and non-neuropathic pruritus.
Multivariate Analysis

Table 4. Correlation between clinical factors and neuropathic pruritus.,
Fünf klinisch unabhängige prädiktive Faktoren
Fünf Kriterien waren bei NP signifikant häufiger vorhanden als bei NNP: Vorhandensein von Bindfäden, Fehlen von Brennen, Verschlechterung mit Aktivität, keine Verschlechterung mit Stress, Linderung bei kalter Umgebungstemperatur.
Spezifität und Empfindlichkeit
Ein Score von zwei von fünf Kriterien war optimal, um NP von NNP mit einer Empfindlichkeit von 76% und einer Spezifität von 77% zu unterscheiden. Niemand hatte fünf Kriterien. Das multivariate Modell erreichte eine Fläche unter der Kurve von 0,80., Die ROC-Kurve ist in der ergänzenden Abbildung 2 zu sehen.
Diskussion
Unsere Studie ist die erste, die die klinischen Merkmale von NP und NNP vergleicht. Ziel dieser Studie war es, einen diagnostischen Fragebogen ähnlich dem DN4 (8) zu erstellen, der durch Vergleich der Symptome bei Patienten mit Schmerzen neuropathischen oder nicht-neuropathischen Ursprungs erhalten wurde. Dieser 10-Punkte-Fragebogen basiert auf dem Patienteninterview und der klinischen Untersuchung. Für jeden positiven Gegenstand wird eine Punktzahl von 1 vergeben. Für die Diagnose neuropathischer Schmerzen ist eine Gesamtpunktzahl von mindestens 4 erforderlich., Eine vereinfachte Version (DN4-i genannt) kann allein auf der Grundlage von Patienteninterviews verwendet werden. Der Grenzwert für die Diagnose neuropathischer Schmerzen beträgt in dieser vereinfachten Version 3. DN4-i ist ein hilfreiches Werkzeug, um neuropathische Schmerzen in der klinischen Forschung und täglichen Praxis zu identifizieren. Mit einer ähnlichen Methodik schlagen wir ein neues Tool zur Diagnose von NP vor, das wir neuropathischen Pruritus 5 (NP5) nannten, basierend auf signifikanten Unterschieden (p < 0.05) zwischen NP und NNP., Die 5 Fragen (1 Punkt bei positiver Antwort) lauten:
– ist Ihr Pruritus mit twinges verbunden,
– ist Ihr Pruritus mit Brennen verbunden,
– ist Ihr Pruritus mit Aktivität schlimmer,
– ist Ihr Pruritus schlimmer mit Stress
– wird Ihr Pruritus durch kalte Umgebungstemperatur gelindert?,
In der Literatur wurde gezeigt, dass NP mit Schmerzen, Allodynie, Parästhesien, Hypo – oder Hyperesthesien, Elektroschocks und Bindungen (3, 4, 10) einhergeht, was mit unseren Ergebnissen übereinstimmt. Twinges wurden besonders bei Herpes-Zoster-bedingtem Juckreiz und Schmerzen berichtet (10). Pruritus wird durch niedrig leitende unmyelinisierte C-Fasern (mechano-und wärmeunempfindlich) vermittelt, die sich funktionell von C – Fasern unterscheiden, die an der Schmerzmediation beteiligt sind (5, 11)., Primäre afferente Aδ-Fasern sind auch an der Pruritusvermittlung beteiligt, insbesondere am Alloknese-und Hyperkinese-Phänomen aufgrund des Zugangs zu pruritozeptiven dorsalen Hornneuronen. Komplexe Wechselwirkungen bestehen zwischen Schmerz – und Juckreizleitung auf Wirbelsäulenebene (11). NP wird angeblich von neuropathischen Schmerzen begleitet (4, 12), die sich auf alle Schmerzen beziehen, die nach der Definition der International Association for Study of Pain (IASP) durch eine primäre Läsion oder Dysfunktion des Nervensystems ausgelöst oder verursacht werden.,
Überraschenderweise fanden wir nicht, dass Schmerzen in der NP-Gruppe signifikant häufiger waren. Dies liegt wahrscheinlich daran, dass Schmerzen auch häufig bei NNP berichtet werden, wie Ekzeme, atopische Dermatitis, Psoriasis, Krätze und Urtikaria (13). Eine andere kürzlich durchgeführte Studie betonte, dass Hautschmerzen ein häufiges und belastendes Symptom bei atopischer Dermatitis sind (14). Daher können Schmerzen nicht verwendet werden, um Pruritus im Zusammenhang mit Nervenverletzungen von NNP zu unterscheiden. In ähnlicher Weise waren Stifte und Nadeln sowie Relief mit kaltem Wasser in den beiden Gruppen ähnlich., In der Literatur wurden diese Symptome und modifizierenden Faktoren mit NP (3, 7, 15) beschrieben. Andererseits betonte eine französische Studie auch, dass Stiche (d. H. Stifte und Nadeln) sowie die Linderung mit kaltem Wasser häufige Symptome bei dermatologischem Juckreiz waren (7). Folglich sind sie nicht spezifisch für NP.
Darüber hinaus könnte Taubheit ein spezifisches Kriterium sein und ist in unserer Studie tendenziell bei NP wirksam, es wurde jedoch kein signifikanter Unterschied festgestellt, der auf eine geringe statistische Leistung zurückzuführen ist., Wir sollten auch beachten, dass andere auslösende Faktoren zwischen den beiden Gruppen ähnlich waren: Schwitzen, Reibung, Tragen einiger Kleidung, heißes Wasser und heiße Umgebungstemperatur sind häufig bei Pruritus verschiedener Herkunft (7, 13, 15, 16). Darüber hinaus waren die Intensität und Häufigkeit des Pruritus in den beiden Gruppen ähnlich. Die Freude am Kratzen war auch bei NP und NNP ähnlich.
Wir fanden auch, dass drei modulierende Faktoren in den beiden Gruppen signifikant unterschiedlich waren: NP wurde mit kalter Umgebungstemperatur entlastet, mit Aktivität erhöht, aber nicht mit Stress verschlechtert. Hoitsma et al., außerdem wurde berichtet, dass sich die Aktivität in SFN verschlechterte (17). Dieser Zweck war nicht spezifisch für Juckreiz, sondern für alle Symptome von SFN. Bernhard et al. hervorgehoben, dass brachioradialer Pruritus bei kalter Anwendung wie im pathognomonischen „Eispackungszeichen“ gelindert werden konnte, obwohl keine kalte Umgebungstemperatur gemeldet wurde (6).
Stress ist in der Literatur ein häufiger verschlechternder Faktor bei dermatologischem Pruritus (18). Überraschenderweise war dieser modulierende Faktor zwischen den beiden Gruppen signifikant unterschiedlich, da sich der Stress signifikant verschlechterte NNP., Es kann mit einer hohen Anzahl von Patienten mit psychogenem Pruritus in unserer Stichprobe zusammenhängen (20% von NNP). In der Literatur, Dalgard et al. hob hervor, dass es einen starken Zusammenhang zwischen Juckreiz und psychosozialen Faktoren gab (18). In dieser norwegischen Studie waren Personen, die Juckreiz berichteten, verzweifelter, erlebten negativere Lebensereignisse und hatten eine schlechtere soziale Unterstützung. Eine andere norwegische Studie zeigte die gleichen Ergebnisse mit Jugendlichen (19).
Einige Studienbeschränkungen sollten berücksichtigt werden., Wir haben uns nicht dafür entschieden, Alloknesis, Hyperknesis oder den Ice Cube-Test zu bewerten, da eine klinische Bewertung erforderlich gewesen wäre, obwohl die Studie absichtlich auf einem Interview ohne klinische Untersuchung beruhte. Weitere Studien könnten dem Patienteninterview eine klinische Untersuchung hinzufügen, um die gesammelten Informationen zu den fünf interviewspezifischen Symptomen zu erhöhen, um zu einem Diagnosewert für NP in der Routinepraxis zu führen.,
Normalerweise basiert die Diagnose eines neuropathischen Juckreizes auf dem Vorhandensein klinischer Anzeichen, abnormaler Empfindungen und neurologischer Symptome und/oder Lokalisation entlang der Dermatome und kann oft einfach sein. In einem früheren Artikel (4) schlugen wir vor, dass „nach sorgfältiger dermatologischer und neurologischer Untersuchung paraklinische Untersuchungen durchgeführt werden sollten, um die Diagnose und die Ätiologie der Erkrankung zu bestätigen. Die vorgeschlagenen Tests umfassen Hautbiopsien zur Messung der IENF-Dichte sowie Elektromyographie, surale Nervenleitungsstudien, QST und MRT.,“Wir haben diese Methodik verwendet, um eine Diagnose zu erhalten. Unseres Wissens gibt es keine einvernehmlichen diagnostischen Kriterien für NP. Wir wählen eine heterogene Gruppe nicht-neuropathischer Patienten, um Vergleiche mit neuropathischen Patienten zu ermöglichen, wie dies zuvor für die Studie zu neuropathischen Schmerzen durchgeführt wurde (8).
Trotz statistischer Unterschiede zwischen den beiden Gruppen (NP und NNP) sollte die klinische Relevanz einiger der gezeigten Unterschiede mit Vorsicht interpretiert werden., Insbesondere in Bezug auf das Fehlen einer Verbrennung, die trotz des signifikanten Unterschieds zwischen NP und NNP der Prozentsatz der betroffenen Patienten in beiden Gruppen fast ähnlich zu sein scheint. Abschließend können die fünf Fragen unseres Tools Neuropathic Pruritus 5 (NP5) zur Diagnose von NP gestellt werden. Zwei oder mehr positive Kriterien sprechen für NP mit einer Empfindlichkeit von 76% und einer Spezifität von 77%. Weitere Validierungsstudien sind für die externe Validierung des Fragebogens erforderlich, wie Bouhassira et al. hat für die Entwicklung der neuropathischen Schmerz-Fragebogen (20)., Die Wahl der 5 Fragen für die Diagnose von NP würde bestätigt (oder nicht). Darüber hinaus wären andere Studien, in denen Patienten mit neuropathischem Pruritus und Patienten mit Pruritus im Zusammenhang mit anderen Erkrankungen (Nieren -, Leber-hämatologisch oder andere) verglichen werden, sehr interessant.
Ethikerklärung
Eine ethische Überprüfung und Genehmigung war für diese Studie gemäß den nationalen Rechtsvorschriften und institutionellen Anforderungen nicht erforderlich.
Autorenbeiträge
JH, EB und LM schrieben das Manuskript. EB und LM entwarfen die Arbeit., Alle Autoren führten die Erfassung, Analyse oder Interpretation von Daten für die Daten durch, überarbeiteten das Manuskript und genehmigten die Veröffentlichung des Inhalts.
Interessenkonflikterklärung
Die Autoren erklären, dass die Untersuchung ohne kommerzielle oder finanzielle Beziehungen durchgeführt wurde, die als potenzieller Interessenkonflikt ausgelegt werden könnten.
Zusatzmaterial
1. Ständer S, Pereira E, Mettang T, Szepietowski JC, Carstens E, Ikoma A, et al., Klinische Klassifikation von Juckreiz: ein Positionspapier des Internationalen Forums für das Studium von Juckreiz. Acta Derm Venereol. (2007) 87:291–4. doi: 10.2340/00015555-0305
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Binder A, Koroschetz J, Baron R. Krankheitsmechanismen bei neuropathischem Juckreiz. Nat Clin Pract Neurol. (2008) 4:329–37. doi: 10.,1038/ncpneuro0806
PubMed Abstract | CrossRef Full Text | Google Scholar
8. Bouhassira D, Attal N, Alchaar H, Boureau F, Brochet B, Bruxelle J, et al. Comparison of pain syndromes associated with nervous or somatic lesions and development of a new neuropathic pain diagnostic questionnaire (DN4). Pain. (2005) 114:29–36. doi: 10.1016/j.pain.2004.12.,010
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Elkersh MA, Simopoulos TT, Malik AB, Cho EH, Bajwa ZH. Epidural clonidine relieves intractable neuropathic itch associated with herpes zoster-related pain. Reg Anesth Pain Med. (2003) 28:344–6. doi: 10.1016/S1098-7339(03)00182-2
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Brenaut E, Garlantezec R, Talour K, Misery L., Itch characteristics in five dermatoses: non-atopic eczema, atopic dermatitis, urticaria, psoriasis and scabies. Acta Derm Venereol. (2013) 93:573–4. doi: 10.2340/00015555-1599
PubMed Abstract | CrossRef Full Text | Google Scholar
15. Pereira MP, Lüling H, Dieckhöfer A, Steinke S, Zeidler C, Ständer S. Brachioradial pruritus and notalgia paraesthetica: a Comparative Observational Study of clinical presentation and morphological pathologies. Acta Derm Venereol. (2017) 98:82–8. doi: 10.,2340/00015555-2789
PubMed Abstract | CrossRef Full Text | Google Scholar