résumé
- environ trois fœtus sur quatre atteints du syndrome de Down ont une translucidité nucale (NT) accrue, qui est une accumulation de liquide plus importante que la normale à l’arrière du cou.,
- la mesure échographique de NT entre 11 et 14 semaines de gestation, en combinaison avec l’âge de la mère et les niveaux de marqueurs biochimiques placentaires dans son sang, peut être utilisée pour détecter environ 84% des fœtus atteints du syndrome de Down.
- La précision de la mesure du NT dépend de la position fœtale, de la technique de mesure, du type de logiciel de calcul des risques utilisé et de l’expérience et de l’expertise technique de l’échographiste.
- une normalisation rigoureuse et un système d’assurance de qualité pour la mesure du NT sont nécessaires avant que tout test utilisant l’échographie NT ne soit offert universellement., Le coût de l’établissement d’un tel programme est inconnue.
la technologie
l’embryon humain reçoit 22 chromosomes autosomiques et un chromosome sexuel (X ou Y) de chaque parent. Parfois, l’embryon reçoit trois copies d’un chromosome au lieu de deux (une condition connue sous le nom de trisomie). La plus fréquente de ces conditions est la trisomie 21, également connue sous le nom de syndrome de Down, qui affecte un bébé sur 700.,1,2 bien que la gravité des problèmes varie d’une personne à l’autre, le syndrome de Down est généralement associé à des caractéristiques faciales spécifiques, à un handicap cognitif, à des malformations cardiaques, à des anomalies gastro-intestinales et musculo-squelettiques, à des troubles de la vision et de l’ouïe et à des problèmes thyroïdiens.1,2
au cours du premier trimestre de la grossesse (0 à 14 Semaines), une petite quantité de liquide (œdème) s’accumule sous la peau à l’arrière du cou fœtal (zone nucale) jusqu’à ce qu’elle soit finalement évacuée par le système lymphatique en maturation.,3-7 cet œdème, qui est visible à l’échographie sous la forme d’un espace translucide derrière le cou fœtal jusqu’à 14 semaines de gestation, est appelé translucidité nucale (NT) (Figure 1). Environ 75% des fœtus atteints du syndrome de Down ont un TN plus grand que la normale, tout comme de nombreux fœtus atteints d’autres formes de trisomie.8
Le NT est utilisé depuis les années 1990 pour aider à l’identification des fœtus atteints du syndrome de Down.3,4 il est mesuré à l’aide d’ultrasons entre 11 semaines et 13 semaines 6 jours de gestation, lorsque le fœtus mesure entre 45 mm et 84 mm de long de la couronne à la croupe (hauteur assise).,8,9 L’épaisseur normale du NT varie généralement de 1,2 mm à 1,9 mm (aux longueurs de la couronne à la croupe de 45 mm et 84 mm respectivement).L’épaisseur de 6 NT est généralement utilisée dans le cadre du « test combiné”, qui comprend des mesures des marqueurs biochimiques placentaires, de la gonadotrophine chorionique bêta-humaine libre (hCG) et de la protéine plasmatique associée à la grossesse-a (PAPP-A) dans le sang de la mère.,6,9 – 11 Ce test de dépistage Peut être utilisé pour détecter 84% (intervalle de confiance de 95%, 80% à 87%) des fœtus atteints du syndrome de Down à un taux fixe de faux positifs de 5% (5 bébés en bonne santé Sur 100 seront incorrectement classés comme ayant le syndrome de Down).1,3,4,12,13 le test combiné identifie uniquement les personnes présentant un risque plus élevé d’avoir un fœtus atteint du syndrome de Down (ou trisomie 13 ou 18). D’autres tests de diagnostic sont nécessaires pour confirmer le résultat du test de dépistage.,14

foetus de 12 semaines avec NT normal
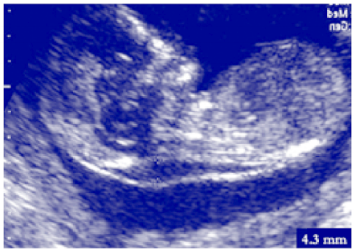
foetus trisomique 21 avec une augmentation du TN
Image reproduite avec l’aimable autorisation de Fetal Medicine Foundation Canada
statut réglementaire
Une erreur de 0,5 mm dans une mesure du TN peut réduire les taux de détection du syndrome de Down de 82% à 67%. Il faut au moins 80 scans à un échographiste pour obtenir des résultats précis et reproductibles.,8,15,16 par conséquent, la Fetal Medicine Foundation (FMF) au Royaume-Uni (FMF UK) et la MaternalFetal Medicine Foundation, basée aux États-Unis, qui gère le programme D’examen de la qualité de la translucidité nucale, ont établi des lignes directrices pour mesurer l’épaisseur du NT.17,18 les deux organisations offrent de la formation, des accréditations et une assurance qualité continue.
Au Canada, Fetal Medicine International, maintenant connue sous le nom de Fetal Medicine Foundation Canada (FMF Canada), offre des cours théoriques, de la formation pratique et des audits d’image pour la mesure du NT, sous les auspices de FMF UK.,19 plus de 2 000 Canadiens ont suivi le cours par L’entremise de FMF Canada. Bien qu’une telle accréditation ne soit pas obligatoire pour les échographistes qui effectuent des mesures du TN au Canada, elle est recommandée par la Société des obstétriciens et gynécologues du Canada (SOGC).20
Toutes les femmes enceintes au Canada se voient offrir une échographie entre 18 et 20 semaines de gestation pour dépister les anomalies anatomiques majeures, mais le dépistage du premier trimestre avec le test combiné n’est pas systématiquement effectué.,14,20 au début de 2007, L’American College of Obstetricians and Gynecologists et la SOGC ont recommandé que toutes les femmes enceintes se voient proposer un dépistage non invasif du syndrome de Down au premier trimestre, quel que soit leur âge.20,21
groupe de patients
une anomalie chromosomique peut survenir au cours de toute grossesse. Les facteurs de risque connus sont l’âge avancé de la mère et la naissance antérieure d’un enfant atteint.1,2 bien que le pourcentage de bébés nés de mères Canadiennes âgées de 30 à 39 ans soit passé de 21,5% en 1980 à 41,2% en 1995, la prévalence du syndrome de Down est demeurée stable à 13.,2 pour 10 000 naissances.2 cela est probablement dû au fait que moins de bébés atteints du syndrome de Down sont nés de mères âgées de >35 ans en raison du dépistage accru et de l’accès à l’interruption de grossesse.1,2
pratique actuelle
l’échantillonnage des villosités choriales (CVS) et l’amniocentèse sont utilisés pour diagnostiquer les fœtus atteints du syndrome de Down et d’autres anomalies chromosomiques. Le CVS est effectué au cours du premier trimestre, entre les semaines 10 et 14, et l’amniocentèse est réalisée après 15,5 semaines de gestation., Dans l’amniocentèse et le CVS transabdominal, une fine aiguille est insérée dans l’abdomen pour obtenir un échantillon de liquide amniotique ou de tissu placentaire, qui a généralement les mêmes chromosomes que le fœtus. Dans le CVS transcervical, un échantillon de tissu placentaire est obtenu en insérant un cathéter à travers le col de l’utérus.8,14 L’amniocentèse comporte un risque de fausse couche de 0,5%, tandis que le risque de CVS est de 1,5%. Au Canada, jusqu’en 2007, Le dépistage invasif des anomalies chromosomiques n’était offert que lorsque le risque d’avoir un fœtus atteint du syndrome de Down dépassait le risque lié à la procédure.,20
l’Objectif du dépistage non invasif est de réduire le nombre de femmes soumises à des tests invasifs.14 le triple test, qui est habituellement effectué au cours du deuxième trimestre entre les semaines 15 et 18, est la technique de dépistage la plus couramment utilisée en Amérique du Nord. Une estimation du risque est calculée sur la base de l’âge maternel et de la mesure de trois substances dans le sang de la mère: l’hCG, l’alpha-fœtoprotéine (AFP) et l’estriol non conjugué. Le triple test détecte entre 60% et 70% de tous les cas de syndrome de Down à un taux de faux positifs de 5%.,14 l’ajout d’un autre marqueur, l’hormone inhibine A, constitue la base du quad screen, qui peut identifier 75% des cas à un taux de faux positifs de 5%.14,20 les femmes dont le dépistage est positif à un triple ou à un quadruple dépistage se voient généralement proposer des tests invasifs pour confirmer le profil chromosomique fœtal (caryotype).
le triple test et le quad screen ne détectent pas > 20% des cas de syndrome de Down et sont effectués au cours du deuxième trimestre, lorsque l’interruption de grossesse est plus risquée.,3 le test combiné a un taux de détection de 16% à 25% plus élevé (taux de faux positifs de 1% à 5%) que celui des tests du deuxième trimestre, avec l’avantage supplémentaire d’un résultat plus précoce.1,3,4,12,13 cela permet aux parents de prendre plus de temps pour décider s’ils doivent subir un test invasif. Si le diagnostic du syndrome de Down est confirmé par l’analyse des chromosomes fœtaux, les parents ont la possibilité d’une interruption précoce de la grossesse ou plus de temps pour se préparer à l’accouchement d’un bébé atteint du syndrome de Down.
la preuve
certains facteurs qui peuvent influer sur la précision d’une mesure du TN ont été officiellement évalués.,
méthode Delta-NT versus NT-MoM
La détermination de ce qui constitue un NT anormalement grand implique le calcul de la valeur delta: la différence entre la mesure du NT et l’épaisseur médiane normale du NT pour cet âge gestationnel. Une autre méthode, connue sous le nom de multiples de la médiane (MoM), est utilisée pour les résultats des tests sanguins. La concentration est divisée par la valeur médiane spécifique à l’âge du marqueur biochimique dans les grossesses non affectées.8,9,20 il existe une controverse quant à savoir si les mesures NT peuvent être traitées de la même manière que les données biochimiques et converties en valeurs MoM., Une étude portant sur 128 030 grossesses non affectées et 428 grossesses atteintes du syndrome de Down a testé cette conversion.22 bien que les méthodes NT-MoM et delta-NT aient fourni des taux de détection globaux similaires, la première a surestimé le risque à 11 semaines et l’a considérablement sous-estimé à 13 Semaines.
Taille de L’Image
Une étude prospective de séries de cas a évalué l’effet de l’utilisation de différentes tailles d’images échographiques pour mesurer l’épaisseur du NT.23 en 120 scans, les images ont été ajustées de sorte que la vue de la tête et du cou du fœtus occupe 60%, 100% ou 200% de l’écran., Une variation moyenne de 29% dans la mesure du NT s’est produite lorsque le grossissement est passé de 60% à 200%. La taille de l’image à 100% a produit Une maman qui était la plus proche de l’idéal de 1.0. Une autre étude du même groupe a évalué l’effet de la taille de l’image sur les estimations individuelles du risque pour 350 femmes enceintes.24 la mesure du TN était, en moyenne, inférieure de 8% en utilisant l’image de 200%, comparativement à 100%, probablement parce que les frontières du TN étaient plus floues et plus difficiles à délimiter sur une image plus grande. Cela a entraîné une réduction de 55% du nombre de femmes testées positives pour un fœtus atteint du syndrome de Down., Cependant, aucune des deux études n’a évalué l’effet de la taille de l’image sur le taux de détection, et certains ajustements recommandés par le FMF UK pour réduire le flou des images à ultrasons n’ont pas été effectués.24
position fœtale
Une étude de série de cas de 85 fœtus a révélé que leur position dans l’utérus – face vers le bas versus face vers le haut – n’avait aucun effet sur la mesure du NT.25 une autre étude de série de cas a rapporté que les mesures de NT étaient plus grandes lorsque le cou fœtal était étendu et plus basses lorsque le cou était fléchi, comparativement à la position neutre.,26 Les mesures de NT effectuées lorsque le col était neutre présentaient la reproductibilité la plus élevée.
Placement des étriers
Les méthodes les plus courantes de positionnement des étriers de mesure sur l’image échographique sont on-to-on (les deux étriers placés sur le bord intérieur des lignes blanches bordant le NT) et on-to-out (un étrier placé sur le bord intérieur d’une ligne blanche et l’autre placé sur le bord extérieur de la ligne blanche opposée). Une étude comparant ces deux méthodes chez 282 fœtus a révélé une différence moyenne de mesures de 0,95 mm (écart type de 0,14 mm)., L’effet de ces différences sur les évaluations des risques n’a pas été évalué.27
logiciel
les algorithmes et les logiciels utilisés pour calculer les profils de risque ont une influence sur les résultats. Une étude de série de cas de 94 femmes enceintes a montré des disparités marquées entre les estimations numériques du risque qui ont été dérivées de deux progiciels, FMF software et Wallac-Perkin-Elmer software, qui sont couramment utilisés pour calculer le risque de syndrome de Down.28 des différences statistiquement significatives dans les rapports de vraisemblance déclarés se sont produites pour les marqueurs biochimiques (p=0.,01), Les mesures NT (p<0.0001), et les deux paramètres combinés (p=0.003). Cette étude n’a pas évalué l’effet de ces écarts sur le taux de détection.
formation
l’épaisseur du NT a été mesurée chez 161 foetus par différentes paires d’échographistes d’un bassin de cinq personnes expérimentées en échographie NT et quatre qui ne l’étaient pas.29 la mesure de l’accord entre les opérateurs variait de 0,83 à 0,95 pour les cinq échographistes expérimentés et de 0,47 à 0,83 pour les autres (1,0 représente l’accord complet). Les valeurs variaient de 0,74 à 0.,95 pour les couples d’échographistes expérimentés. Une paire d’échographistes inexpérimentés a obtenu une note de 0,51.
Une autre étude a évalué les mesures du NT et les résultats des tests sanguins de 15 013 grossesses. Ces données ont été obtenues par 264 obstétriciens, dont un stagiaire en FMF.10 le taux de dépistage positif pour le stagiaire était de 4,4%, comparativement à 3% pour les autres. Les mesures de NT ont été sous-estimées par les obstétriciens non formés, en particulier dans la plage de valeurs inférieure, ce qui a entraîné un nombre plus élevé de résultats de dépistage négatifs. L’effet de ces résultats sur les estimations individuelles du risque n’a pas été rapporté., Une étude ultérieure menée par le même groupe a donné des résultats similaires.30
effets indésirables
L’échographie, utilisée chez les femmes enceintes depuis>40 ans, est considérée comme sûre.8,14,31 les risques associés à la mesure du TN sont liés aux conséquences d’un résultat faussement positif, ce qui peut entraîner des tests invasifs inutiles, une interruption possible de grossesse et un stress psychologique. Un résultat faussement négatif peut donner une assurance trompeuse., L’autre inconvénient du test du premier trimestre est que, bien que l’information puisse être utile pour le conseil génétique ultérieur, dans certains cas, elle peut être cliniquement inutile, étant donné que jusqu’à 30% des fœtus atteints du syndrome de Down sont spontanément avortés.8,14,31
Administration et coût
Le dépistage au premier trimestre avec le test combiné est plus rentable que le dépistage au deuxième trimestre.32-34 une formation appropriée, une expérience et le respect d’une technique standard et reproductible sont essentiels pour que la mesure du TN soit un outil de dépistage fiable., Cela nécessite un programme national d’accréditation et de formation et un processus continu de gestion de la qualité qui intègre la rétroaction.4,7 aucune étude n’a évalué les défis administratifs ou les coûts associés à la mise en place d’un tel programme, ce qui pourrait influer considérablement sur la rentabilité des tests basés sur l’échographie NT.
développements simultanés
des techniques d’immunoessais rapides automatisés qui mesurent le PAPP-A et l’hCG en 30 minutes ont récemment été développées., Cela permet la mise en place de cliniques uniques pour l’évaluation du risque, appelées OSCAR, où les futurs parents peuvent recevoir les résultats du test sanguin et de la mesure du NT lors d’une visite au bureau. Le taux de détection du syndrome de Down pour OSCAR est de 92%.8,35
l’examen échographique du nez fœtal est à l’étude comme un autre indicateur potentiel de la trisomie car, chez la plupart des fœtus atteints du syndrome de Down, l’os nasal est sous-développé.8 une technique expérimentale prometteuse consiste à extraire des acides nucléiques fœtaux ou placentaires du sang maternel et à les examiner pour détecter des anomalies chromosomiques.,36,37
taux de Diffusion de la technologie
une échographie fœtale effectuée entre 18 et 20 semaines de gestation est une pratique établie au Canada, et la technologie est répandue. Le principal facteur déterminant l’adoption du test combiné est la disponibilité d’échographistes dûment formés.3 de plus, malgré les recommandations des associations professionnelles selon lesquelles toutes les femmes se voient offrir un dépistage au premier trimestre, quel que soit leur âge, les femmes plus jeunes peuvent ne pas subir de test en raison de la perception qu’elles sont à faible risque.,20,38
problèmes de mise en oeuvre
La preuve montre que l’exactitude d’une mesure du TN dépend de la position fœtale, de la technique de mesure, du type de logiciel de calcul des risques utilisé et de la formation, de l’expérience et de l’expertise technique des échographistes. L’effet de ces variables sur les estimations des risques qui sont en partie basées sur l’épaisseur du NT est inconnu. Les variations de mesure peuvent être corrigées si le dépistage par ultrasons NT est soumis à la même normalisation rigoureuse et à la même assurance de la qualité que celles appliquées aux mesures en laboratoire.,7 les vérifications continues sont essentielles étant donné qu’au fil du temps, les échographistes formés ont tendance à développer des techniques incorrectes qui ne peuvent être modifiées que par une rétroaction personnelle approfondie.15,39
Les lignes directrices de la SOGC stipulent que le test combiné ne devrait être fourni que dans le cadre d’un programme complet qui comprend le counseling génétique, l’accès à des tests diagnostiques plus invasifs pour les mères ayant un résultat de dépistage positif et des échographistes dûment formés qui adhèrent à des techniques standard et sont,20,21 un tel programme est nécessaire avant tout test utilisant l’échographie NT est offert universellement.
***********************
Citer: Scott A. mesure de la clarté Nucale au premier trimestre de dépistage du syndrome de Down . Ottawa: Agence canadienne des médicaments et des Technologies de la santé; 2007.
***********************
l’ACMTS assume l’entière responsabilité de la finale de la forme et le contenu de ce bulletin. Les énoncés et les conclusions du présent bulletin sont ceux de l’ACMTS et non ceux des membres de son comité consultatif ou de ses examinateurs.,
l’ACMTS remercie les examinateurs externes qui ont aimablement fait part de leurs commentaires sur une version antérieure du présent bulletin. Commentateurs: JoAnn Johnson, M. D., FRCS, Université de Calgary, David Chitayat, M. D., Université de Toronto.
La Production de ce rapport est rendue possible grâce aux contributions financières de Santé Canada et des gouvernements de L’Alberta, De La Colombie-Britannique, du Manitoba, du Nouveau-Brunswick, De Terre-Neuve-et-Labrador, des Territoires du nord-ouest, de la Nouvelle-Écosse, du Nunavut, de l’Ontario, de l’Île-du-Prince-Édouard, de la Saskatchewan et du Yukon., L’Agence canadienne des médicaments et des Technologies de la santé assume seule la responsabilité de la forme finale et du contenu du présent rapport. Les opinions exprimées ici ne représentent pas nécessairement celles de Santé Canada ou d’un gouvernement provincial ou territorial.
ISSN 1488-6324 (en ligne)