forskere har også sammenlignet disse kirurgiske tilgange. I en prospektiv, randomiseret, multicenter klinisk forsøg, Sclera Buckling versus Primær Vitrectomy i Rhegmatogenous nethindeløsning Undersøgelse, 45 kirurger på 25 centre i Europa ansat 416 phakic og 265 pseudophakic nethindeløsning patienter over en periode på fem år. Der var et års opfølgning i undersøgelsen, og det primære resultat (ændring i bedst korrigerede synsstyrke) blev vurderet til et år.,
sekundære endepunkter var primær og endelig anatomisk succes, forekomst af proliferativ vitreoretinopati, grå stær progression og antallet af reoperationer.
I phakic retssag, mener BCVA ændring var signifikant større i buckling-gruppen (p=0.0005) (SB: -0.71 ±0.68 logMAR ; PPV: -0.56 ±0.76 logMAR ). I det pseudofakiske forsøg viste ændringer i BCVA en ubetydelig forskel på 0, 09 logMAR. I phakic patienter, grå stær progression var større i PPV-gruppen (p<0.00005).,
I phakic forsøg, redetachment sats i SB-gruppen er 26,3 procent (55/209 patienter) og i vitrectomy gruppe, at det var på 25,1 procent (52/207 patienter). Den redetachment sats var 39.8% for sclera buckling (53/133) og 20 procent for vitrectomy (27/132) i pseudophakic retssag. Undersøgelsen kirurger skrev, at buckling viser en fordel i phakic øjne med hensyn til BCVA forbedring. De tilføjede imidlertid, at der ikke var nogen forskel i BCVA i pseudophakes og, baseret på et bedre anatomisk resultat, anbefalede vitrektomi hos disse patienter.,1
årsagen til de fleste nethindeafdelinger er akut posterior glasagtig frigørelse med nethindetår eller tårer, så den korrekte reaktion er at fjerne glaslegemet og enhver tilknyttet trækkraft på nethinden og at behandle tåre eller tårer. Nogle patienter udvikler imidlertid nethindeløsning, fordi de har medfødte defekter i nethinden; de er ofte meget myopiske, med deres nethinder strakt ud. Lommer af syneretisk, flydende glasagtig lækage gennem disse nethindehuller og defekter, hvilket får nethinden til at adskille., Disse typer patienter har ikke en glasagtig løsrivelse eller glasagtig separationsrelateret løsrivelse. Faktisk har nogle af disse patienter unormalt vedhæftede vitreoretinale grænseflader. For dem føler jeg spændet er den bedre procedure, fordi det undgår behovet for at fjerne klart glasagtigt og den efterfølgende øgede risiko for grå stær. Jeg har set tilfælde, hvor vitrektomi-kirurgi mislykkedes på grund af manglende evne til at løsne glaslegemet fra nethinden., I sådanne tilfælde, den patient, der nogle gange ender gennemgår flere operationer, der har omfattende afslappende retinectomies, og at udvikle et væld af andre komplikationer, såsom cornea ødem, sekundær grøn stær, subconjunctival olie, og i sidste ende, meget dårlig endelige vision, selv hvis nethinden er i sidste ende “blevet genindsat.”
min kirurgiske tilgang
ledsagende vitrektomys stigning i popularitet er kommet en ny påskønnelse af de manøvrer, der er nødvendige for succes. Her er nogle retningslinjer, jeg følger, og de teknikker, jeg anvender:
• overordnede mål., Det vigtigste er at fjerne glaslegemet tilstrækkeligt og sørge for, at du har tilstrækkelig posterior glasagtig adskillelse, især omkring retinale pauser. Jeg forsøger at adskille hyaloiden helt til glaslegemet. Især hos en yngre patient, der ikke nødvendigvis har en glasagtig løsrivelse, skal du sørge for at fjerne glaslegemet fra nethinden for at få en højere succesrate. Når du udfører vitrektomien, er det også nyttigt at barbere glaslegemet så grundigt som muligt ved glaslegemet., Jeg tror, at dette kan reducere omkredsen trækkraft og reducere behovet for scleral buckling.
• Laser tips. Efter at jeg helt har fjernet alt glaslegemet og drænet væsken gennem den bageste retinotomi for at flade nethinden, udfører jeg perifer laser for at behandle alle nethindetårer. Jeg udfører ikke nødvendigvis altid 360-graders laser, selvom nogle kirurger gør det. Jeg behandler normalt den perifere nethinden i hele omfanget af nethindeløsningen og eventuelle yderligere områder med åbenlyst nethindepatologi, såsom gitterdegeneration eller atrofiske huller., Derudover behandler jeg ora serrata i ethvert område, som jeg behandler. Jeg foretrækker lettere laserforbrændinger, nok til at skabe et chorioretinalt ar, men ikke for intens til at forårsage retinal krympning, som jeg føler senere kan føre til brud i kanten af laserbehandlede områder og tilbagevendende løsrivelse.
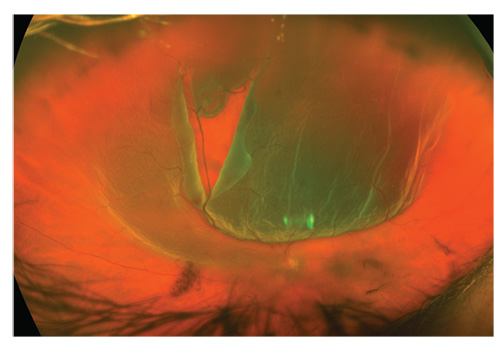
en 50-årig patient med pludseligt synstab er hans eneste øje. Synlige er den bageste glasagtige løsrivelse, glasagtig blødning og en stor, efterfølgende forløbende nethindetåre.,
i laser den bageste retinotomi sidst efter fjernelse af yderligere glasagtig og subretinalvæske, der kan have akkumuleret bagtil, mens jeg lavede den perifere laser. Jeg føler, at jeg kan få bedre dræning af subretinal og intravitreal væske, og bedre gasfyldning i glaslegemet, hvis jeg gør det sidst.
det skal bemærkes, at nogle kirurger ikke laser dræning retinotomi, og det er rimeligt—vi gør ikke laser makulære huller, trods alt., Dette skyldes, at retinotomien er temmelig lille, posteriorly placeret, og formodentlig er der ikke nogen glasagtig trækkraft omkring pausen, så nogle føler ikke, at det er nødvendigt at tilføje et chorioretinalt ar på en bageste placering ved at behandle retinotomi med laser.
• lukning af sagen. Jeg lukker normalt mine sclerostomier med suturer i de fleste tilfælde, især hvis det er en ringere løsrivelse., Dette giver mig en bedre gas fylde; på grund af den ekstra manipulation, der er involveret i at gøre en mere grundig vitrectomy, og fordi mange patienter med retinal afdelinger er myopes og har tyndere scleras, min sclerostomies har en tendens til at lække i nethindeløsning tilfælde, i modsætning til macula rynke eller macula hul tilfælde. Jeg bruger næsten altid c3f8 gas. Lejlighedsvis på grund af overvejelser om flyrejser eller behovet for hurtig visuel rehabilitering, fordi patienten er monokulær i øjet med løsningen, vil jeg bruge SF6 eller silikoneolie. Jeg bruger 7-0 chromic gut til gas cases og 7-0 vicryl til olie cases.,
Scleral Buckling teknik
Jeg kan ikke lide at gøre scleral buckling procedurer. Jeg kan godt lide det mindre, jo mere presbyopisk bliver jeg. Det er dog nyttigt i nogle tilfælde. Her er ting, du skal huske på, når du udfører proceduren.* tilføjelse af et spænde under vitrektomi. Selvom vitrektomi er en meget god procedure, som tidligere nævnt er der nogle tilfælde, der potentielt kan drage fordel af tilføjelsen af scleral buckling., For eksempel, hvis øjet er phakic, er du normalt tilbøjelig til at være mindre aggressiv med hensyn til at dissekere den glasagtige base og få den forreste glasagtige ud så grundigt som muligt af frygt for at fremkalde øjeblikkelig grå stær. En spænde giver dig mulighed for at være lidt mindre aggressiv og grundig med din vitrektomi, så du kan slippe af sted med ikke at få alle glaslegemet ud., Også, hvis jeg kan se tegn på tidlig proliferative vitreoretinopathy og nethinden er lidt stiv, at sætte en omkranser band omkring øjet kan hjælpe med at forhindre tilbagevendende afdelinger, eller i det mindste, at jeg sover bedre om natten vel vidende, at jeg har gjort alt, hvad jeg kunne have for øje. Igen er dette sjældent, da jeg kun inkluderer scleral buckling på kun 10 procent af mine vitrektomi-tilfælde. Når jeg gør det, jeg bruger en 41 bånd og placerer typisk spændeelementet for at understøtte den glasagtige base eller brede gitterområder, hvor glaslegemet kan være vanskeligt at adskille fra nethinden. *Scleral buckling alene., Scleral buckling er bestemt den rigtige procedure hos patienter (typisk yngre) uden glasagtig frigørelse, der muligvis har nethindedialyse eller nethindehuller med eller uden tilknyttet gitterdegeneration. Når jeg udfører skleral buckling kirurgi, vil jeg bare undgå komplikationer, sådan utilsigtet skleral perforering, mens jeg passerer madrassens suturer eller forårsager subretinal blødning, når jeg dræner subretinalvæsken. Jeg laver sjældent segmentspænder nu, undtagen nethindedialyse., Min tankegang er, at disse patienter formentlig har unormale områder af nethinden eller vitreoretinal sammenvoksninger, at jeg ikke kan se, og som omkranser øjet giver mig den sikkerhed, at hele den perifere nethinde er understøttet, og en tilsyneladende normal området vil ikke løsne sig i fremtiden. Jeg omkranser normalt med en silikonesvamp, da dette ser ud til at give mig bedre skleral indrykning og højde med mindre induceret nærsynethed end et silikonebånd.
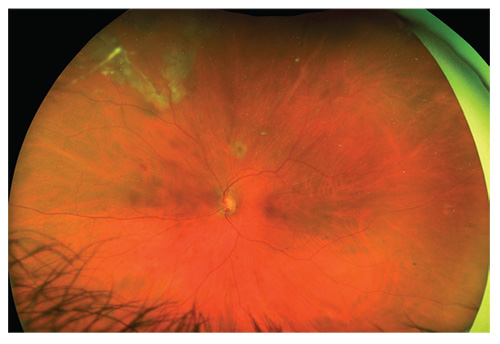
nethinden fra den forrige side, en uge postop., Silikoneolie blev brugt til at give patienten mulighed for at se straks.
• ekstern dræning af subretinalvæske. Til dette trin i proceduren bruger jeg normalt en kort 25-gauge nål og sætter nålen lige forbi spidsens vinkel. Jeg dræner i spændets seng og i et område, der er blevet behandlet med kryoterapi, og naturligvis hvor nethinden er mest løsrevet. Det gør jeg, når jeg har placeret spændet og strammet madrassens suturer midlertidigt., Dette giver øget tryk i øjet for at tillade subretinalvæske at gå ud gennem et meget lille punkteringssår og forhindrer overdreven hypotoni under dræning, der kan øge choroidal blødning. Hvis jeg utilsigtet perforerer nethinden, som ikke skulle forekomme, er hullet, der er oprettet, allerede blevet behandlet og understøttet af spænde. Mit hovedmål med at udføre dræning er at blødgøre øjet tilstrækkeligt til at få nok højde af det sklerale buckling element til at lukke hullerne uden at forårsage central retinal arterie okklusion., “Komplet” dræning er ikke et mål og opnås sjældent, især når patienten evalueres med OCT.
pneumatisk Retinope .y
pneumatisk retinope .y er en anden tilgang til reparation af nethindeløsning. Det er en mindre involveret kontorprocedure sammenlignet med vitrektomi eller skleralt spænde, og giver meget gode resultater i et nyligt papir.2 i PR injiceres en gasboble i det glasagtige hulrum, der lukker nethindebruddet og gør det muligt for det løsnede nethinden at fastgøre igen., Kryoterapi kan udføres i løsrevet nethinden for at skabe en chorioretinal vedhæftning omkring tåren før gasbobleinjektionen, eller laser kan udføres til tåre eller tårer, efter at gasboblen har fastgjort nethinden igen. I den nylige undersøgelse blev 176 løsningspatienter randomiseret til enten PR eller PPV. Det primære resultat var et års ETDRS synsskarphed. Vigtige sekundære resultater var subjektiv visuel funktion (NEI VF.-25), metamorphopsia score (M-diagrammer) og primær anatomisk succes.
ETDRS synsstyrke efter pneumatisk retinope .y overskred vitrektomi med 4.,9 bogstaver på 12 måneder (79.9 ±10.4 versus 75 ±15.2, p=0.024). Betyder ETDRS synsstyrke var også overlegen til de pneumatiske retinopexy gruppe i forhold til vitrectomy på tre måneder (78.4±12.3 i forhold til 68,5 ±17.8) og seks måneder (79.2 ±11.1 versus 68.6 ±17.2). Composite NEI VF. – 25 scoringer var overlegen for pneumatisk retinope .y på tre og seks måneder. Også, lodret metamorphopsia scores var overlegne i forhold til PR-gruppen i forhold til vitrectomy på 12 måneder (0.14 ±0.29 versus 0.28 ±0.42, p=0.026). Primær anatomisk succes efter 12 måneder blev opnået med 80, 8 procent af patienterne, der gennemgik PR mod 93.,2 procent, der gennemgår vitrectomy (p=0.045), med 98.7 procent og 98.6 procent, henholdsvis at opnå sekundær anatomiske succes. Femogtres procent af phakic patienter i vitrectomy arm gennemgik en operation for grå stær i undersøgelsen øje, før de 12 måneder, mod 16 procent for PR (p<0.001).
for min del gør jeg et ret antal pneumatiske retinope .ier og tilbyder proceduren til patienter, når det er passende. Superior afdelinger med en enkelt pause eller pauser nær samme sted, og minimal yderligere patologi er gode kandidater til det., Desværre har mange mennesker, der udvikler afdelinger, nethinder, der er mindre end perfekte, med områder med gitterdegeneration og huller, og er derfor ikke egnede til proceduren. Det er fantastisk, når det fungerer, men succesraten er 70 til 80 procent, selv i ideelle kandidater.
Jeg håber, at de teknikker, jeg har delt, hjælper med at forbedre din forståelse af den aktuelle tilgang til nethindeløsning eller endda forbedre din nuværende teknik., Vitrektomi har været et godt alternativ til den brede brug af scleral buckling, selvom det er vigtigt for øjenlæger at vide, at sidstnævnte procedure stadig har et meget vigtigt sted i vores arsenal. Anmeldelse
Dr. Dr.ong er i privat praksis med retinale konsulenter i Houston. Han har ingen økonomisk interesse i noget produkt, der er nævnt i artiklen.
1. Heimann h, Bart, – Schmidt KU, Bornfeld N, et al. Scleral buckling versus primær vitrektomi i rhegmatogen retinal detachment: en prospektiv randomiseret multicenter klinisk undersøgelse. Oftalmologi 2007; 114:12: 2142-54.
2., Hillier RJ, Felfeli T, Berger AR, et al. Den pneumatiske Retinope .y versus vitrektomi til styring af primære rhegmatogen Retinal Detachment resultater randomiseret forsøg (PIVOT). Oftalmologi 2018 November 20.