Sir,
Narbige Alopezie stellen echte trichologische Notfälle dar, da sie zu irreversiblem Haarausfall führen können, sobald die Haarfollikel vernarbt sind. Daher sind eine schnelle Diagnose und eine aggressive, frühe multimodale Therapie entscheidend, um entstellenden Haarausfall und die damit verbundenen psychosozialen Folgen zu verhindern.,
Hier präsentieren wir einen seltenen Fall einer erfolgreichen Umkehrung des Haarausfalls bei diskoidem Lupus erythematodes (DLE), der Alopezie mit einer frühen Kombinationsbehandlung vernarbt.
FALLBERICHT
Ein 37-jähriger Mann ostindischer Herkunft wurde zur Beurteilung des Haarausfalls in unsere Klinik überwiesen. Der Patient berichtete, dass er 8 Monate vor der Präsentation in der Klinik zum ersten Mal Haarausfall am Scheitelpunkt und am rechten Schläfen der Kopfhaut bemerkte. Die Läsionen waren anfangs juckend, aber nicht schmerzhaft. Der Patient gab an, dass er versuchte, die Bereiche mit dem topischen Steroid seiner Frau (Betamethason 0,025% Creme) zu behandeln., Der Patient bestritt jegliches chemisches oder physisches Trauma in der Gegend. Seine Überprüfung der Systeme war negativ für Hautkrankheiten oder andere Krankheiten. Er leugnete Fieber, Arthralgien, Lichtempfindlichkeit, orale Geschwüre oder andere Hautveränderungen. Seine Krankengeschichte war negativ, mit Ausnahme von Asthma, das bei Bedarf mit Albuterol (Ventolin®) behandelt wurde.
Bei der ersten Präsentation zeigte die körperliche Untersuchung vier erythematöse bis krautige Plaques mit Schuppung und follikulärer Hyperkeratose, 1-3 cm groß, drei über dem Scheitelpunkt und einer über dem rechten Schläfenbereich., Die Dermoskopie wurde verwendet, um den Status der follikulären Ostia zu visualisieren, und zeigte eine Abnahme der Dichte der follikulären Ostia, insbesondere in der Läsion über dem Scheitelpunkt.
Die Untersuchungen umfassten das vollständige Blutbild und Differential, antinukleäre Antikörperspiegel, Anti-Ro -, Anti-La -, TSH -, Ferritin -, Leber-und Nierenfunktionstests und Urinanalyse. Alle Ergebnisse lagen innerhalb normaler Grenzen, einschließlich eines negativen Kaliumhydroxid-Kopfhauttests auf Pilz. Eine ophthalmologische Grunduntersuchung wurde ebenfalls abgeschlossen.,
Zwei 4 mm tiefe Punschbiopsien einschließlich Unterhautfett wurden der Kopfhaut entnommen und zur histopathologischen Analyse und zur Immunfluoreszenzfärbung vorgelegt. Die folgenden Ergebnisse wurden erhalten: Die Gesamtzahl der Haarfollikel wurde im Bereich von 15-32 (Normalwert: 40) mäßig reduziert. Es wurden ungefähr 4 (12,5%) Vellus-und vellusartige Haare auf epidermaler Ebene festgestellt. Es gab 9 (28%) Telogen/Katagenhaare., Die histologischen Abschnitte zeigten ein dichtes oberflächliches und tiefes periadnexales und perivaskuläres lymphozytisches Infiltrat, das mit einer ausgeprägten Veränderung der vakuolaren Grenzfläche assoziiert war. Alcian blauer Fleck zeigte Herde der dermalen Muzinose. Dyskeratotische Zellen waren sehr prominent. Talgdrüsen waren teilweise abwesend oder merklich geschrumpft. Das Vorhandensein einer erhöhten dermalen Muzinose war hilfreich bei der Unterscheidung von Lupus erythematodes von Lichen planopilaris., Darüber hinaus waren feinkörnige diffuse Ablagerungen von IgG und C3 entlang der Basalmembranzone der Epidermis und Follikel bei direkter Immunfluoreszenz typisch für Lupus erythematodes. Insgesamt waren die histologischen und Immunfluoreszenzbefunde mit diskoidem Lupus erythematodes (DLE) vereinbar.
Kurz nach dem ersten Besuch entwickelten sich die Läsionen in der Größe und koaleszierten sich im Scheitelpunkt. Sie maßen 7 × 3 cm im Scheitelbereich und 8 × 2 cm an der rechten Schläfe. Ein Haarzugtest war in den betroffenen Bereichen positiv.,
Vier Wochen vor der Präsentation in unserer Klinik wurde der Patient zweimal täglich mit topischem Clobetasol 0,05% in Kombination mit topischen Tacrolimus (Protopic®) und intralesionalen Triamcinolonacetonid-Injektionen 10 mg/ml begonnen. Da die Läsionen fortschritten und der Patient sehr besorgt über seinen Zustand war, bat er um die maximale verfügbare Behandlung.,
In unserer Klinik wurde der Patient mit der folgenden Therapie begonnen:
* oral Prednison 40 mg einmal täglich, Verjüngung um 5 mg / Woche über 8 Wochen;
* Hydroxychloroquin Sulfat 200 mg zweimal täglich;
* topische Clobetasol 0,05% zweimal täglich;
* topische Tacrolimus (Protopic®, Astellas Pharma US, Inc.) zweimal täglich;
• intralesionale Triamcinolonacetonid-Injektionen 10 mg / ml alle 4 Wochen.
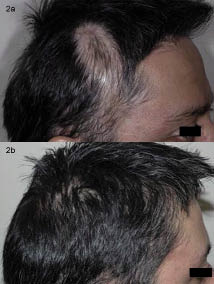
Der Patient tolerierte dieses Behandlungsschema gut., Vier Monate nach Beginn der Therapie wurden bei allen Läsionen etwa 80% des Nachwachsens der Haare beobachtet und es konnte kein weiteres Fortschreiten der Kopfhautläsionen festgestellt werden (Abb.1 und 2).
Abb. 1. (a) Vertex Bereich vor der Behandlung. b) Nach 4 Monaten multimodaler Behandlung.
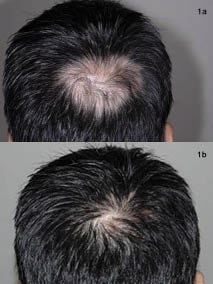
Abb. 2. (a) Temporalbereich vor der Behandlung. b) Nach 4 Monaten multimodaler Behandlung.
DLE ist die häufigste Ursache für primäre narbige Alopezie., Dieser Zustand der Kopfhaut kann ziemlich entstellend sein und dem Patienten erhebliche psychische Belastungen und körperliche Beschwerden bereiten.
Es kann sowohl eine diagnostische als auch therapeutische Herausforderung für einen Kliniker darstellen. Die Differentialdiagnose von DLE umfasst Flechten planopilaris, Alopezie Mucinose, subakute Follikulitis decalvans, Pseudopelade von Brocq, Dermatomyositis und Tinea Capitis.
Das Ziel der Behandlung von Narbenalopezie ist es, eine Remission des Krankheitsprozesses mit Absetzen von Anzeichen und Symptomen zu induzieren., Verzögerung in der Diagnose und Behandlung kann zu einer dauerhaften Zerstörung von pilosebaceous Einheiten und irreversiblen Haarausfall führen. Daher sind eine Kopfhautbiopsie und eine sorgfältige klinischepathologische Untersuchung obligatorisch, um eine endgültige Diagnose zu stellen.
Traditionell wird ein schrittweiser Ansatz angewendet, wobei die topische Therapie bei eingeschränkter aktiver Erkrankung in den ersten 8 Wochen erfolgt, gefolgt von einer systemischen Therapie nach 8 Wochen, wenn das gewünschte Ansprechen nicht erreicht wird.
Topische Behandlungsmodalitäten umfassen Kortikosteroide der Klassen I und II in Lotion -, Gel-oder Schaumformulierungen zur symptomatischen Linderung., Intraläsionale Triamcinolon acetonid Injektionen, 10 mg/ml alle 4-6 Wochen, kann allein verwendet werden oder in Verbindung mit der topischen Behandlungen (1). Trotz des Fehlens evidenzbasierter Daten gilt Hydroxychloroquin als orale Erstlinientherapie bei DLE (2). Orales Prednison wird häufig als Überbrückungstherapie angewendet, beginnend bei 0,5–1 mg/kg und verjüngend über 8 Wochen. Wenn die Symptome und Anzeichen der Krankheit nach 8 Wochen Erstlinientherapie anhalten, wird ein systemisches Zweitlinientherapie in Betracht gezogen. Dazu gehören orale Retinoide (3), Mycophenolatmofetil (1) und Cyclosporin (4)., Weitere in der Literatur als wirksame Behandlungsalternativen gemeldete Wirkstoffe sind die topischen Wirkstoffe Tacrolimus (5), Imiquimod (6), Tazaroten (7) und die systemischen Wirkstoffe Methotrexat (4), Azathioprin (8), Clofazamin (9), Gold (10), Dapon (11), Interferon-alpha-2 und monoklonale Anti-CD4-Antikörper (12).
In diesem Fall verwendeten wir einen aggressiven, multimodalen Behandlungsansatz, der sowohl eine topische als auch eine systemische Therapie anwandte, da die Krankheit schnell fortschreitete und der Patient die maximale verfügbare Behandlung wünschte., Eine ausgezeichnete Behandlungsreaktion wurde nicht nur mit dem Absetzen von Symptomen und Anzeichen, sondern auch mit einem erfolgreichen Nachwachsen der Haare erreicht. Nach unserer Erfahrung ist dies ein seltenes Beispiel für die Umkehrung von Haarausfall bei der Behandlung von DLE der Kopfhaut.
Die Autoren erklären keine Interessenkonflikte.